
Выберите заболевание по...
Органу
Системе организма
Автору
Направлению медицины
Алфавиту
Специфике
Популярные темы и статьи
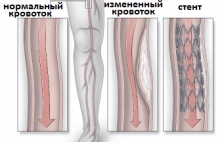
Стентирование артерий нижних конечностей - это сосудистая операция, выполняемая с использованием внутрисосудистой (эндоваскулярной) техники восстановления проходимости просвета артерий на ногах с помощью баллонной ангиопластики и имплантации стента под рентгенографическим контролем и благодаря проко…
Читать статью полностью
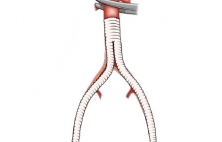
Аорто-бедренное шунтирование (АБШ) это операция, наиболее часто выполняемая при синдроме Лериша и предназначенная для создания альтернативного пути (шунта) для кровотока в обход суженной части терминального отдела и подвздошных артерий. Показаниями к операции аортобедренному шунтированию является пе…
Читать статью полностью
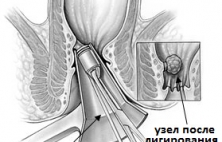
В настоящее время для лечения неосложненного геморроя используются так называемые малоинвазивные способы лечения, из которых наиболее распространенным и простым является операция лигирования или бандирования геморроидальных узлов. Суть вмешательства состоит в перевязке основания геморроидального узл…
Читать статью полностью
Показать еще »

Стентирование артерий нижних конечностей - это сосудистая операция, выполняемая с использованием внутрисосудистой (эндоваскулярной) техники восстановления проходимости просвета артерий на ногах с помощью баллонной ангиопластики и имплантации стента под рентгенографическим контролем и благодаря проколу стенки артерии в качестве сосудистого доступа. Такая операция является хорошей альтернативой открытому хирургическому вмешательству, но предпочтительно выполняется при определенной анатомии поражения сосудистого русла (тип А и В по классификации TASC). Отличительной особенностью стентирования сосудов нижних конечностей, впрочем как и большинства других внутрисосудистых операций, является ее низкая травматичность и возможность выполнения под местным обезболиванием без общего наркоза. Обязательным условием для получения хороших результатов операции стентирования сосудов ног является точная дооперационная диагностика, чаще предполагающая использование контрастирования сосудистого русла (ангиография, КТ-ангиография или магнитно-резонансная томография). Если такая операция выполняется по строгим показаниям и руками опытного эндоваскулярного хирурга, то есть высокая вероятность получения хороших долгосрочных результатов лечения, при которых 5-летняя проходимость зоны стентирования достигает 70-85%.
Читать статью полностью

Синдром грудного выхода (СГВ) - это синдром, при котором возникает сдавление (компрессия) сосудисто-нервного пучка руки с появлением выраженного дискомфорта или даже боли в плече, руке и шее, серьезно нарушающих качество жизни человека и заставляющих обратиться к врачу. Причиной такого сдавления является "защемление" плечевого нервного сплетения, подключичных артерии и вены в межмышечных или межкостных пространствах. На выходе из грудной клетки существует 3 естественных анатомических пространства, где возможно компрессионное воздействие: 1) межлестничное пространство, 2) реберно-подключичное пространство, 3) пространство позади малой грудной мышцы. Во время компрессии у пациента возникают не только боли, но ощущения жжения, покалывания или онемения в области рук и пальцев. Постоянное раздражение плечевого сплетения и нарушение кровообращения в руки может сопровождаться слабостью, особенно на высоте функциональной нагрузки. Статистически синдром грудного выхода чаще встречается у женщин и проявляется обычно в возрасте от 20 до 50 лет. Для уточнения диагноза используются такие методы исследования как рентгенография грудной клетки, различные нейросенсорные исследования, УЗИ сосудов, ангиография или компьютерная томография с контрастированием сосудистого русла. Среди основных причин СГВ: травма, врожденные особенности строения надключичной и подключичной области, опухоли, нарушение осанки, беременность (за счет вынужденного положения руки при обращении с ребенком), однообразные движения в плечевом суставе (профессиональная вредность - теннисисты, маляры, слесаря, скрипачи и т.д.). Лечение зависит от первопричины развития синдрома и может быть консервативным или хирургическим. Прогноз и результаты лечения зависят от времени с момента появления болей до обращения к врачу, степени компрессии и ее области, точности проведенной диагностики, радикальности устранения фактора сдавления и т.д.
Читать статью полностью

Открытое овальное окно (ООО) - это сообщение между левым и правым предсердиями, возникшее из-за нарушения закрытия овального окна, являющегося естественным приспособительным отверстием и существующим в период внутриутробного развития. Физиологическая необходимость в ООО в этот период состоит в том, что кровь обогащенная кислородом через открытое овальное окно поступает сразу к сосудам головного мозга, обеспечивая поддержку этого жизненно важного органа и минуя малый (легочный) круг кровообращения. Через несколько месяцев после рождения давление в предсердиях выравнивается в результате восстановления кровообращения по малому кругу и створка ООО закрывается. Если этого не происходит овальное окно остается открытым. ООО обычно протекает без симптомов, только при сбросе из правого предсердия в левое у ребенка могут возникать приступы цианоза. В старшем возрасте симптомы ООО часто компенсированы. Опасность открытого овального окна состоит в том, что при достаточно большом размере, оно может вызывать развитие состояния, которое носит название парадоксальной эмболии и миграцию тромба или пузырьков воздуха в сосуды головного мозга. Следствием такой эмболии может стать транзиторная ишемическая атака или даже инсульт, нередко оказывающийся единственным проявлением открытого овального окна. Показанием к лечению ООО является наличие патологического сброса крови между предсердиями или наличие в анамнезе перенесенного инсульта/ТИА. В большинстве случаев в качестве метода лечения используется эндоваскулярное закрытие, лишь в редких открытая операция.
Читать статью полностью
Показать еще »
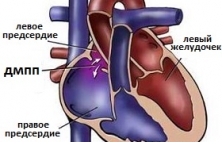
Дефект межпредсердной перегородки (ДМЖП) - это патологическое сообщение между левым и правым предсердиями сердца, возникшее в результате незаращения перегородки. В большинстве случаев дефект носит врожденный характер и возникает из-за недоразвития мышечно-соединительных тканей перегородки. Ведущими факторами появления ДМПП являются факторы, влияющие на нормальное внутриутробное развитие плода, например, ОРВИ у матери, наследственность и анатомические предпосылки (наличие открытого овального окна). Частота ДМПП среди всех ВПС достаточно высока и достигает 10-12%. Из-за хорошей адаптации ребенка к данной патологии, симптомы ДМПП обычно появляются когда дети становятся взрослыми. Выраженность симптомов ДМПП находится в зависимости от размеров дефекта и направления потока крови через дефект. Также как и при ДМЖП для лечения ДМПП используются различные варианты закрытия (открытый и эндоваскулярный), но в последние несколько лет опытные сердечно-сосудистые хирурги отдают предпочтение эндоваскулярному лечению, как малотравматичном и эффективному. Тем не менее, выбор способа лечения ДМПП зависит от многих факторов, основными из которых являются: размеры дефекта, возраст пациента, опыт центра сердечно-сосудистой хирургии, где предполагается выполнение операции и т.д.
Читать статью полностью

Менопауза – это период в жизни женщины, когда происходит постепенное угасание репродуктивной функции. Обычно это происходит после 45 лет. Период, сопровождающий такое угасание, также носит название перименопаузы. Среднестатистический возраст наступления менопаузы составляет 51 год. Основной причиной менопаузы является прекращение выработки эстрогена и прогестерона, ключевых гормонов, продуцируемых яичниками. Клинические проявления наступления климакса и симптомы менопаузы обычно появляются несколькими годами раньше, поскольку снижение репродуктивной функции происходит не одномоментно, а постепенно. Среди наиболее распространенных симптомов менопаузы можно выделить: 1) изменения в продолжительности и регулярности менструальных циклов (они становятся короче или длиннее, более или менее симптомными); 2) ночные приливы и/или потливость; 3) проблемы со сном; 4) сухость влагалища и слизистой мочевыводящих путей; 5) частые перепады настроения; 6) проблемы с фокусировкой зрения; 7) сухость кожи и выпадением волос на голове при увеличении оволосения лица. Некоторые из этих симптомов требуют лечения. Для этого обязательно нужно проконсультироваться с гинекологом или эндокринологом. Спектр способов коррекции значительный: от адаптации образа жизни, фитотерапии до приема серьезных гормональных препаратов.
Читать статью полностью
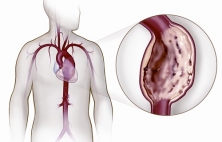
Аневризма грудной аорты это патологическое расширение в 2 и более раза диаметра грудной аорты в любом из ее отделов. Как и для большинства аневризм, опасность аневризмы грудной аорты состоит в том, что может возникнуть осложненное течение в виде разрыва, расслоения или различных тромбоэмболических осложнений. Также ее опасность обусловлена практически полным отсутствием симптомов, а когда симптомы появляются аневризма обычно достигает очень крупных размеров, что усложняет ее хирургическое лечение. Именно поэтому данный вариант аневризм аорты чаще выявляются случайно, при проведении флюорографии, рентгена или обращении по поводу других проблем со здоровьем. Для диагностики обычно используются рентген грудной клетки, компьютерная томография с контрастированием, магнитно-резонансная томография, аортография и ряд вспомогательных методов. Лечение аневризм грудной аорты только хирургическое, поскольку без операции риск ее разрыва только возрастает. Обычно оно состоит в удалении (резекции) части измененной аневризматически аорты и замещении удаленного участка синтетическим трубчатым протезом, напоминающим по конфигурации саму аорту. В последние несколько лет в лечении аневризм грудной аорты стали активно применяться малоинвазивные эндоваскулярные методики, суть которых состоит в "выключении" аневризмы из кровотока благодаря внутрисосудистому размещению в аорте специального синтетического протеза - эндографта. В сложных случаях используются гибрибные методы лечения, когда открытая операция комбинируется с эндоваскулярной.
Читать статью полностью
Показать еще »

Аорто-бедренное шунтирование (АБШ) это операция, наиболее часто выполняемая при синдроме Лериша и предназначенная для создания альтернативного пути (шунта) для кровотока в обход суженной части терминального отдела и подвздошных артерий. Показаниями к операции аортобедренному шунтированию является перемежающаяся хромота и сопровождающийся клиническими проявлениями (такими как импотенция, боли покоя, трофические нарушения и другими) атеросклероз аорты и артерий нижних конечностей. АБШ позволяет восстановить поступление в нижние конечности крови и купировать симптомы атеросклероза. Выбор варианта реконструктивной операции зависит от анатомии и уровня поражения, и определяется во время инструментальной диагностики перед операцией: УЗИ аорты и артерий нижних конечностей, измерение индексов артериального давления и лодыжечно-плечевого индекса, ангиография, КТ-ангиография или МР-ангиография. Технически аорто-бедренное шунтирование одна из наиболее отработанных и эффективных операций, и сопровождается отличными отдаленным результатами. Так проходимость шунтов при 5-летнем наблюдении достигает 91-95%, а при 10-летнем - проходимость составляет 80-85%.
Читать статью полностью

Ангиография - метод исследования, при котором в просвет сосуда вводится специальный контрастный материал и производится регистрация сигнала от контраста внешним считывающим устройством. Принцип метода состоит в том, что контрастный препарат заполняет внутренний просвет сосуда и, при наличии нарушения его проходимости, позволяет выявить область или точное место поражения сосуда. Это необходимо для уточнения диагноза и выработки оптимальной тактики лечения сосудистой патологии. Для проведения ангиографии может использоваться несколько доступов и чаще для этого проводят пункцию поверхностно расположенных артерий или вен: на бедре, в подмышечной области и на кисти. С помощью специального инструментария возможно контрастирование любого участка сосудистого русла: сосудов головного мозга, сосудов сердца, сосудов почек, сосудов верхних и нижних конечностей, сосудов внутренних органов и кишечника. Ангиография является инвазивным методом диагностики, поэтому имеет строгие показания и ограничения
Читать статью полностью

Атеросклероз сосудов ног - заболевание, при котором системный атеросклероз поражает стенки артерий нижних конечностей. Пожалуй это самое распространенное заболевание, приводящие к инвалидизации пожилого населения. В результате уменьшения просвета артерий, к сосудам ног ограничивается поступление крови, обогащенной кислородом. Поскольку ноги являются одним из самых подвижных органов в организме, нехватка кислорода к ним оказывается весьма ощутимой и отражается на их возможности "ходить". При этом возникают такие симптомы атеросклероза сосудов нижних конечностей, как хромота, онемение в ногах, нарушение роста волос, появление трофических нарушений в виде трещин или язв и других. Это сильно отражается на качестве жизни пациентов и нередко приводит к развитию осложнений, таких как тромбоз артерий и гангрена, и опасно потерей ноги. Сужение артерий обычно носит необратимый характер, поэтому существует 2 возможных варианта лечения: медикаментозная терапия для развития коллатералей и операция.
Читать статью полностью
Показать еще »
|










