Что такое дефект межпредсердной перегородки (ДМПП)?
Какие причины возникновения ДМПП известны?
Какие симптомы характерны для дефекта межпредсердной перегородки?
Каким образом можно поставить диагноз ДМПП?
Какие способы лечения ДМПП у детей и у взрослых используются в настоящее время?
Какие виды операций используются при лечении ДМПП?
Какие препараты могут использоваться при лечении дефекта межпредсердной перегородки?
Как необходимо восполнять дефицит питания у детей с ДМПП?
Как протекает послеоперационный период после операции закрытия дефекта межпредсердной перегородки?
Каков прогноз после операции по поводу дефекта межпредсердной перегородки?
Возможна ли профилактика развития ДМПП и что родителям необходимо сделать при выявлении диагноза у ребенка?
Что такое дефект межпредсердной перегородки (ДМПП)?
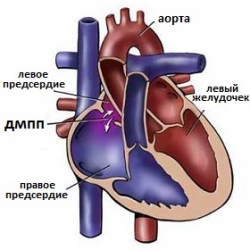
Дефект межпредсердной перегородки представляет собой патологическое отверстие в мышечной стенке, расположенной между двумя предсердиями (верхними камерами) сердца. В процессе эмбрионального развития для осуществления правильного кровообращения в сердце формируется отверстие между правым и левым предсердиями. Его также называют открытым овальным окном и необходимо оно для уравновешивания потоков крови в большом и малом круге кровообращения ребенка, поскольку из-за отсутствия дыхания и газообмена малый круг неактивен в достаточной степени. Обычно оно самостоятельно зарастает непосредственно перед родами. Но в некоторых случаях открытое овальное окно или, если оно имеет больший размер, дефект межпредсердной перегородки сохраняется и вызывает патологический сброс крови из левого предсердия в правое или происходит так называемое шунтирование крови.
В зависимости от расположения дефекта в межпредсердной перегородке, выделяют несколько вариантов ДМПП. Чаще всего патологическое сообщение между предсердиями располагается в центре или середине межпредсердной перегородки, что по статистике составляет более 70% всех случаев ДМПП. Согласно классификации ДМПП выделяют еще 4 формы дефектов:
- патологическое отверстие формируется в верхней части перегородки в области впадения в правое предсердие верхней полой вены, которая также называется дефектом межпредсердной перегородки венозного синуса;
- в нижней части перегородки, в области впадения нижней полой вены;
- в самой нижней части перегородки между предсердиями непосредственно над желудочками и называется первичным ДМПП;
- множественные дефекты межпредсердной перегородки.
В зависимости от расположения этих патологических сообщений возможно их влияние на внутрисердечное кровообращение. Так например, ДМПП венозного синуса может вовлекать в процесс правую верхнюю легочную вену, а первичный ДМПП часто выявляется в комбинации с нарушением строения митрального клапана и/или трикуспидального клапана сердца и вызывает регургитацию (обратный ток крови) через эти клапаны. В некоторых случаях возможно формирование комбинированного врожденного порока сердца, например комбинации с дефектом межжелудочковой перегородки. ДМПП у детей могут быть как небольшого точечного размера, так и больших размеров с вовлечение практически всей перегородки.
Дефекты межпредсердной и межжелудочковой перегородок являются наиболее распространенными врожденными пороками сердца. На долю ДМПП у детей приходится около 4-10% всех врожденных пороков сердца в Соединенных Штатах Америки. Дефект межпредсердной перегородки в 2 раза чаще выявляется у женщин.
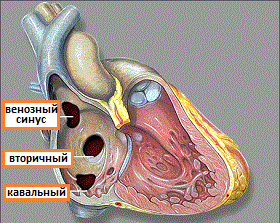
Рис.1 Наиболее распространенные виды ДМПП у детей (объяснение в тексте)
Какие причины возникновения ДМПП известны?
Причиной формирования дефекта межпредсердной перегородки являются особенности эмбрионального развития сердца. Четко выделить причины, почему это возникает и какой из факторов может на этот процесс повлиять сложно, но в большинстве случаев эксперты сходятся во мнении, что виной появления ДМПП являются генетический, экологический, физический и инфекционный факторы. В случаях если ДМПП оказывается маленьким и отсутствуют симптомы, он может остаться вообще не замеченным как для самого пациента, так и для врачей. Если же дефект оказывается больших размеров, обогащенная кислородом кровь из левого предсердия поступает в правое и дальше обратно в легкие. Сердцу приходится перекачивать дополнительное количество крови и выполнять «ненужную» работу. В результате такой нагрузки правые отделы сердца могут увеличиться в размерах и может возникнуть сердечная недостаточность.
В некоторых случаях, открытое овальное окно или дефект межпредсердной перегородки могут стать причиной перемещения тромбов из правой половины сердца в левую, в результате чего может возникнуть миграция этого тромба из сердца в головной мозг с последующим развитием инсульта. Если не заниматься лечением ДМПП, то возможно развитие его осложненного течения с появлением симптомов легочной гипертензии, инфекции легких, синдрома Эйзенменгера, фибрилляции предсердий, трепетания предсердий, инсульта или правосторонней сердечной недостаточности.
Какие симптомы характерны для дефекта межпредсердной перегородки?
Из-за хороших компенсаторных возможностей или небольшого диаметра дефекта межпредсердной перегородки симптомы ДМПП могут вообще отсутствовать вплоть до вступления во взрослую жизнь. Одним из первых симптомов ДМПП в таком случае бывает замедление физического развития ребенка по сравнению со сверстниками. Среди других симптомов, которые также появляются не сразу можно выделить следующие:
- одышка
- общая немотивированная слабость
- нарушение ритма сердца (артимия) или эпизоды трепетания сердца,
- переутомление при физической нагрузке, необходимость остановки во время тренировки или выполнения физических упражнений
- появление затруднения дыхания во время упражнений или физической активности
Необходимо отметить, что чем старше становится пациент, тем интенсивнее становится выраженность этих симптомов ДМПП (конечно же при отсутствии других заболеваний).
При каких симптомах ДМПП необходимо вызвать врача?
Есть ряд состояний, при которых родителям ребенка необходимо вызвать на дом педиатра или детского кардиолога:
- припухлость или отек в области лодыжек и голеней
- увеличение в размерах живота
- непереносимость физической нагрузки и упражнений
- часто возникающие и хронические бронхиты и инфекции дыхательных путей
- изменение нормального артериального давления
- присоединение симптомов системной инфекции в организме, включая ангину, ломоту в теле или лихорадку
Иногда состояние ребенка может ухудшиться и потребуется оказание специализированной помощи. Вот некоторые из состояний, при которых родителям ребенка необходимо будет вызвать скорую медицинскую помощь или бригаду «03» для госпитализации ребенка в профильное отделение:
- выраженное затруднение дыхания или одышка, появление быстрого поверхностного дыхания
- головокружение или резкая слабость
- постоянный кашель или кашель с примесью или прожилками крови
- синюшный тон кожи или синюшность вокруг губ, ногтей и языка
- нарушение ритма сердца (аритмия) или трепетания сердца,
- боль в грудной клетке (у детей встречается редко)
Каким образом можно поставить диагноз ДМПП?
Большую информацию о возможном наличии врожденного порока сердца в общем и дефекта межпредсердной перегородки в частности, позволяет получить тщательный сбор семейного анамнеза врожденной патологии у ближайших родственников. Наличие в анамнезе ВПС у родителей, братьев или сестер позволяет предположить существование генетической предрасположенности. Уже на приеме у детского кардиолога можно установить предварительный диагноз. Для этого кардиолог осмотрит ребенка, измерит артериальное давление и проведет аускультацию (выслушивание) сердца и легких с помощью стетоскопа. Аускультация позволит выслушать в сердце патологические шумы, обусловленные неправильным потоком крови, возникающим при наличии дефекта межпредсердной перегородки. Во время осмотра кардиолог также оценит характеристики пульса, рефлексы, рост и вес малыша, что позволит выявить возможные нарушения ритма сердца и физического развития. Поскольку возникающее при ДМПП нарушение кровообращения часто характеризуется изменением обогащения крови кислородом, ребенку проведут измерение насыщения крови кислородом, для чего разместят на кончик пальца или мочку уха прибор, называемый пульсоксиметром. Также при осмотре кардиолог может провести пальпацию (ощупывание) внутренних органов, для того чтобы определить есть ли их увеличение или болезненность.
Комплексная диагностика ДМПП включает также проведение таких методов исследования как рентген грудной клетки, электрокардиография (ЭКГ, кардиограмма), эхокардиография (ЭхоКГ) или магнитно-резонансная томография (МРТ), которые могут подтвердить наличие дефекта в межпредсердной перегородке. С помощью рентген грудной клетки проводят оценку размеров, формы и местоположения сердца и легких.
ЭКГ отображает электрическую активность сердца. Во время ЭКГ исследования к поверхности кожи на передней поверхности груди присоединяют специальные маленькие электроды в виде присосок. Эти электроды проводами связаны с электрокардиографом, который распознает и записывает в виде кривой на бумаге электрические импульсы, возникающие в сердце в разные стадии его сократительной активности.
Принцип работы ЭхоКГ заключается в использовании диагностических свойств ультразвука или высокочастотных звуковых волн, с помощью которых возможен компьютерный анализ и построение изображения внутренних структур сердца. С помощью ЭхоКГ с высокой степенью достоверности и точности можно определить любую патологию структур сердца (клапанов, камер, крупных сосудов и т.д.). Если ЭхоКГ проводится в комбинации с допплерографией, возможно изучение характера потоков крови, возникающих в полостях сердца и при прохождении через клапанные структуры.
Эхокардиография при дефекте межпредсердной перегородки (видео)
Магнитно-резонансная томография – метод исследования, предполагающий использования энергии магнитного поля и возникающих под его влиянием радиоволн, что позволяет воссоздать трехмерную (3D) картину строения сердца, а использование во время МРТ-исследования динамического режима позволяет понять насколько эффективно работает сердца и как происходит циркуляция крови внутри сердца и крупных сосудов.
В случае необходимости проведения дополнительной диагностики или определения тактики лечения ДМПП ребенка госпитализируют в кардиохирургический центр и уже в стационарных условиях проводят процедуру, которая называется сердечным зондированием. Этот метод исследование более агрессивный, чем озвученные ранее, поскольку предполагает выполнение пункции сосудов и введение в просвет сосуда и полостей сердца специальных эндоваскулярных (внутрисосудистых) устройств. Сердечное зондирование является «золотым стандартом» постановки диагноза ДМПП при планировании хирургического лечения. Обычно оно выполняется в условиях крупного, технически хорошо оснащенного кардиохирургического стационара, который имеет огромный опыт проведения подобных процедур и высококвалифицированный штат сотрудников. Во время сердечного зондирования в просвет вены или артерии, путем пункции вводится длинная пластиковая эластическая трубочка, называемая катетером, и продвигается в направлении сердца под контролем рентгенографической установки. После достижения зоны предполагаемого исследования (например, область межпредсердного сообщения при ДМПП) для улучшения качества снимка и прокрашивания сосудистого русла и полостей сердца, в просвет вводится рентгеноконтрастный материал (контраст), с последующей регистрацией изображения с помощью рентгеновского аппарата и записью результата на видео. Такую технику исследования также называют ангиографией. Катетер позволяет также произвести измерение давление внутри полостей сердца, а также определить насыщение полученной из разных камер сердца крови. Например, если между предсердиями есть сообщение, то кровь обогащенная кислородом из левого предсердия попадает в правое, смешиваясь там с обедненной кислородом венозной кровью. Увеличение насыщения крови в правых отделах (предсердии и желудочке) сердца косвенно будет указывать на наличие такого патологического сообщения между правыми и левыми камерами сердца.
Какие способы лечения ДМПП у детей и у взрослых используются в настоящее время?
Как показали статистические исследование приблизительно у 20% детей, имеющих дефект межпредсердной перегородки, к возрасту 2 лет дефект закрывается самостоятельно без проведения лечения. В случаях если самостоятельного закрытия ДМПП не происходит обычно предпринимают оперативное лечение, поскольку дальнейшее сохранение дефекта чревато формированием утолщения стенок легочной артерии и легочной гипертензии. Если своевременно не прибегнуть к лечению ДМПП возможно развитие необратимого состояния, которое также называется хронической обструктивной болезнью легочных артерий, риск неблагоприятного исхода увеличивается на 25%. Первый этап лечения ДМПП у детей обычно проводится детским кардиологом, имеющим большой опыт диагностики и лечения врожденных пороков сердца. Он предполагает проведение поддерживающей терапии и позволяет справиться с возникшими нарушениями кровообращения и сердечной недостаточности, а также подготовить ребенка к операции. Операция по поводу этого порока обычно проводится опытным детским сердечно-сосудистым хирургом, имеющим большой опыт проведения операций по закрытию и пластике ДМПП. Различного рода эндоваскулярные вмешательства при лечении дефекта межпредсердной перегородки выполняются интервенционным кардиологом или детским эндоваскулярным кардиохирургом.
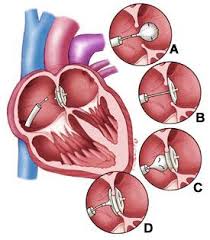
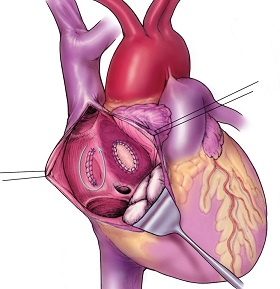
Рис.2 Варианты операция при ДМПП (вверху - закрытие дефекта окклюдером; внизу - пластика заплатой)
Какие виды операций используются при лечении ДМПП?
Открытая операция ДМПП
Существует 2 основных варианта закрытия ДМПП во время операции: первый используется при небольшом размере ДМПП и предполагает наложение одного шва для сближения и сопоставления краев этого дефекта; во время второго варианта проводится пластика ДМПП с помощью заплаты и суть ее состоит в замещении области дефекта синтетическим материалом (обычно это заплата из дакрона) или собственными тканями (чаще для этого используется заплата из перикарда или специально обработанного перикарда, называемого ксеноперикардом).
Во время традиционного хирургического вмешательства по закрытию ДМПП доступ к сердце выполняется либо средней линии грудины с ее последующим разведением (доступ носит название стернотомии), либо в одном из межреберных промежутков (доступ носит название торакотомии). После специальном подготовки сердце подключают аппарату искусственного кровообращения (аппарат сердце-легкие), охлаждают и останавливают сердце, и далее выполняют пластику ДМПП уже в условиях неподвижного и «сухого» бескровного сердца, что необходимо для выполнения высокоточной хирургической работы. Сроки выздоровления после такого варианта лечения дефекта межпредсердной перегородки обычно составляет 5-7 дней, а сроки реабилитации в домашних условиях после выписки из больницы 4-6 недель. В настоящее время, для сокращения сроков выздоровления и реабилитации, уменьшения размеров рубцов используются минимально инвазивная техника операций с использованием небольших доступом до 7-10 см в длину. Доступ обычно выбирается в зависимости от размера ДМПП и его месторасположения. Выполнение операции при бессимптомном течении заболевания обычно рекомендуют за 1-2 года до школы. При наличии симптомов и замедлении физического развития ребенка, рекомендуется провести лечение дефекта межпредсердной перегородки как можно раньше, до появления вторичных изменений в сердце и легких.
Эндоваскулярное закрытие ДМПП окклюдером
У операции эндоваскулярного закрытия ДМПП есть несколько преимуществ перед традиционной открытой операцией, что делает ее все более востребованной и используемой в качестве альтернативы. Прежде всего эндоваскулярное лечение дефекта межпредсердной перегородки у детей не требует выполнения широкого травматичного доступа и использования во время операции аппарата искусственного кровообращения. Как результат это приводит к снижению сроков пребывания в больнице, отсутствию больших рубцов после операции, сокращает сроки выздоровления и реабилитации. После эндоваскулярного закрытия ДМПП ребенок остается в стационаре на одни, максимум двое суток, и в течение 1-2 недель происходит его полное восстановление и возвращение к обычному режиму активности.
В основе процедуры эндоваскулярного лечения лежит своеобразное закупоривание патологического сообщения между предсердиями специальным устройством, которое носит название окклюдера. Однако установка окклюдера при ДМПП не всегда выполнима. Существует ряд клинических ситуаций, при которых этот вариант лечения дефекта межпредсердной перегородки не совсем подходит, а именно в случаях, когда сообщение между предсердиями слишком больших размеров или расположено не в центре межпредсердной перегородки или же ткани перегородки недостаточно для прочной фиксации окклюдера. Существует еще ряд противопоказаний к закрытию ДМПП с помощью окклюдера: резкое сужение сосудов и неспособность доставки окклюдера к месту имплантации; патология клапанов сердца, когда необходима коррекция этой патологии; патологический венозный дренаж из легких; наличие инфекции клапанов; наличие тромбов в просвете камер сердца или нарушения гемостаза (системы свертывания и противосвертывания крови) или непереносимость аспирина или аспириноподобных препаратов.
Принцип эндоваскулярного закрытия ДМПП у детей (видео)
Именно поэтому перед планированием лечения дефекта межпредсердной перегородки проводят точную диагностику с определением точного размера и местоположения дефекта. Накануне процедуры закрытия ДМПП окклюдером назначают курс антикоагулянтной и дезагрегантной терапии, повышающих текучесть крови и снижающих возможность образования тромба. Окклюдер перед установкой размещен фирмой производителей специальном катетере, который после пункции бедренной вены перемещается к месту расположения ДМПП. После чего проводится имплантация устройства в дефект и он остается там постоянно, предотвращает смешивание разных потоков крови между двумя предсердиями. С целью определения правильного расположения и позиции окклюдера выполняют контрольную ангиографию. В течении 24 часов выполняются контрольные ЭКГ и ЭхоКГ исследования, а также рентген грудной клетки, также подтверждающие правильное расположение окклюдера. В последующем, в отдаленном периоде после операции закрытия ДМПП, происходит прорастание собственной ткани миокарда в устройство и оно становится частью перегородки сердца. Несмотря на то, что окклюдер имеет четкие размеры и не увеличивается со временем, при росте ребенка происходит также рост ткани покрывающей устройство.
Какие препараты могут использоваться при лечении дефекта межпредсердной перегородки?
Для пациентов после операции обычно назначают дезагреганты и антикоагулянты, например аспирин или варфарина (Coumadin) в течение трех - шести месяцев после выполнения процедуры. Поскольку окклюдер является инородным предметом, это лечение необходимо для профилактики формирования тромбов вокруг устройства.
Мочегонные средства (диуретики) назначают при выявлении симптомов сердечной недостаточности и задержке в организме жидкости и отеках. Диуретики способствуют выделению избыточной жидкости и солей. Поскольку при терапии диуретиками возможны потери калия, в комбинации с диуретиками назначают калийсодержащие препараты (Аспаркам). Для увеличения сократительной активности сердца назначают дигоксин, который также способен снижать частоту сердцебиений, удалять избыток жидкости из тканей и обладает гипотензивным эффектом при высоком артериальном давлении.
Как необходимо восполнять дефицит питания у детей с ДМПП?
Новорожденные и дети с ДМПП всегда очень медленно набирают в весе, и наиболее распространенной причиной такого плохого роста является избыточное выделение тепловой энергии или ее недостаточное поступление с питанием. Среди других факторов, которые часто являются причиной нарушения физического развития и избыточного расходования энергии детей с ДМПП, можно выделить следующие:
- учащенное сердцебиение и увеличение частоты дыхания
- плохой аппетит
- частые респираторные инфекции
- сниженное поглощение питательных веществ пищеварительным трактом
- снижение насыщения крови кислородом
Одной из особенностей питания новорожденных является то, что ребенок с ДМПП быстро переутомляется во время кормления. Педиатры рекомендуют в первые два месяца после рождения кормить ребенка каждые два часа малыми порциями и кормление необходимо производить только по требованию. У некоторых новорожденных нарушение питания может быть связано с особенностями строения бутылочки для кормления, поэтому родители должны подобрать наиболее подходящий для ребенка вариант. Если ребенку прописаны лекарственные препараты, лучше принимать их перед питанием и важно чтобы не происходило смешивания препарата и грудного молока или питательной смеси. Педиатр также должен будет сообщить родителям о сроках перевода на твердую пищу, ориентировочно это происходит на 6 месяц после рождения. Желательно в течение 2-х лет избегать приема пищи, содержащей жиры. Оптимальным для быстрого роста считается использование сбалансированных высококалорийных питательных смесей. При формировании диеты у детей старше 2-х лет, рекомендуются придерживаться следующих принципов питания:
- потребление жиров должно составлять менее 30% от общего количества калорий потребляемых в течение дня
- количество калорий, приходящихся на насыщенные жиры, должно составлять не более 8-10% от общего количества калорий потребляемых в сутки
- объем потребления холестерина должен быть не выше 300 мг/дл в день
Последовательный переход к использованию так называемой средиземноморской диеты позволит в дальнейшем предотвратить ранее развитие ишемической болезни сердца во взрослой жизни. Пищевые продукты должны преимущественно состоять из зерновых, овощей, фруктов, постного мяса и других продуктов с низким содержанием жиров и высоким содержанием сложных углеводов и белков. Желательно при приготовлении блюд исключить соль, а также избегать употребления соленых продуктов. Для этого необходимо исключить из рациона продукты быстрого питания (фаст фуд), консервированные продукты и замороженную пищу, в которой соль используется для увеличения сроков пригодности.
Как протекает послеоперационный период после операции закрытия дефекта межпредсердной перегородки?
Дети, перенесшие открытую операцию по поводу ДМПП или эндоваскулярное закрытие, обычно нуждаются в пожизненном наблюдении и контроле со стороны детского, а затем и взрослого кардиолога. Наряду со стандартными осмотрами, эти пациенты нуждаются в постоянных исследованиях состояния их сердца. Обычно регулярная диагностика состояния сердца проводится перед и после операции, а в дальнейшем при положительных результатах родители забывают о необходимости постоянного контроля, что не совсем правильно. Важно постоянно проходить профилактические осмотры, делать контрольные исследования и поддерживать тесный контакт с лечащим врачом, хирургом и кардиологом. Кроме того, для профилактики присоединения различных инфекций, связанных с ослаблением иммунитета организма после операции, можно рекомендовать проведение иммунизации, например иммунизации вакциной против гриппа.
Каков прогноз после операции по поводу дефекта межпредсердной перегородки?
Перспективы и прогнозы относительно получения хороших результатов лечения ДМПП за последние два десятилетия существенно улучшились. В настоящий момент пациенты с маленьким размером дефекта могут жить обычной жизнью с минимальными рекомендациями, однако как было сказано ранее пациенты с большими ДМПП требуют оперативного лечения. Выполнение эндоваскулярного закрытия сопровождается очень хорошими результатами, при проведении реконструктивных открытый операций результаты несколько похуже, однако в большей степени они обусловлены лечением уже запущенных форм заболевания и наличием сложных реконструкций. В настоящее время менее 1% пациентов с ДМПП, перенесших сложные реконструктивные вмешательства, не доживают до 45-летия. Также статистически подсчитано, что приблизительно 5-10% пациентов, оперированных в возрасте старше 40 лет погибают от осложнений хирургии, эти цифры еще раз подчеркивают необходимость раннего выявления и лечения дефекта межпредсердной перегородки. Несмотря на озвученные цифры, следует еще раз напомнить, что без хирургического лечения погибает практически четверть (25%) пациентов с ДМПП. Как показывает практика, при выполнении лечения ДМПП в возрасте до 20 лет практически гарантирует возвращение ребенку полноценной и нормальной жизни.
Возможна ли профилактика развития ДМПП и что родителям необходимо сделать при выявлении диагноза у ребенка?
К сожалению, развитие дефекта межпредсердной перегородки сложно спрогнозировать и предотвратить. Тем не менее пациентов с ДМПП без операции и уже оперированных можно защитить от возможного присоединения инфекции клапанных структур (инфекционного эндокардита). Для этого Американская Ассоциация Сердца рекомендует регулярное использование зубных щеток и нити, а также регулярные профилактические и санационные осмотры полости рта у стоматолога. Кроме того, при планировании различных инвазивных процедур пациентам с ДМПП показано профилактическое назначение антибиотиков. Проведенное в 2003 году в США исследование подтвердило низкую осведомленность пациентов с врожденными пороками сердца о необходимости профилактического использования антибиотики и рост у неинформированной группы частоты развития бактериального эндокардита.
В случае если ребенок нуждается в операции или эндоваскулярном закрытии ДМПП, родители должны максимально полно сообщить информацию о состоянии его здоровья. Если у ребенка есть лихорадка или повышение температуры тела, жалуется на кашель или озноб, то родители должны обязательно сообщить об этом лечащему врачу и операция должна быть своевременно отсрочена. Лечащий врач или детский кардиолог подскажут родителям ребенка, как его нужно подготовить к операции, почему используется тот или иной метод лечения, особенности планируемого лечения. Как правило, в большинстве случаев после закрытия ДМПП удается добиться прекрасных результатов лечения. Лишь в единичных случаях возможно сохранение остаточного дефекта, тактика лечения зависит от его размера.
Большинство детей, имеющих дефект межпредсердной перегородки, может сохранять обычный режим активности, более того таким детям обычно рекомендуют выполнять специально подобранные физические упражнения с целью тренировки. Американская Ассоциация Сердца рекомендует родителям детей с врожденными пороками сердца обязательно консультироваться с педиатрами или детскими кардиологами для подбора оптимальной программы таких тренировок. Это связано с тем, неподготовленные дети имеют высокий риск развития внезапной сердечной смерти при физической нагрузке без предварительной тренировки. Также детям с ДМПП рекомендуется избегать участия в различных спортивных мероприятиях, а степень физической активности обычно определяется в зависимости от типа врожденного порока сердца и состояния маленького пациента.
Нужно также отметить, что пациент с дефектом межпредсердной перегородки имеет высокий риск рождения ребенка с подобным пороком развития сердца. Например, если в общей популяции людей частота рождения ребенка с врожденным пороком сердца составляет значительно меньше 1%, то у пациентов с ДМПП или другим ВПС эта цифра увеличивается уже до 2-20%, в зависимости от типа имеющегося порока. При планировании беременности таким людям обычно рекомендуют получить консультацию генетика или анализ набора хромосом, или же провести амниоцентез во время беременности.
Родители детей с ДМПП должны знать, что лечение врожденных пороков сердца в зарубежных клиниках является достаточно дорогостоящим и в некоторых странах не покрывается стандартными страховками. Часто бывает так, что основная часть расходов на госпитализацию, лечение, операцию и приобретение расходных материалов возлагается на плечи родителей. Ряд стран решило эту проблему организацией специальных медицинских фондов. В нашей стране лечение детей с врожденными пороками является одним из приоритетных направлений развития медицины и пока эти операции выполняются за счет государства и специальных квот Министерства Здравоохранения и Социального Развития. Тем не менее, выбор клиники, врача, варианта операции всегда остается за родителями ребенка и вопрос о дальнейшем лечении обычно решается после консультации компетентного в этом вопросе врача.
Все о ДМПП в формате видео-презентации