Что такое артроз или остеоартроз?
Как устроена анатомия сустава?
Каков патофизиологический механизм развития остеоартроза?
Каков механизм появления боли в суставе при артрозе?
Насколько артроз распространенное явление?
От чего зависит прогноз для пациентов с артрозом?
Для чего необходимо обучение пациентов?
Какими симптомами обычно сопровождается артроз?
Какие изменения суставов можно выявить во время консультации и медицинского осмотра?
Как проводится диагностика остеоартроза?
Какие препараты используются в лечении остеоартроза?
Как на прогноз и лечение артроза могут влиять изменение образа жизни, физическая активность, трудотерапия и другие немедикаментозные меры?
Какие препараты наиболее эффективны в лечении остеоартроза?
Что такое артроз или остеоартроз?
Артроз является самой распространенной патологией соединительной ткани, которой только в Соединенных Штатах болеют более 20 миллионов людей. Он представляет собой гетерогенную группу состояний, вызванных общими гистопатологическими и радиологическими изменениями. Ранее было распространено мнение, что это дегенеративное расстройство, возникающее из-за биохимического распада суставного гиалинового хряща в синовиальных суставах. Тем не менее, современный взгляд на проблему говорит о том, что остеоартроз это проблема, при которой происходит повреждение не только суставного хряща, но и всего сустава, в том числе субхондральную кость и синовиальную оболочку.
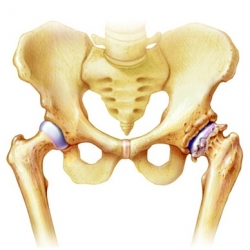
Артроз преимущественно поражает ткани, на которые приходится большая физическая нагрузка. Поэтому чаще всего дегенеративный патологический процесс возникает в крупных суставах, например в коленях, тазобедренных суставах, пояснично-крестцовом отделе позвоночника, голеностопных суставах. Поражение также нередко возникает в дистальных межфаланговых, проксимальных межфаланговых и запястно-пястных суставах. Эта статья в первую очередь сфокусирована на остеоартрите рук, колена и тазобедренного суставов.
Рис.1 Наиболее часто поражаемые при артрозе суставы
Ранее считалось, что остеоартроз может быть следствием значительной степенью износа сустава, однако все больше исследований указывают на важную роль воспаления в процессе разрушения сустава. Таким образом, термин «дегенеративное заболевание суставов» все менее подходит для остеоартроза. Исторически сложилось так, что остеоартроз или остеоартрит был разделен на первичные и вторичные формы, хотя такое деление является несколько условным. Вторичный остеоартроз относится к синовиальным суставам, возникает из-за воздействия какого-то провоцирующего фактора, негативно повлиявшего на прилежащие ткани (например, травма суставного хряща или субхондральной кости). Вторичный остеоартрит может возникнуть у относительно молодых людей.
Определение первичного остеоартроза более туманное. Эта форма остеоартрита связана с процессом старения и, как правило, возникает у пожилых лиц. То есть, в самом широком смысле этого слова, это явления, происходящие в ранее здоровых суставах без наличия очевидного инициирующего фактора.
Некоторые врачи ограничивают первичный остеоартрит только суставами рук (в частности, проксимальные и дистальные межфаланговые суставы и суставы основания большого пальца). Другие в эту же группу включают коленные суставы, тазобедренные суставы и позвоночник.
При обнаружении причины, лежащей в основе остеоартроза, термин «первичный» или «идиопатический» остеоартрит можно заменить. Например, многие исследователи полагают, что в большинстве случаев в основе первичного остеоартрита тазобедренного сустава могут лежать незначительные или даже нераспознаваемые врожденные дефекты развития.
Никаких конкретных лабораторных отклонений от нормы не наблюдается при остеоартрите. Болезнь, как правило, диагностируется на основании клинических данных и подтверждается или опровергается с помощью рентгенологического обследования.
Основными целями лечения остеоартрита являются облегчение боли и улучшение функционального состояния. Немедикаментозные меры являются ключевыми в терапии остеоартрита и включают в себя следующие пути коррекции:
- Обучение пациентов
- Применение тепла и холода
- Потеря веса
- Упражнения
- Физическая терапия
- Трудотерапия
- Разгрузки суставов (например, коленного и тазобедренного сустава)
Интраартикулярное фармакологическое лечение включает в себя инъекции кортикостероидов и специальных добавок, которые могут обеспечить облегчение боли и обладают противовоспалительным действием на пораженный сустав. В начале курса фармакологического лечения обычно используется ацетаминофен для купирования легкой или умеренной боли, когда сустав не имеет видимых признаков воспаления.
Если клинический ответ на ацетаминофен не является удовлетворительным или клинические проявления сопровождаются воспалением, следует в качестве лечения артроза рассмотреть нестероидные противовоспалительные препараты (НПВП). Если все другие методы являются неэффективными, если пациент не может выполнять свои ежедневные действия и при этом ограничивается его физическая и функциональная активность, несмотря на максимальную терапию, то ставится вопрос о необходимости проведения хирургического лечения артроза, например выполнения эндопротезирования.
Высокая распространенность остеоартроза влечет за собой значительные, в том числе финансовые, издержки для общества. Прямые затраты включают стоимость посещения доктора, стоимость лекарств и хирургических вмешательств. Косвенные расходы включают в себя такие элементы, как время, потерянное на работе.
Расходы, связанные с остеоартритом могут быть особенно важны для пожилых людей, которые сталкиваются с потенциальной потерей независимости, и кому, возможно, потребуется помощь в повседневной деятельности. В связи с этим, для пожилого населения развитых стран в течение ближайших десятилетий необходимо раскрыть причины остеоартрита и улучшить терапевтические альтернативы.
Как устроена анатомия сустава?
Суставы могут быть классифицированы с функциональной или структурной точки зрения.
Функциональная классификация, основанная на движении, делит суставы следующим образом:
- Синартрозы (неподвижные)
- Амфиартрозы (условно-подвижные)
- Диартрозы (свободно-подвижные)
Структурная классификация делит суставы на:
- Синовиальные
- Волокнистые
- Хрящевые
Нормальные синовиальные суставы выполняют значительное количество движений вдоль их гладкой поверхности суставного хряща. Сустав изнутри состоит из следующих компонентов:
- Суставного хряща
- Субхондральной кости
- Синовиальной мембраны
- Синовиальной жидкости
- Суставной капсулы
Нормальная поверхность синовиальных суставов состоит из суставного хряща (состоящего из хондроцитов), окруженного внеклеточным матриксом, который включает различные макромолекулы, основной которых являются протеогликаны и коллаген. Хрящ способствует сохранению функции суставов и защищает основу субхондральной кости, распределяя большие нагрузки и уменьшая трение в суставе.
Синовиальная жидкость образуется с помощью процесса ультрафильтрации сыворотки от клеток, которые образуют синовиальную оболочку (синовиоцитов). Синовиальные клетки производят гиалуроновую кислоту (также известной как гиалуронат) и гликозаминогликаны, являющихся основным компонентом неклеточной синовиальной жидкости. Синовиальноая жидкость несет питательные вещества к бессосудистому суставному хрящу. Кроме того, она также обеспечивает вязкость, необходимую для смягчения удара при медленных движениях, а также эластичность, необходимую для поглощения удара от резких движений.
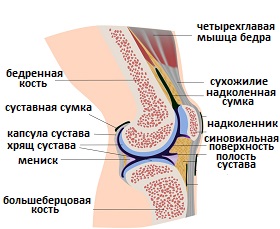
Рис.2 Анатомия сустава на примере коленного сустава
Каков патофизиологический механизм развития остеоартроза?
Первичный и вторичный остеоартрозы одинаковы по своей патологической основе, двустороннее поражение часто наблюдается в случаях первичного остеоартроза, особенно когда поражены суставы рук. Ранее считалось, что остеоартрит влияет в первую очередь на суставной хрящ в синовиальных суставах. Однако, патофизиологические изменения, как известно, происходят в синовиальной жидкости, а также в основной субхондральной кости, покрытой суставной капсулой и других суставных тканях.
Несмотря на то, что остеоартрит классифицирован как невоспалительный артрит, появляется все больше доказательств того, что воспаление все-таки возникает, так как дегенеративные изменения сопровождаются высвобождением цитокинов и металлопротеиназ в ткани сустава и синовиальную жидкость. Эти агенты не принимают участия в разрушении (деградации) суставной основы, проявляющаяся исчезновением хряща при остеоартрите. Таким образом, уже не уместно использовать термин «дегенеративные заболевания суставов» по отношению к остеоартриту.
Несмотря на то, что нет никакого специфического лечения остеоартрита, проводятся исследования модифицированного лечения артроза как артрита воспалительной природы. Последние исследования показали, что в синовиальной оболочке при остеоартрите выявлен интерлейкин-17 (IL-17) - провоспалительный цитокин. В начале развития остеоартрита отек хряща обычно происходит из-за повышенного синтеза протеогликанов. Это говорит о том, что хондроциты усиленно работают для восстановления повреждений хряща. Этот этап может длиться в течение многих лет или десятилетий и характеризуется гипертрофическими изменениями суставного хряща.
Остеоартрит прогрессирует, а уровень протеогликанов в конечном итоге падает очень сильно, в результате чего хрящ, чтобы смягчить потерю эластичность, еще более уменьшает целостную площадь поверхности. Микроскопически это смотрится, как шелушение и шероховатости. Со временем исчезновение хряща приводит к потере суставной поверхности.
В крупных несущих суставах у пациентов с остеоартритом большая потеря суставной щели происходит в тех областях, которые испытывают максимальные нагрузки. Этот эффект принципиально по-другому выглядит у пациентов с воспалительными артритами, при которых в различных суставах потеря хрящевой ткани происходит равномерно по всей поверхности.
Например, при остеоартрите коленного сустава большая потеря суставной поверхности чаще наблюдается в медиальной бедреннотибиальной области, хотя возможно и поражение латерального бедренно-тибиального пателлофеморального участка хряща. Разрушение медиальных или боковых участков суставов может привести к варусной или вальгусной деформации соответственно. Чаще эти состояния возникают при поражении в голеностопных суставах.
Эрозия поврежденных хрящей в суставе при остеоартрите прогрессирует до основной кости. Кость, которая лишена защитного хряща, продолжает формироваться на противоположной поверхности. В конечном счете, увеличение нагрузки становится механически запредельным. Субхондральная кость отвечает сосудистой инвазией и увеличением клеток, становится утолщенной и плотной (процесс, известный как эбурнеация) в областях давления.
Травмированая субхондральная кость также может пройти кистозную дегенерацию, которая объясняется либо костным некрозом, вторичным по отношению к хроническим нагрузкам, или вторжением синовиальной жидкости. Возникающие при остеоартрите кисты называются также субхондральным, псевдокистами. Они могут варьироваться от 2 до 20 мм в диаметре. При остеоартрите кисты в вертлужной впадине называются кистами Эггера.
Часто остеоартрит бедра возникает сразу с двух сторон. С одной стороны возникает у тех, кто имеет в анамнезе травмы бедра со стороны выявленного артрита.
Вдоль суставного края, где имеется васкуляризация (новообразование сосудов) субхондрального костного мозга, в результате метаплазии синовиальной соединительной ткани и окостенения хрящевых выступов возникает неправильной вырост новой кости (остеофиты). Отделение этих остеофитов или самого суставного хряща приводит к образованию внутрисуставных свободных тел (так называемые суставные мыши).
Наряду с повреждением суставов остеоартрит может также привести к патофизиологическим изменениям связок и нервно-мышечного аппарата. Например, боковые коллатеральные связки претерпевают сложные нарушения при остеоартрите колена.
Каков механизм появления боли в суставе при артрозе?
Боль является главным симптомом остеоартрита. Как предполагается, она возникает из комбинации следующих механизмов:
- Периостальных остеофитов
- Сосудистого скопления субхондральной кости, что приводит к увеличению внутрикостного давления и соприкосновения смежных поврехностей костей
- Синовита с активацией ноцицепторов (болевых рецепторов) синовиальной оболочки
- Усталости в мышцах, которые обеспечивают каркасную функцию сустава
- Контрактуры
- Выпота и перерастяжения капсулы сустава
- Разрыва менисков
- Воспаления околосуставных сумок
- Спазм околосуставных мышц
- Психологических факторов
- Крепитации (хруста в суставах)
- Центральной боли
Когда позвоночник участвует в остеоартрите, особенно в поясничном отделе, связанные с этим изменения очень часто видно в L3 - L5. Симптомы включают боль, скованность и иногда корешковую боль. Сужение позвоночного канала также может быть вызвано артритными изменениями, которые приводят к ущемлению нервных корешков. Приобретенный спондилолистез является частым осложнением артрита поясничного отдела позвоночника.
Насколько артроз распространенное явление?
Как показали статистические исследования в США, артроз поражает более 20 миллионов американцев. Эти статистические данные берутся с учетом рентгенологических, симптоматических критериев или их комбинации. Судя по рентгенографическим критериях остеоартроза, более 50% взрослых старше 65 лет страдают этим заболеванием. На международном уровне остеоартрит является наиболее распространенным заболеванием суставов. Частота его распространенности варьирует в разных популяциях.
Возрастные и демографические группы
Первичный остеоартрит распространен среди пожилых людей, и часто протекает бессимптомно. Примерно 80-90% лиц старше 65 лет имеют признаки радиографического первичного остеоартроза. Симптомы, как правило, становятся заметны в возрасте после 50 лет. Распространенность заболевания увеличивается среди лиц старше 50 лет. Это происходит, скорее всего, из-за возрастных изменений коллагена и протеогликанов, которые снижают прочность суставного хряща, а также из-за уменьшения питательных веществ в хрящевой ткани.
Пол
У лиц старше 55 лет остеоартроз чаще встречается среди женщин, чем мужчин. Женщины особенно восприимчивы к остеоартриту в дистальных межпальцевых суставах. Женщины также чаще болеют остеоартритом коленных суставов по сранвнению с мужчинами, соотношения женщин и мужчин 1,7: 1. Женщины также более склонны к эрозивным остеоартритам по сравнению с мужчинами 12: 1.
Национальность
В ходе научных исследований были выявлены межнациональные различия в распространенности остеоартрита. Болезнь является более распространенной у коренных американцев, чем в общей популяции. Остеоартроз коленных суставов встречается реже у китайских пациентов из Гонконга, чем в таких же возрастных категориях среди белого населения. В целом симптомы коленного остеоартрита является чрезвычайно распространенными в Китае.
У лиц старше 65 лет остеоартрит чаще встречается у пациентов со светлой кожей, чем у темнокожих. Коленный остеоартрит более распространен среди черных женщин, чем в других группах. В Иордании и других странах этого региона было обнаружено, что по сравнению со светлокожими пациентами у афро-американских мужчин и женщин была несколько более высокая распространенность рентгенологических и симптоматических признаков остеоартрита коленных суставов.
От чего зависит прогноз для пациентов с артрозом?
Прогноз у пациентов с остеоартритом зависит от вовлечения в патологический процесс окружающих тканей и от тяжести этого поражения. В настоящее время не известно проверенных препаратов для лечения остеоартрита. Следовательно, фармакологическое лечение преимущественно направлено на облегчение симптомов артрита.
Систематическое изучение проблемы показало следующие признаки, связанные с более быстрым прогрессированием остеоартрита колена:
- Пожилой возраст
- Избыточный вес и высокий индекс массы тела (ИМТ)
- Варусная деформация
- Поражение нескольких суставов
Пациенты с остеоартритом, которые прошли лечение, имеют хороший прогноз, особенно при хирургическом лечении тазобедренных и коленных суставов в целом, превышающий 90%. Тем не менее, в зависимости от уровня активности пациента протезирование сустава может быть выполнено повторно через 10-15 лет после первичной операции. Молодые и более активные пациенты, скорее всего, потребуют замены протеза, в то время как большинству пожилых пациентов замены не требуется.
Для чего необходимо обучение пациентов?
Обучать пациентов следует в плане представления информации о болезни, ее прогрессировании, особенно подчеркивая преимущества физических упражнений и потери веса. Обязательно необходимо объяснить различия между остеоартритом и более быстрыми прогрессирующими артритами, такими, как ревматоидный артрит.
Несколько исследований, проведенных «Фондом Артрита» показали, что образование идет на пользу пациента. Через образование пациенты могут узнать и реализовать стратегии для уменьшения боли и улучшения функции суставов. Подчеркните необходимость регулярных посещений врача-травматолога или ревматолога.
Какими симптомами обычно сопровождается артроз?
Прогрессирование остеоартроза медленное, происходит в течение нескольких лет или десятилетий. В течение этого периода пациент может стать менее активным, следовательно, более восприимчивым к заболеваниям, связанным с уменьшением физической активности (в том числе потенциального прироста массы).
В самом начале заболевания сустав может казаться нормальным. Однако, походка больного может стать болезненной, если вовлечены несущие суставы.
Боль, как правило, является первоначальным признаком остеоартрита. Она глубокая и усугубляется. Кроме того, уменьшается объем движения в суставе, и крепитация часто присутствуют. Характерна скованность во время отдыха, а с утра - тугоподвижность суставов, которая длится менее 30 минут.
Первоначально боль может отсутствовать в покое и проходить после приема простых анальгетиков. Тем не менее, суставы могут стать нестабильными по мере прогрессирования остеоартроза, поэтому боль может стать более заметной (даже во время отдыха) и может не реагировать на лекарства.
Какие изменения суставов можно выявить во время консультации и медицинского осмотра?
Результаты физического обследования у больных с остеоартрозом в основном ограничиваются пораженными суставами. Снижение диапазона движения и крепитация часто присутствуют во время функциональных проб.

Рис.3 Проведение функциональных проб
Может произойти смещение с расширением костных структур. В большинстве случаев при остеоартрите не наблюдается покраснения или увеличения кожной температуры в области пораженного сустава. Однако, при этом может присутствовать выпот в суставной сумке. Может произойти ограничение движений или атрофия мышц, окружающих серьезно пострадавшие суставы.
При остеоартрите руки чаще всего поражаются дистальные межфаланговые суставы, но также в процесс могут вовлекаться и проксимальные межфаланговые суставы и суставы основания большого пальца. Узелки Гебердена, которые представляют собой ощутимые и видимые глазом остеофиты в дистальных межфаланговых суставах, более распространены среди женщин, чем мужчин. Воспалительные изменения, как правило, отсутствуют.
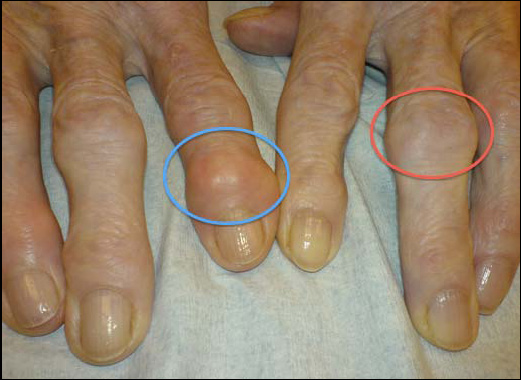
Рис.4 Поражение суставов пальцев рук при остеоатрозе
Прогрессирование остеоартрита
Этиопатогенез остеоартрита была разделен на три этапа, а именно:
- Этап 1 – происходит протеолитическое разрушение хрящевого матрикса
- Этап 2 – развиваются шероховатости и эрозии поверхности хряща с последующим выходом протеогликановых и коллагеновых фрагментов в синовиальную жидкость
- Этап 3 - продукты распада хряща вызывают хроническую воспалительную реакцию в синовиальной оболочке, что в свою очередь способствует дальнейшему разрушению хряща
Несколько классификаций были выдвинуты для практического использования. Однако, самое простое описание по степени заболевания предотвращает возможную путаницу. В любом случае, классификации предназначены больше для исследовательских целей, чем для клинического применения.
Некоторые заболевания часто классифицируются как подвид начального остеоартрита. Они включают в себя первичный обобщенный остеоартрит (PGOA), эрозивный остеоартрит и хондромаляцию надколенника.
Остеоартрит суставов кисти был классифицирован следующим образом:
- эрозивный
- основания большого пальца
- межфаланговый без узлов
- поражение всех суставов
Маршалл и др. сообщают, что остеоартрит основания большого пальца, как правило, наиболее распространенная форма остеоартрита кисти, а затем уже встречается межфаланговый остеоартрит. Также было выявлено, что эрозивный остеоартроз и остеоартрит всех суставов руки более характерен для пожилых людей, преимущественно для женщин. Со временем эрозивный остеоартроз, как правило, приводит к инвалидности.
Как проводится диагностика остеоартроза?
Первостепенная цель диагностики – дифференцировать остеоартрит от других артритов, таких, как ревматоидный артрит. Результатов истории и физического обследования, как правило, хватает, чтобы диагностировать остеоартрит. Рентгенологические данные подтверждают первоначальный диагноз. Лабораторные показатели, как правило, в пределах нормы.
Ревматоидный артрит
Ревматоидный артрит преимущественно поражает суставы запястий, а также пястнофаланговые и проксимальные межфаланговые суставы. Редко поражаются дистальные межфаланговые суставы или крестцовый отдел позвоночника.
Ревматоидный артрит характеризуется длительной (до 1 часа) утренней скованностью и опухшими покрасневшими суставами. Рентгенологические данные показывают эрозию кости (например, периартикулярную остеопению или краевую эрозии кости), а не остеофиты или уплотнение костной ткани. Лабораторные данные, по которым в дальнейшем дифференцируют ревматоидный артрит от остеоартрита, включают следующее:
- Системное воспаление (повышенная скорость оседания эритроцитов [СОЭ] или повышение уровня С-реактивного [СРБ] белка)
- Положительные серологические реакции (ревматоидный фактор [РФ] или антитела к циклическому цитруллинированному пептиду [анти-ЦПП антитела])
- Воспалительные изменения в суставной жидкости с преобладанием полиморфноядерных лейкоцитов (PMNs)
- Повышение уровня лейкоцитов (белых кровяных клеток - WBC)
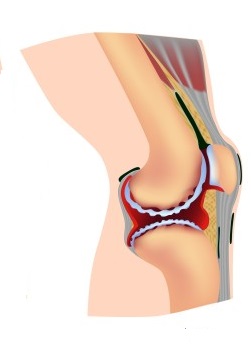
Рис.5 Ревматоидный артрит
Другие артриты
Боль в спине может быть результатом спондилоартропатии или остеоартрита крестцового и пояснично-крестцового отдела позвоночника. Анамнез заболевания и характерные рентгенологические данные могут быть использованы, чтобы дифференцировать эти расстройства.
Вторичный остеоартроз нуждается в проведении дифференциальной диагностики со следующей патологий:
- Хондрокальциноз
- Наличие травм
- Нарушение обмена веществ в кости
- Синдром гипермобильности
- Невропатические заболевания
К группе заболеваний, которые также требуют дифференциальной диагностики, являются:
- кристаллические артропатии (т.е. подагра и псевдоподагра)
- воспалительный артрит (например, ревматоидный артрит)
- серонегативные спондилоартропатии (например, псориатический артрит и реактивный артрит)
- септический артрит или постинфекционная артропатия
- фибромиалгии
- тендинит
У пациентов с болями в колене при дифференциальной диагностике следует рассмотреть пателлофеморальные синдромы и преднадколенниковый бурсит.
Дифференциальный диагноз
- асептический некроз
- фибромиалгия
- подагра и псевдоподагра
- анкилозирующий спондилит
- нейропатия суставов (Шарко)
- Болезнь Лайма
- пателлофеморальный артрит
- псориатический артрит
- ревматоидный артрит
Остеоартрит обычно диагностируется на основании клинических и рентгенологических признаков. Нет никаких специфических лаборатоных изменений, связанных с остеоартритом.
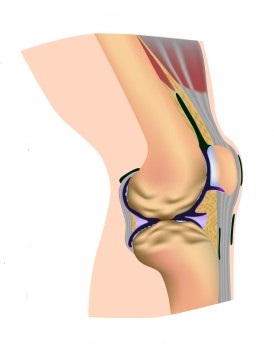
Рис.6 Остеоартроз коленного сустава
Исследователи в качестве индикатора остеоартрита используют моноклональные антитела синовиальной жидкости, маркеры пиридиниевых поперечных связей (т.е. продукты распада хряща). Ни один из биомаркеров в изолированном виде не доказал свою надежность для диагностики и мониторинга, но комбинации биомаркеров используются для идентификации подтипов остеоартрита и прогнозирования лечения.
Показатели острой фазы у пациентов с остеоартритом, как правило, в пределах нормы. Скорость оседания эритроцитов (СОЭ) обычно не повышается, но повышается немного в случаях эрозивно-воспалительного артрита. Анализ синовиальной жидкости, как правило, показывает наличие белых кровяных клеток (WBC) в количестве ниже 2000 / мкл с преобладанием мононуклеаров.
Обычная рентгенография
Обычная рентгенография является метод выбора для визуализации, потому что он наиболее выгоден, чем другими методы, так как рентгенограммы могут быть получены легко и быстро. Одной из важных характеристик первичного остеоартрита является то, что отклонения сильно отличаются от здоровых тканей. Рентгенограмма может показать потерю суставного пространства, а также субхондральный костный склероз и образование кист.
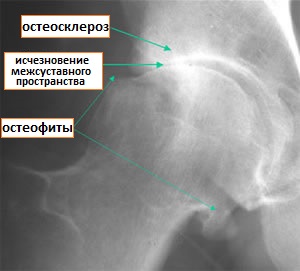
Рис.7 Остеоартрит тазобедренного сустава
Локтевой сустав обычно не поражается остеоартритом. Однако локтевой артрит может возникать в результате травмы. МРТ, КТ, УЗИ и магнитно-резонансная томография (МРТ) может показать многие из тех же характеристик остеоартрита, что обычная рентгенография.
Магнитно-резонансная томография
Патологии, которые можно увидеть на МРТ, включают в себя сужение суставной щели, субхондральные костные изменения и остеофиты. В отличие от рентгенографии, МРТ может непосредственно визуализировать суставной хрящ и другие прилегающие ткани (например, мениск, сухожилия, мышцы).
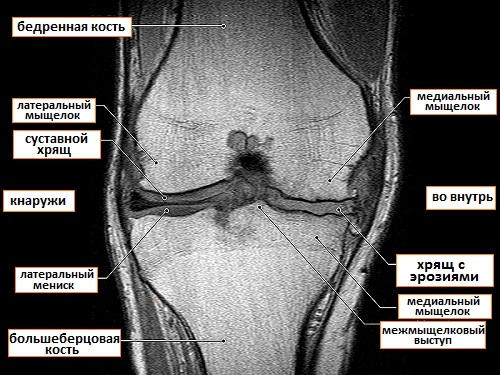
Рис.8 МРТ коленного сустава при артрозе
Компьютерная томография
Компьютерная томография (КТ) редко используется в диагностике первичного остеоартроза. Тем не менее, могут быть использованы в диагностике смещения в пателлофеморального сустава или стопы и в голеностопных суставах.
Ультразвуковое исследование
В настоящее время УЗИ не имеет никакой роли в повседневной клинической оценке пациента с остеоартритом. Тем не менее, в настоящее время используется в качестве контроля дегенерации хряща. Ультразвуковое исследование может быть использовано для управляемых инъекций в сустав, то есть внутрисуставных инъекций выполняемых под УЗ-контролем.
Сканирование костей
Костное сканирование может быть полезно для ранней диагностики остеоартрита кистей рук. При сканировании костей остеоартрит, как правило, дает симметричный рисунок, слегка повышенное поглощение. В отличие от этого, сканирование костей часто отрицательное на ранних стадиях множественной миеломы – одной из причин боли в костях у пожилых людей, которые можно перепутать с остеоартритом. Сканирование костей также может помочь отличить остеоартроз от остеомиелита и костных метастазов.
Пункция сустава
Анализ синовиальной жидкости может помочь исключить воспалительный артрит, инфекции или артропатии. Наличие невоспалительной суставной жидкости помогает отличить остеоартрит от других причин боли в суставах. Другие компоненты синовиальной жидкости помогают дифференцировать остеоартрита от других патологий: негативные пятна и культуры грамм, а также отсутствие кристаллов, когда жидкость рассматривается под поляризованным микроскопом.
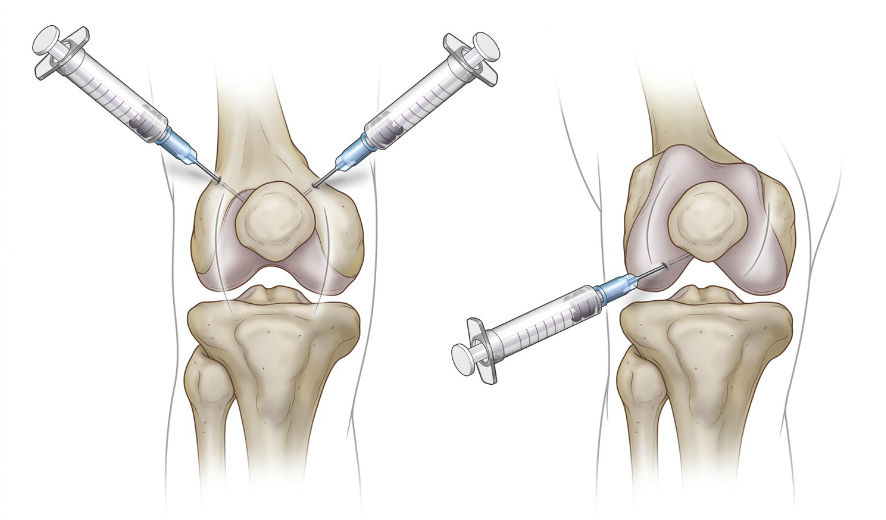
Рис.9 Диагностическая пункция сустава
Какие препараты используются в лечении остеоартроза?
Подходы к лечению
Цели лечения остеоартрита включают облегчение боли и улучшение функционального состояния суставов и непосредственно пациента. Оптимальным условием лечения артроза является использованием комбинации нефармакологических и фармакологических методов лечения.
Немедикаментозное меры терапии остеоартрита включают следующее:
- Обучение пациентов
- Тепло и холод
- Потеря веса
- Упражнения
- Физическая терапия и физкультура
- Трудотерапия
- Разгрузка некоторых суставов (например, колено, бедро)
Физиотерапевт может помочь в разработке плана нефармакологического лечения для пациента с остеоартритом, а диетолог может помочь пациенту похудеть. Направление к хирургу-ортопеду может быть необходимо, если остеоартрит не регирует на терапевтическое лечение. Наиболее распространенными вариантами хирургического лечения остеоартрита являются артроскопия, остеотомия (особенно для тазобедренного или коленного) сустава и протезирование.
Американский колледж ревматологии (ACR)
Американский колледж ревматологии (ACR) опубликовал руководство по фармакологическому лечению остеоартрита кистей, бедренных и коленных суставов.
ACR условно рекомендует использовать один или более из следующих способов при артрозе суставов кистей:
- Местно капсаицин
- Местные нестероидные противовоспалительные препараты (НПВП), в том числе троламин, салицилат
- Оральные НПВП
- Трамадол
ACR условно против использования при остеоартрите суставов кистей внутрисуставного лечения или опиоидных анальгетиков. Для пациентов 75 лет и старше ACR рекомендует использовать местное лечение, а не НПВС.
Для остеоартрита коленного сустава ACR условно рекомендует использовать один из следующих подходов в обезболивании:
- Ацетаминофен
- Местные НПВП
- Оральные НПВП
- Трамадол
- Интраартикулярные инъекции кортикостероидов
ACR против использования хондроитина сульфат, глюкозамина или капсаицина при коленном остеоартрите. ACR не дает никаких рекомендаций относительно использования внутрисуставных гиалуронатов, дулоксетина и опиоидных анальгетиков.
Для тазобедренного остеоартрита ACR рекомендует использовать один или более из следующих моментов:
- ацетаминофен
- Оральные НПВП
- Трамадол
- Интраартикулярные инъекции кортикостероидов
ACR против использования хондроитин сульфат, глюкозамина при тазобедренном остеоартрита. ACR не дает рекомендации относительно использования актуальных НПВП, внутрисуставных инъекций гиалуроната, дулоксетина или опиоидных анальгетиков.
Американская академия хирургов-ортопедов (ААОS)
В 2013 руководство от Американской академии хирургов-ортопедов (AAOS) рекомендует следующие фармакологические методы лечения симптоматического остеоартрита коленного сустава
- Оральные НПВП
- Местные НПВП
- Трамадол
AAOS пока не доказана или опровергнута необходимость использования и эффективность следующих препаратов при остеоартрите коленных суставов:
- Ацетаминофен
- Опиаты
- Интраартикулярные инъекции кортикостероидов
- Инъекции фактора роста и / или обогащенной тромбоцитами плазмы
Рекомендация по ацетаминофену по сравнению с предыдущим AAOS отражает наличие новых критериев.
AAOS не рекомендует лечение:
- Интраартикулярное введение гиалуроновой кислоты
- Глюкозамин и / или хондроитин сульфат или гидрохлорид
Агентство по исследованиям в здравоохранении и контроля качества США
Сравнение анальгетиков для остеоартрита, проведенных Агентством по исследованию здравоохранения и качества (AHRQ) обнаружили, что «нет в настоящее время какого-то обезболивающего, которое имеет преимущества по сравнению с другими». Выбор анальгетика для конкретного пациента должен принимать во внимание возможные преимущества и побочные эффекты, которые различны у разных анальгетиков. Возраст пациентов, сопутствующие заболевания, прием еще каких-либо лекарств являются ключевыми факторами.
AHRQ обнаружили, что ацетаминофен немного уступает НПВС по обезболивающему эффекту, но имеет более низкий риск побочных эффектов со стороны желудочно-кишечного тракта. С другой стороны, ацетаминофен дает высокий риск дисфункции печени.
AHRQ представил данные о побочных эффектах:
- селективные НПВП были связаны с более низким риском язвенных осложнений, чем неселективные НПВП (напроксен, ибупрофен, диклофенак)
- частично селективные НПВП (мелоксикам и этодолак) были связаны с более низким риском язвенных осложнений при симптоматических язвах, чем различные неселективные НПВП
- был обнаружен высокий риск серьезных побочных эффектов на желудочно-кишечный тракт по сравнению с напроксеном и ибупрофеном
- целекоксиб и неселективный НПВП ибупрофен, диклофенак были связаны с повышенным риском побочных эффектов на сердечно-сосудистую систему по сравнению с плацебо
- неселективные НПВП (ибупрофен, диклофенак, напроксен) не были связаны с повышенным риском сердечного приступа по сравнению с плацебо
AHRQ отметили, что местное применение диклофенака по эффективности аналогично пероральным НПВП у пациентов с локализованным остеоартритом. Нет исследований по сравнению салициловой кислоты или капсаицина с оральными НПВП для остеоартрита.
Все НПВП оказывают отрицательное воздействие на кровяное давление, отеки, функции почек. Тем не менее, AHRQ не нашли клинически значимых различий между целекоксибом, частично селективными НПВП и неселективными НПВП в отношении риска гипертонии, сердечной недостаточности или нарушений функции почек.
Анальгетики, НПВС и ингибиторы ЦОГ-2
Лечение с использованием ацетаминофена назначают для купирования легкой или умеренной боли при остеоартрите без видимых признаков воспаления. Если клинический ответ на ацетаминофен не удовлетворительный, то необходимо рассмотреть возможность использования НПВП.
Используйте самую низкую эффективную дозу или прерывистый прием, если симптомы носят периодический характер, а затем попробуйте полные дозы, если небольшой дозы оказывается недостаточно.
Местные препараты НПВС, в частности, диклофенак, выпускаются. Эти препараты могут быть особенно полезны в больных с симптомами болезни, которая ограничивается несколькими суставами или у пациентов, которые подвергаются повышенному риску неблагоприятных последствий при приеме системных НПВП.
У пациентов устойчивым болевым симптомом рассматривается прием обезболивающего трамадола. Пациентам с повышенным риском токсичности от НПВП назначают ингибитор протонной помпы или мизопростол в схему лечения, а также рекомендуют использование селективного ингибитора циклооксигеназы (ЦОГ) -2 целекоксиба вместо неселективного НПВП.
Дулоксетин
Селективный ингибитор обратного захвата серотонина и норадреналина дулоксетин был рекомендован как эффективный препарат в лечении боли при остеоартрите. Например, у пациентов с остеоартритом коленного сустава, которые имели постоянную умеренную боль, несмотря на оптимизированную терапию НПВП, рандомизированное двойное слепое исследование показало значительное дополнительное уменьшение боли и улучшение функции с дулоксетином по сравнению с плацебо.
Тем не менее, использование дулоксетина связано с более высокой частотой побочных эффектов, таких, как тошнота, сухость во рту, запоры, усталость, снижение аппетита, по сравнению с плацебо. На сегодняшний день исследования дулоксетина при остеоартрите были короткими по продолжительности (10-13 недель), и исследования по сравнению дулоксетина непосредственно с другими методами лечения не были еще произведены.
Внутрисуставные инъекции
Интраартикулярная фармакологическая терапия включает в себя введение кортикостероидов или натрия гиалуроната, которые могут обеспечить облегчение боли и имеют противовоспалительное действие на пораженный сустав. Ультразвук может помочь при выполнении артроцентеза и пункции, которые чаще выполняют врачи, такие, как ревматологи, физиотерапевты или травматологи.
Кортикостероиды
Для начала должны быть предприняты меры по обеспечению достаточного количества синовиальной жидкости, чтобы пунктировать сустав. Это часто обеспечивает облегчение симптомов для пациента и позволяет лабораторно оценить жидкость, если это необходимо. Зараженная суставная жидкость и бактериемия - противопоказания к проведению стероидных инъекций.
У пациентов с остеоартритом коленного сустава инъекции стероидов обычно приводят к клинически и статистически значимому эффекту и купированию боли. Эффект может длиться в среднем от 4 до 6 недель после инъекции, но вряд ли более этого срока. Для тазобедренного остеоартрита рандомизированное плацебо-контролируемое исследование подтвердило эффективность инъекции кортикостероидов на срок до 3х месяцев.
Некоторые спорные доказательства существует относительно частых инъекций стероидов и последующих повреждений хряща (хондродегенерации). В настоящее время рекомендуется делать не более трех внутрисуставных инъекций в год. Системные глюкокортикоиды не играют роли в лечении остеоартрита.
Гиалуронат натрия
Интраартикулярные инъекции гиалуроната натрия, как было показано, безопасны и эффективны для облегчения симптомов остеоартрита коленного сустава. Даже американское агенство по контролю за продуктами питания и лекарствами (FDA) одобрило эти инъекции для лечения остеоартрита коленного сустава. К этой группе препаратов относят такие средства как Hyalgan (Гиалган), Supartz (Супарц), Orthovisc (Ортовиск) и Euflexxa (Эуфлекс), а продукт гиалуронат натрия, известный как Hylan GF 20 (Сивиск).
Эуфлекс получают при ферментации (Streptococcus), в то время как исходный материал для других продуктов сделан из куриных гребешков. В настоящее время нет неоспоримого преимущества или недостатка, связанного с каким-либо конкретным источником гиалуронатов.
Некоторые различия между гиалуронатами все-таки существуют, как утверждает FDA. Например, в то время как Гуалган и Сивиск были созданы как безопасные для повторного лечения, безопасность и эффективность других продуктов для повторного лечения не установлены.
Точные механизмы действия, через которые обеспечивается симптоматическое облегчение, неизвестны. Возможные механизмы включают прямое связывание с рецепторами CD44 (в частности) в синовиальной оболочке и хряще, что может привести к нескольким путям биологической активации.
Класс гиалуронатов в целом продемонстрировал очень хороший уровень безопасности для пациентов при лечении остеоартрита коленного сустава. Хотя любая внутрисуставная иъекция может вызвать воспалительную реакцию и выпот. Только Hylan GF 20 не давал побочного эффекта в виде воспаления.
Пролотерапия
В рандомизированном контролируемом исследовании 90 взрослых с болями из-за остеоартрита коленного сустава улучшилась функция и уменьшилась боль в суставе только у тех пациентов, кто получал инъекции декстрозы Prolotherapy и выполнял на дому рекомендованные упражнения. Инъекции вводили через 1, 5 и 9 недель с дополнительными инъекциями, предусмотренными в случае необходимости на 13 и 17 неделе.
Дополнительные фармакологические агенты
Миорелаксанты могут принести пользу пациентам с признаками мышечного спазма. Разумное использование наркотических средств (например, Оксикодона и ацетаминофена с кодеином) показано для пациентов с тяжелым остеоартритом.
Глюкозамин и хондроитин сульфат используются в Европе в течение многих лет и по-прежнему популярно у пациентов во всем мире. В Соединенных Штатах исследовали походку после введения глюкозамин / хондроитин и сообщили, что есть смысл ограничивать введение глюкозамина (500 мг 3 раза в сутки), хондроитина сульфат (400 мг 3 раза в сутки) или сочетать оба препарата у пациентов с остеоартритом коленного сустава.
В целом, глюкозамин и хондроитин сульфат отдельно или в комбинации не очень эффективно уменьшают боль в течение 24 недель. Но у пациентов с умеренной и сильной болью в начале исследования скорость реакции была значительно быстрее, чем в группе плацебо (79,2 % против 54,3%). Через 2 года не достигнуто клинически важного различия в потере суставной поверхности, хотя лечение остеоартрита коленных суставов показало тенденцию к улучшению по сравнению с группой плацебо.
Сравнение НПВП не дало четкого различия между глюкозамином или хондроитином и оральных НПВП для облегчения боли или улучшения функции сустава. Тем не менее, большинство исследований показывает терапевтический эффект от глюкозамина, который не доступен в Соединенных Штатах. Отмечается, что эти данные могут быть неприменимы к имеющимся в настоящее время препаратам.
Другой препарат, S-аденозилметионин (SAM-е), является Европейским дополненим к стандартному медикаментозному лечению, приковывающим значительное внимание в Соединенных Штатах. Систематический обзор SAM-е показал, что доказательства были неубедительными в целом ряде небольших исследований сомнительного качества. Авторы пришли к выводу, что последствия SAM-е могут быть потенциально клинически значимыми, но не очень большими.
Хондрозащитные препараты (ингибиторы металлопротеиназы [ММП] и факторы роста) проходят испытания как заместители обезболивающих препаратов при лечении остеоартрита. Например, ММР-13 действует на ткани хряща у пациентов с остеоартритом, но не воздействует на хрящ здоровых взрослых. Немецкие исследователи сообщили о синтезе и биологической оценке ингибитора ММР-13, который продемонстрировал эффективность в качестве внутрисуставной инъекции для остеоартрита.
Другие исследуемые вещества включают моноклональные антитела, которые ингибируют фактор роста нервов (NGF), такие как танезумаб. Анти-NGF агенты применяются для уменьшения хронической боли у пациентов с остеоартритом.
Как на прогноз и лечение артроза могут влиять изменение образа жизни, физическая активность, трудотерапия и другие немедикаментозные меры?
Изменение образа жизни и снижение веса являются ключевыми моментами в терапии остеоартрита. Руководство по исследованиям остеоартрита Международного общества (OARSI) советуют немедикаментозное лечение бедренного и коленного остеоартрита. Пациенты должны сначала сосредоточиться на самопомощи, а не на услугах, предоставляемых медицинскими работниками.
ACR настоятельно рекомендует следующие меры немедикаментозного лечения для пациентов с остеоартритом тазобедренных или коленных суставов:
- упражнения на земле с кардионагрузкой
- водные упражнения
- снижение веса для пациентов с избыточным весом
ACR условно рекомендует следующие меры для пациентов с коленным или тазобедренным остеоартритом:
- программы самоуправления
- мануальная терапия в сочетании с упражнениями
- психосоциальная помощь
- тепловые процедуры
- прогулки
Для пациентов с остеоартритом коленного сустава ACR также условно рекомендует следующие меры:
- Фиксирующую повязку для надколенника или фиксатор коленного сустава
- Ортопедические стельки при латеральном (боковом) остеоартрите
- Подтаранные стельки для медиального остеоартрита
- Тай-чи
Для остеоартрита коленного сустава Американская академия хирургов-ортопедов (AAOS) предполагает обучение пациентов для участия в образовательных программах, которые проводятся Фондом Артрита. Программы включают изменение активности в образе их жизни (например, ходьба вместо бега или альтернативные виды деятельности).
Существует доказательства относительно краткосрочных преимуществ физиотерапии в плане купирования боли и восстановления функции с долгосрочной перспективой улучшения эффективности при соблюдении на дому специальной программы упражнений. Тем не менее, Bennell др. сообщил, что 74 пациента с медиальным остеоартрозом коленного сустава, которые прошли 12-недельный физиотерапевтический курс, наблюдались у них и добавление двух 30-минутных сессий физиотерапии не оказало столь значимого влияния на боль, как физические упражнения.
Пациенту следует избегать тяжелых нагрузок на пораженный сустав. Если у пациента плохая осанка, ее нужно откорректировать.
Снижение веса снимает нагрузку на пораженные колени или тазобедренные суставы. Потеря веса сильно влияет на облегчение симптомов, также способствует замедлению потери хряща в несущих вес суставах (например, в коленных). Снижение веса можно достичь через регулярные физические упражнения и диеты, а также через хирургическое вмешательство. Кроме того, потеря веса снижает уровень воспалительных цитокинов и адипокинов, которые могут играть роль в деградации хряща.
Некоторые пациенты с остеоартрозом отмечают пользу от тепла, размещенного локально на пораженный сустав. Меньшее количество пациентов сообщают облегчение со льдом.
В исследовании 26 пациентов с болезненным деформирующим остеоартрозом кистей рук показало, что использоание жестких шин ночью на суставе пальца в течение трех месяцев позволило значительно сократить боль у 17 из 23 пациентов (74%), завершивших исследование. Средняя боль стала значительно ниже в шинированных суставах по сравнению с нешинированными суставами через три месяца.
Физическая активность и упражнения
Хотя люди с остеоартрозом, как правило, избегают активности, упражнения являются эффективным средством для лечения этого состояния, дают улучшения в плане боли, физической функции. Долгосрочные пешеходные учебные программы были показаны, чтобы замедлить снижение функциональных видел у многих пациентов с остеоартрозом, в том числе пожилых пациентов.
В мета-анализе 48 рандомизированных контролируемых испытаний, Juhl и его коллеги обнаружили, что оптимальная программа упражнений для уменьшения боли и пациентом и избежания инвалидности при остеоартрите колена должна иметь одну цель. Это лучшение аэробной выносливости, укрепление четырехглавой мышцы. Для получения наилучших результатов программа упражнений должна контролироваться и выполняться 3 раза в неделю.
Артроз коленного сустава может привести к атрофии четырехглавой мышцыбедра. Так как мышцы помогают защитить суставной хрящ от дальнейшей нагрузки, укрепление четырехглавой, скорее всего, принесет пользу пациентам с остеоартритом коленного сустава. Упражнения на растяжку также важны в лечении остеоартрита, поскольку они увеличивают диапазон движения.
В исследовании пациентов с остеоартритом коленного сустава, Ян и коллеги обнаружили, что во многих отношениях упражнения без нагрузки терапевтически также эффективны, как и упражнения с физической нагрузкой. После выполнения программы в течение 8-недель с 2 видами упражнений пациенты добились значительного улучшения функции и увеличения скорости ходьбы.
Chaipinyo и Karoonsupcharoen не обнаружили существенных различий между домашней силовой тренировкой и обучением контролю боли в колене, вызванной остеоартритом.
Важность аэробной нагрузки отмечена при упражнениях с низкой нагрузкой. Следует подчеркнуть, что хорошо влияет плавание, и особенно аэробные водные программы, разработанные Фондом Артрита.
Эффективность и преимущества упражнений при артрозе могут со временем снижаться, возможно, из-за плохого их соблюдения. Факторы, определяющие приверженность к упражнениям, не были тщательно изучены у пациентов с остеоартритом. В обзоре этой темы Маркс и Allegrante пришли к выводу, что меры по повышению собственной эффективности, социальной поддержки и навыков необходимы для того, чтобы соблюдалось выполнение упражнений у пациентов с остеоартритом.
Тай-чи
Проспективное простое слепое рандомизированное контролируемое исследование Ван и соавторов показало, что тай-чи является потенциально эффективным средством для лечения боли, связанной с остеоартритом коленного сустава. В этом испытании участвовали 40 пациентов с симптоматическим тибиофеморальным остеоартритом. Выполняется тай-чи за 60 минут два раза в неделю в течение 12 недель. Отмечается значительно большее снижение боли у тех, кто прошел 12-недельный оздоровительный образовательный курс и растяжку.

Рис.10 Групповой урок Тай Чи
Точно так же систематический обзор и мета-анализ показал, что результаты исследования обнадеживают. Ученые предполагают, что тай-чи может быть эффективным в борьбе с болью и для улучшения физической функции у пациентов с остеоартритом коленного сустава. Исследователи, однако, отмечают, что данные ограничены небольшим числом рандомизированных контролируемых исследований с низким риском ошибки.
Вспомогательные устройства
Использование вспомогательных устройств для передвижения и для повседневной жизни (ADLS) может быть показано для пациентов с остеоартритом. Бандажи, фиксаторы и специальная обувь может также быть полезна. Трость может быть использована с противоположной стороны от пораженного остеоартрозом тазобедренного или коленного сустава. Пациент должен выучить способы защиты и методы сохранения энергии.
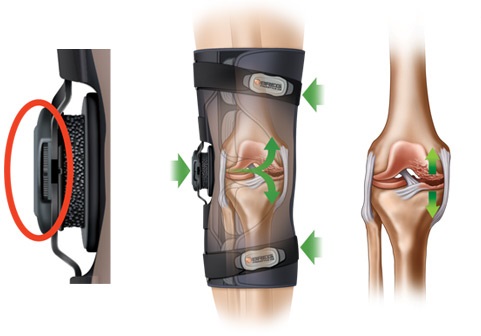
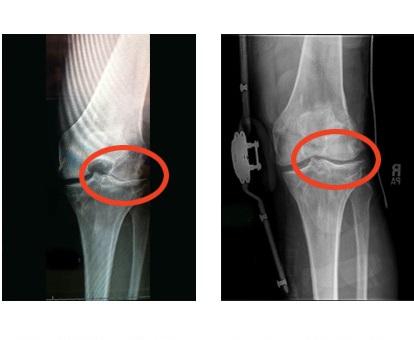
Рис.11 Фиксатор коленного сустава и рентгенологический контроль
В рандомизированном исследовании 126 пациентов с болезненным остеоартритом коленного сустава показало, что ношение наколенного бандажа в среднем 7,35 часов в день в течение 6 недель снижает боль. Оценки боли во время деятельности снизились на 18 пунктов у пациентов, использующих скобки, но не показали почти никаких изменений у тех, кто не носил скобки. Магнитно-резонансная томография показала, что объемы поражения костного мозга в пателлофеморальном суставе, которые были почти идентичны в базовой линии в обеих группах, уменьшилось на 25% после 6 недель у пациентов в группе, применявшей скобки.
Для пациентов с остеоартритом кистей ACR условно рекомендует оценить способность пациента выполнять ADLS и предоставленить вспомогательныа устройства по мере необходимости.
Трудотерапия и физиотерапия
Профессиональные корректировки могут быть необходимы для некоторых пациентов с остеоартритом. Трудотерапия может помочь с оценкой того, насколько хорошо пациент выполняет ADLS, а также переподготовить пациента по мере необходимости. Физические методы терапии могут быть полезными у больных с бедренным или коленным остеоартритом.
Электромагнитная стимуляция
Устройство для импульсной стимуляции электромагнитного поля (Bionicare) было одобрено в США федеральным агенством по контролю продуктов питания и лекарства (FDA) с целью лечения пациентов с остеоартритом коленного сустава. Импульсные электромагнитные стимуляции, как полагают, действуют на уровне суставного хряща, поддерживая уровень протеогликанов в составе хондроцитов.
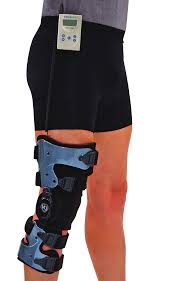
Рис.12 Прибор для электромагнитной стимуляции сустава
Многоцентровое двойное слепое рандомизированное плацебо-контролируемое 4-недельное исследование у 78 пациентов с остеоартритом коленного сустава обнаружило снижение боли и улучшение функции в тех пациентов, которые проходили лечение с использованием устройства для электростимуляции. Двойное слепое плацебо-контролируемое 3-месячное испытание у 58 больных с умеренной и тяжелой степенью остеоартрита колена показали, что использование оптимизированного емкого импульсного электрического стимула дало значительное симптоматическое и функциональное улучшение.
Другое рандомизированное клиническое исследование показало, что лечение импульсным коротковолновым током было эффективно в облегчении боли и улучшениии функции и качества жизни у женщин с остеоартритом коленного сустава на краткосрочной основе, однако необходимы дополнительные исследования, чтобы подтвердить 12-месячное наблюдения.
Чрескожная электрическая стимуляция нервов (TENS) может быть еще одним вариантом лечения для облегчения боли. На сегодняшний день, однако, есть только ограниченные данные о целесообразности этого метода терапии.
Иглоукалывание (акупунктура)
Иглоукалывание все чаще используется как вариант для лечения боли и физической дисфункции, связанной с остеоартритом. Некоторые данные подтверждают его пользу. Например, в статье о рандомизированных контролируемых испытаниях сообщается, что уровень боли, сохраняющейся после иглоукалывания, была значительно ниже, чем уровень боли, сохраняющейся после контроля лечения.
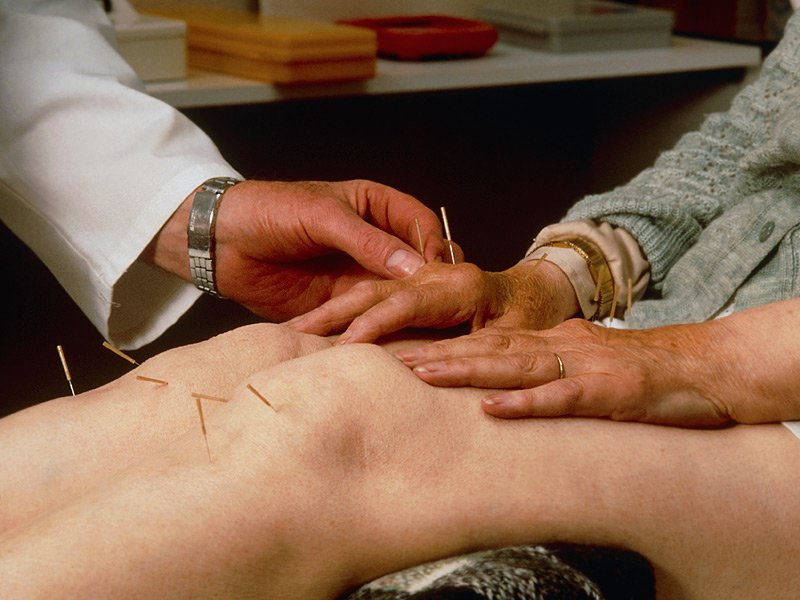
Рис.13 Акупунктура суставов при артрозе
Несколько групп издали директивы относительно иглоукалывания коленного остеоартрита. AAOS не рекомендует и не выступает против использования акупунктуры для облегчения боли при коленном остеоартрите, ссылаясь на недостаточность доказательной базы. OARSI предполагает, что иглоукалывание может дать симптоматическую пользу для этих больных. ACR рекомендует традиционную китайскую акупунктуру для больных с хронической умеренной и сильной болью, которые могут быть кандидатами для тотального эндопротезирования коленного сустава, но которые либо не хотят его делать или есть противопоказания.
Артроскопия
Артроскопия не мешает в дальнейшем выполнению операции и отчасти является подготовительным диагностическим этапом. Тем не менее, рандомизированное, контролируемое исследование у пациентов от умеренной до тяжелой степени остеоартрита обнаружило, что артроскопическая хирургия при остеоартрите колена не несет никакой дополнительной лечебной пользы, поэтому целесообразно оптимизировать физическую и медикаментозную терапию.
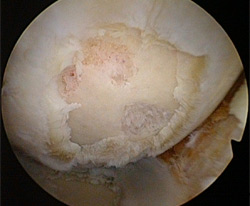
Рис.14 Вид суставной поверхности при артроскопии
Артроскопия используется для удаления мениска, для санации от отломков суставного хряща, а также для хрящевых имплантатов в субхондральной части кости. Эти процедуры дают различные показатели успеха и должны быть выполнены только опытными хирургами в артроскопических кабинетах. В целом артроскопия не рекомендуется для неспецифической "чистки колена" при остеоартрите.
Пациенты, которые проходят артроскопию, как правило, нуждаются некоторое время в использовании костыля или ЛФК. Этот период обычно длится дни, но иногда растягивается на несколько недель.
Остеотомия
Остеотомия используется у активных пациентов моложе 60 лет, имеющих злокачественные новообразования бедренного или коленого сустава и желающих сохранить умеренную физическую активность. Суть этой процедуры - сдвинуть вес с поврежденной хрящевой ткани на медиальную поверхность коленного сустава на здоровую часть сустава. Остеотомия является наиболее полезным для значительного числа пациентов при отклонении колена кнаружи и деформации. Остеотомия часто позволяет избежать операции тем, кому требуется полная замена коленного сустава, пока пациенты не повзрослеют. Это может уменьшить боль, но это также может привести к более сложной операции.
Противопоказания для остеотомии:
- сгибание колена менее 90 °
- сгибание-разгибание контрактуры более 15 °
- варус более 15 ° -20 °
- нестабильность от предыдущей травмы или хирургического вмешательства
- тяжелая артериальная недостаточность
Пациенты, перенесшие остеотомию, не выздоравливают полностью, поэтому для закрепления эффекта вмешательства нужно еще пройти курс упражнений.
Артропластика
Эндопротезирование состоит из хирургического удаления суставной поверхности и вставки металлического и пластикового протеза. Протез удерживается на месте с помощью цемента или костного врастания костной ткани в пористую структуру покрытия протеза. Использование цемента приводит к более быстрому избавлению от боли, но врастания кости могут обеспечить более прочную связь. Соответственно, протезы с пористым покрытием используются у более молодых пациентов.
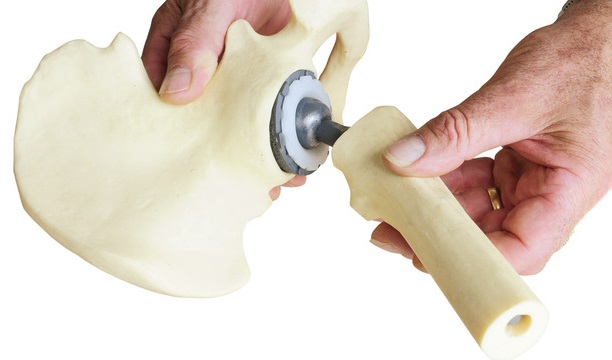
Рис.15 Образец искусственного тазобедренного сустава
Эндопротезирование выполняется, если все другие методы являются неэффективными и остеотомия не подходит, а также если пациент не может выполнить ADLS несмотря на максимальную терапию. Эта процедура снимает боль и может улучшить функцию. Как минимум, 10-15 лет без проблем предполагается после протезирования.
Эндопротезирование тазобедренного сустава (видео-анимация)
Инфекция бывает в случаях полной замены сустава. Но это осложнение теперь редкое в связи с использованием антибиотиков после операции.
Профилактика тромбофлебита и, как следствие, легочной тромбоэмболии крайне важна для пациентов, перенесших процедуры эндопротезирования суставов нижних конечностей при остеоартрите. Хирург должен использовать все имеющиеся способы, чтобы предотвратить эти осложнения. Особенно велик риск тромбоза в период активизации после операции. Для профилактики этого осложнения обычно рекомендуется применение низкомолекулярного гепарина или варфарина.
После замены суставов больные суставы сохраняют лишь частичную функциональность и восстанавливают свою активность через 1-3 месяца. Разгибательные движения и укрепляющие упражнения начинаются в течение нескольких дней после хирургического вмешательства и продолжаются до тех пор, пока пациент не выработает хороший диапазон движения и силы. После резекции тазобедренного сустава пациентам надо разъяснить, как правильно использовать костыли или ходунки, которые, как правило, необходимы всегда.
Наиболее распространенными вариантами операций при остеоартрозе являются:
- Тотальное протезирование коленного сустава
- Артропластика коленного сустава
- Эндопротезирование тазобедренного сустава
- Минимально инвазивное протезирование тазобедренного сустава
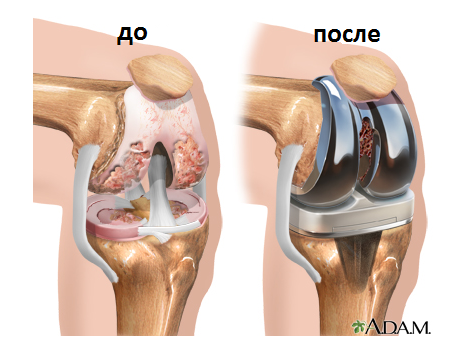
Рис.16 Протезирование коленного сустава
Фиксация и лаваж суставной жидкости
Фиксация сустава необходима для обездвиживания костей по обе стороны от суставного сочленения. Эта процедура позволяет снять боль, но предотвращает движение и дает большую нагрузку на окружающие суставы. Фиксация иногда используется после замены коленного сустава или в качестве основного лечебного мероприятия при повреждении лодыжки или артрите голеностопного сустава.
Некоторые исследования свидетельствуют пользу лаважа суставной жидкости. Тем не менее, контролируемые испытания дали противоречивые результаты, и благодаря системному мета-анализу был сделан вывод, что совместное промывание не приводит к снятию боли или улучшению функции у пациентов с остеоартритом коленного сустава.
Профилактика
Пациентам с избыточным весом и имеющим ранние признаки остеоартрита или у кого существует высокий риск его развития, следует начать борьбу с лишним весом. Рекомендованы укрепляющие упражнения для четырехглавой мышцы у больных с остеоартритом коленных суставов, за исключением тех, у кого выраженная вальгусная или варусная деформация.
Было предложено, что низкий уровень витамина D может играть роль в развитии и прогрессировании остеоартроза. Однако, исследования взаимосвязи витамина D и остеоартрита дали противоречивые результаты.
Систематические наблюдения не нашли убедительных доказательств того, что селен, витамин D или витамин С являются эффективными для лечения остеоартрита. Проспективное исследование также не одало никаких доказательств того, что прием витамина С замедлил прогрессирование остеоартрита коленного сустава. Однако, пациенты, принимавшие витамин C, на 11% сократили вероятность развития коленного остеоартрита.
Какие препараты наиболее эффективны в лечении остеоартроза?
Цели фармакотерапии остеоартрита - уменьшить болевой синдром и избежать осложнений. На сегодняшний день эффективность различных модифицирующих вмешательств не доказана, в том время как медикаментозная терапия является одной из основ лечения остеоартрита. Обратите особое внимание на возможность негативных последствий конкретной медикаментозной схемы.
Фармакологические агенты, используемые в лечении остеоартрита, включают следующее:
- Ацетаминофен
- Нестероидные противовоспалительные препараты (НПВП), пероральные и местные
- Интраартикулярные кортикостероиды
- Интраартикулярный гиалуронат натрия
- Опиаты
- Дулоксетин
- Миорелаксанты
- Обогащение рациона (например, глюкозамин / хондроитин сульфат)
Анальгетики
Характеристика класса
Обезболивание является существенным моментом в лечении остеоартрита. Цели лечения включают облегчение боли и улучшение функционального состояния.
Ацетаминофен (Тайленол, Acephen, аспирин-Free Anacin)
Первый пробный прием ацетаминофена является оправданным у пациентов с легкими или умеренными симптомами остеоартрита, которые не достаточно поддаются коррекции нефармакологическими мерами. Ацетаминофен - препарат выбора для пациентов, которые имеют документально гиперчувствительность к аспирину или НПВП, у которых есть проблемы верхних отделов желудочно-кишечного тракта и находящихся на терапии антикоагулянтами.
Нестероидные противовоспалительные препараты (НПВП)
Характеристика класса
НПВП оказывают анальгезирующее, противовоспалительное и жаропонижающее действие. Они используются, чтобы уменьшить боль при остеоартрите, когда клинический ответ на ацетаминофен является неудовлетворительным. Механизм действия заключается в неселективном ингибированим циклооксигеназы (ЦОГ) -1 и ЦОГ-2, что приводит к снижению синтеза простагландинов и тромбоксанов. Могут также существовать другие механизмы, такие как ингибирование синтеза лейкотриенов, ферментов лизосом, активности липоксигеназы, агрегации нейтрофилов и различных клеточных функций мембраны.
При более серьезных воспалительных случаях остеоартрита, когда в воспаление вовлекается весь коленный сустав с выпотом, эти агенты могут быть использованы в качестве первой линии фармакотерапии. Используйте самую низкую эффективную дозу или прерывистую терапию, если симптомы носят периодический характер. Все эти лекарства повышают риск образования язв желудочно-кишечного тракта и сердечно-сосудистых заболеваний. Пациенты с высоким риском таких осложнений могут рассмотреть вопрос о дополнении к терапии мизопростола или ингибитора протоновой помпы или замены НПВП ЦОГ-2-специфическим ингибитором.
FDA одобрило субмикронные низкие дозы препарата Зорволекс (Zorvolex) для лечения остеоартрита. Это позволяет проводить лечение на более низкой дозе, чем солями диклофенака натрия и калия. Субмикрон диклофенака в дозе 35 мг внутрь значительно облегчает боль по сравнению с плацебо в течение 12 недель.
Кетопрофен
Кетопрофен принимается для облегчения легкой и умеренной боли и воспаления. Малые дозы первоначально рекомендованы для пожилых пациентов и у больных с почечной или печеночной недостаточностью. Дозы выше, чем 75 мг не увеличивают терапевтический эффект. Очень высокие дозы принимать следует с осторожностью.
Пироксикам (Feldene)
Пироксикам снижает активность циклооксигеназы, которая в свою очередь ингибирует синтез простагландинов. Эти эффекты уменьшают образование воспалительных медиаторов.
Ибупрофен (Advil, Motrin, Addaprin, Caldolor, Neoprofen, Provil)
Ибупрофен уменьшает боль и воспаление. Это широко доступный и относительно недорогой препарат. На начальных стадиях остеоартрита воспаление играет существенную роль в развитии и прогрессировании заболевания. Таким образом, препараты с комбинацией анальгизирующего и противовоспалительного свойств будут более желательны, по крайней мере, теоретически.
Мелоксикам (Mobic)
В некоторой степени мелоксикам более селективен по отношению к ЦОГ-2 рецепторам, чем традиционные НПВП. Он снижает активность циклооксигеназы, ингибирующую синтез простагландинов. Эти эффекты уменьшают образование воспалительных медиаторов.
Диклофенак (Вольтарен XR, Cataflam, Zorvolex, Cambia, Zipsor)
Диклофенак является одним из представителей фенилуксусной кислоты, которые продемонстрировали противовоспалительные и обезболивающие свойства в фармакологических исследованиях. Он ингибируют циклооксигеназу, которая необходима для биосинтеза простагландинов. Диклофенак может вызвать гепатотоксичность; следовательно, ферменты печени должны контролироваться в течение первых 8 недель лечения.
Диклофенак быстро всасывается. Метаболизм происходит в печени путем деметилирования, дезацетилирования и глюкуронид-спряжения. Отсроченной по высвобождению является кишечнорастворимая форма диклофенака натрия. Это создает относительно низкий риск кровотечения желудочно-кишечной язвы.
Целекоксиб (Целебрекс - Celebrex)
Целекоксиб – это ЦОГ-2-специфический ингибитор. В терапевтических концентрациях целекоксиб вызывает ингибирование ЦОГ-2 и опосредованно всех цитокинов на участке воспаления в области сустава. В этом препарата отсутствует изофермент ЦОГ-1, который присутствует в тромбоцитах и желудочно-кишечный тракте. Именно поэтому при использовании целекоксиба или любого другого ингибитора ЦОГ-2 уменьшается частота желулочно-кишечных осложнений (например, эндоскопические пептические язвы, кровотечения язвы, перфорации), по сравнению с приемом неселективных НПВП.
Напроксен (Aleve, Anaprox, Anaprox DS, Naprelan, Naprosyn)
Напроксен используется для облегчения легкой и умеренной боли. Он подавляет воспалительные реакции и боль, уменьшая активность циклооксигеназы, которая отвечает за синтез простагландинов. НПВП уменьшает внутриклубочковое давление и уменьшает протеинурию.
Антидепрессанты, СИОЗСН
Характеристика класса
Селективный (выборочной) ингибитор обратного захвата серотонина и норадреналина (ИОЗСН) - дулоксетин является эффективным для уменьшения боли при остеоартрите.
Дулоксетин (Cymbalta)
Мощный ингибитор нейронов серотонина и обратного захвата норадреналина. Показан при хронической костно-мышечной боли, в том числе при остеоартрите и хронической боли в пояснице.
Местные анальгетики
Характеристика класса
Местные анальгетики используются для остеоартрита, в который вовлечены относительно поверхностные суставы, такие как коленный сустав и суставы рук. Они гораздо менее эффективны для более глубоких суставов, таких как тазобедренный сустав.
Капсаицин (Aleveer, Qutenza, Trixaicin, Zostrix)
Капсаицин - анальгетик выбора при остеоартрите. Полученный из растений семейства пасленовых, может избавить кожу и суставы от боли, истощая вещество Р в периферических сенсорных нейроноах. Капсаицин следует использовать в течение не менее 2 недель, все последствия должны быть оценены.
Опиоидные анальгетики
Характеристика класса
Опиоидные анальгетики должны использоваться пациентами, когда боли не купируются более слабыми обезболивающими препаратами. Они особенно разумны для пациентов, которые не хотят хирургического вмешательства по замене сустава при слишком поврежденном суставе, когда не являются кандидатами для замены сустава по другим причинам или предполагают выиграть время для последующего оперативного вмешательства по замене сустава.
У пациентов пожилого возраста (в возрасте 65 лет и старше) с артритом, скорее всего, рано или поздно может возникнуть перелом. Тогда предпочтительно прибегать к опиоидной терапии, в отличие от терапии НПВП. Высокая доза опиоидов связана с большим риском перелома. Этот риск повышается в связи с повышенным риском падений. В течение первых 2 недель после начала лечения опиоидами короткого действия выше риск переломов, чем при приеме длительно действующих опиатов.
Трамадол (Ultram, Ultram ER, ConZip)
Трамадол тормозит восходящих болевых путей, изменяя восприятие и реакцию на боль. Этот агент также ингибирует обратный захват норадреналина и серотонина.
Оксикодон (OxyContin, Roxicodone)
Чистые наркотические анальгетики, такие как оксикодон, могут быть первоначальным препаратом выбора. В конце концов, это наркотическое вещество короткого действия можно заменить на трансдермальные препараты длительного действия, такие как фентанил (Duragesic пластыря).
Кортикостероиды
Характеристика класса
Интраартикулярное фармакологическое лечения включает в себя инъекции кортикостероидов и препаратов, улучшаюших скольжение поверхностей суставов. Стероидные инъекции обычно приводят к клинически и статистически значимому снижению боли в колене при остеоартрите через 1 неделю после инъекции. Эффект может длиться в среднем от 4 до 6 недель, но вряд ли будет продолжаться более длительное время.
Метилпреднизолон (Депо-медрол, медрол, Солу-медрол, Methapred)
Метилпреднизолон снижает воспаление, подавляя миграцию полиморфноядерных лейкоцитов (PMNs) и уменьшает повышенную проницаемость капилляров.
Бетаметазон (Soluspan)
Бетаметазон уменьшает воспаление путем подавления миграции PMNs и снижает повышенную проницаемость капилляров. Это влияет на производство лимфокинов и оказывает ингибирующее действие на клетки Лангерганса.
Триамцинолон (Aristospan внутрисуставной)
Бетаметазон уменьшает воспаление путем подавления миграции PMNs и снижает повышенную проницаемость капилляров.
Антиревматические препараты
Характеристика класса
Внутрисуставные инъекции этих препаратов используются для лечения пациентов с остеоартритом коленного сустава при боли, которая не отвечает консервативной терапии немедикаментозными средствами и простыми анальгетиками (например, ацетаминофен).
Гиалуронат натрия (Euflexxa, Hyalgan, Orthovisc, Supartz, Синвиск, Синвиск-One)
Гиалуронат натрия – биологический полисахарид, который поддерживает смазывающие и амортизирующие свойства суставного хряща.
Препараты, влияющие на скелетные мышцы
Характеристика класса
Использование определенных препаратов для скелетных мышц, как было показано, бывает полезным при остеоартрите.
Карисопродол (Сома)
Препараты короткого действия, которые могут оказывать подавляющий эффект на уровне спинного мозга.
Препараты для скелетных мышц дают небольшие краткосрочные улучшения в качестве дополнительной терапии против ноцицептивной боли, связанной со спазмами мышц. Используются периодически для лечения диффузного и некоторых региональных хронических болевых синдромов. Не было установлено долгосрочное улучшение по сравнению с плацебо.
Дантролен (Dantium, Revonto)
Действует на периферии в мышечных волокнах, а не на уровне нервных синапсов. Уменьшает мышечный потенциал действия, индуцированный выбросом кальция, а также влияет интрафузально и экстрафузально на чувствительность. Не оказывает никакого действия на гладкую или сердечную мышечные ткани. Вызывает высвобождение Са ++ из саркоплазматического ретикулума, впоследствии уменьшая силу возбуждения. Это препарат, который действует только на мышечном уровне. Практически не вызывает вялости или когнитивные изменения, в отличие от баклофена или диазепама. Может уменьшить болезненные спазмы мышц и скованность.
Может быть введены перорально (через рот) и внутривенно. Внутривенная форма препарата намного дороже и должна быть зарезервирована для пациентов, которые не в состоянии принимать пероральные препараты. Большинство пациентов реагируют на дозу 400 мг / день или меньше. Выводится с мочой и желчью.
Баклофен (Lioresal)
Центральный миорелаксант, пресинаптический агонист ГАМК-Б. Может вызвать гиперполяризацию афферентных путей и ингибирует моносинаптические и полисинаптические рефлексы на уровне спинного мозга. Уменьшает спастичность сгибателей, вызванных гиперактивными рефлексами верхних двигательных нейронов. Выводится почками.
Хорошо всасывается, в среднем биодоступность 60% и средний период полувыведения составляет 12 ч. Устойчивая концентрация достигается в течение 5 дней с многократным введением дозы. Метаболизм происходит в печени (Р 450-зависимую глюкуронидация и гидроксилирование) с продуцированием 6 основных и нескольких побочных метаболитов.