
Выберите заболевание по...
Органу
Системе организма
Автору
Направлению медицины
Алфавиту
Специфике
Популярные темы и статьи
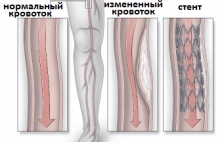
Стентирование артерий нижних конечностей - это сосудистая операция, выполняемая с использованием внутрисосудистой (эндоваскулярной) техники восстановления проходимости просвета артерий на ногах с помощью баллонной ангиопластики и имплантации стента под рентгенографическим контролем и благодаря проко…
Читать статью полностью
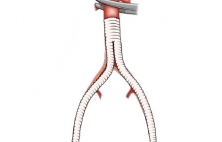
Аорто-бедренное шунтирование (АБШ) это операция, наиболее часто выполняемая при синдроме Лериша и предназначенная для создания альтернативного пути (шунта) для кровотока в обход суженной части терминального отдела и подвздошных артерий. Показаниями к операции аортобедренному шунтированию является пе…
Читать статью полностью
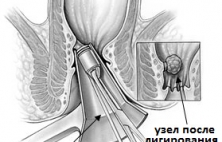
В настоящее время для лечения неосложненного геморроя используются так называемые малоинвазивные способы лечения, из которых наиболее распространенным и простым является операция лигирования или бандирования геморроидальных узлов. Суть вмешательства состоит в перевязке основания геморроидального узл…
Читать статью полностью
Показать еще »

Желудочно-кишечной тракт (ЖКТ) человека состоит из пищевода, желудка, тонкой кишки, толстой кишки или ободочной кишки, прямой кишки и ануса. Образование кровотечения возможно на любом из этих участков. Количество крови, теряемой при желудчно-кишечном кровотечении может быть небольшим, и выявляется только с помощью лабораторной диагностики. Симптомы и признаки кровотечения в желудочно-кишечном тракте обычно зависят от того, в какой части ЖКТ и насколько интенсивно поступает кровь в просвет пищеварительных органов. Симптомами желудочно-кишечного кровотечения из верхних отделов ЖКТ являются: 1) ярко-красная кровь в рвотных массах; 2) рвота, при которой содержимое по виду напоминает "кофейную гущу"; 3) черный стул; 4) темная кровь смешанная со стулом.
Признаки кровотечения в нижних отделов ЖКТ обычно следующие: 1) черный стул; 2) стул с примесью темной крови; 3) стул с помарками ярко-красной крови. Желудочно-кишечное кровотечение не является самостоятельной болезнью, а обычно бывает проявлением или симптомом какого то заболевания ЖКТ. Существует большое количество причин, из-за который возможно кровотечение из ЖКТ, чаще всего это геморрой, язвенная болезнь желудка и двенадцатиперстной кишки, повреждение слизистой, венозного сплетения или воспаление пищевода, дивертикулез и дивертикулит, язвенный колит и болезнь Крона, полипы тонкой или толстой кишки, рак толстой кишки, рак желудка или пищевода. Диагностический метод, с помощью которого осуществляют поиск возможного источника кровотечения носит название эндоскопии, а сам прибор - эндоскопом. Это гибкий и тонкий инструмент, который вводится через рот или прямую кишку, чтобы осмотреть внутренний просвет органов желудочно-кишечного тракта. Для верхних отделов ЖКТ используется процедура, которая носит название гастроскопия или дуоденоскопия, для нижних - колоноскопия. В последнее время появилась возможность осмотреть ЖКТ на всем протяжении. Для этого используют капсульную энтероскопию. Желудочно-кишечное кровотечение это ургентное и опасное для жизни состояние и требует проведения своевременной диагностики и лечения.
Просмотреть тему подробнее

Атеросклероз это системное заболевание, при котором происходит поражение стенки практически любых артерий. Нередко мишенью атеросклеротического процесса становятся артерии, кровоснабжающие почки. При этом возникает состояние, когда почке не хватает притока крови, обогащенной кислородом, и организмом включаются адаптационные механизмы по устранению этого влияния. Одним из таких механизмов является увеличение системного артериального давления, которое должно способствовать усилению притока крови к почке. Следует оговориться, что такое состояние может быть вызвано не только нарушением проходимости артерий, но и нарушением оттока по венам, а также других заболеваний, при которых возникает нарушение нормального кровообращения в почке. Такие состояния объединены в единую патологию, которая носит название вазоренальная гипертензия. Наиболее вероятной причиной ее развития является атеросклероз почечных артерий. Среди других причин следует выделить: аневризмы почечных артерий, их фибромышечную дисплазию почечных артерий, сужения и тромбоз почечных вен, артериит почечных артерий и аорты (синдром Такаясу-Денерея) и другие.
Просмотреть тему подробнее

Ишемическая болезнь сердца (ИБС) является наиболее распространенной болезнью сердца. Она является ведущей причиной смерти среди мужчин и женщин. ИБС возникает, когда артерии, обеспечивающие снабжение кровью сердечной мышцы (миокарда) уплотняются и их внутренний просвет сужается. Это связано с накоплением в их стенке холестерина и других продуктов обмена, называемых бляшками. Такое накопление называется атеросклерозом. По мере роста бляшек все меньше крови может протекать через артерии. В результате сердечная мышца не получает необходимое количество крови или кислорода. Это может привести к появлению болей в груди (стенокардия) или сердечного приступа. Большинство сердечных приступов возникает, когда бляшка разрушается и формирует тромб, полностью перекрывающий просвет артерии, вызывая необратимые повреждения миокарда. Со временем ИБС приводит к ослаблению сердечной мышцы и способствует формированию сердечной недостаточности и аритмий. Сердечная недостаточность – состояние, когда в миокарде развиваются необратимые дистрофические изменения и сердце оказывается не в состоянии прокачивать необходимое количество крови для поддержания нормального кровообращения.
Просмотреть тему подробнее
Показать еще »
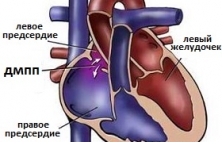
Дефект межпредсердной перегородки (ДМЖП) - это патологическое сообщение между левым и правым предсердиями сердца, возникшее в результате незаращения перегородки. В большинстве случаев дефект носит врожденный характер и возникает из-за недоразвития мышечно-соединительных тканей перегородки. Ведущими факторами появления ДМПП являются факторы, влияющие на нормальное внутриутробное развитие плода, например, ОРВИ у матери, наследственность и анатомические предпосылки (наличие открытого овального окна). Частота ДМПП среди всех ВПС достаточно высока и достигает 10-12%. Из-за хорошей адаптации ребенка к данной патологии, симптомы ДМПП обычно появляются когда дети становятся взрослыми. Выраженность симптомов ДМПП находится в зависимости от размеров дефекта и направления потока крови через дефект. Также как и при ДМЖП для лечения ДМПП используются различные варианты закрытия (открытый и эндоваскулярный), но в последние несколько лет опытные сердечно-сосудистые хирурги отдают предпочтение эндоваскулярному лечению, как малотравматичном и эффективному. Тем не менее, выбор способа лечения ДМПП зависит от многих факторов, основными из которых являются: размеры дефекта, возраст пациента, опыт центра сердечно-сосудистой хирургии, где предполагается выполнение операции и т.д.
Читать статью полностью

Менопауза – это период в жизни женщины, когда происходит постепенное угасание репродуктивной функции. Обычно это происходит после 45 лет. Период, сопровождающий такое угасание, также носит название перименопаузы. Среднестатистический возраст наступления менопаузы составляет 51 год. Основной причиной менопаузы является прекращение выработки эстрогена и прогестерона, ключевых гормонов, продуцируемых яичниками. Клинические проявления наступления климакса и симптомы менопаузы обычно появляются несколькими годами раньше, поскольку снижение репродуктивной функции происходит не одномоментно, а постепенно. Среди наиболее распространенных симптомов менопаузы можно выделить: 1) изменения в продолжительности и регулярности менструальных циклов (они становятся короче или длиннее, более или менее симптомными); 2) ночные приливы и/или потливость; 3) проблемы со сном; 4) сухость влагалища и слизистой мочевыводящих путей; 5) частые перепады настроения; 6) проблемы с фокусировкой зрения; 7) сухость кожи и выпадением волос на голове при увеличении оволосения лица. Некоторые из этих симптомов требуют лечения. Для этого обязательно нужно проконсультироваться с гинекологом или эндокринологом. Спектр способов коррекции значительный: от адаптации образа жизни, фитотерапии до приема серьезных гормональных препаратов.
Читать статью полностью
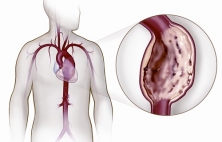
Аневризма грудной аорты это патологическое расширение в 2 и более раза диаметра грудной аорты в любом из ее отделов. Как и для большинства аневризм, опасность аневризмы грудной аорты состоит в том, что может возникнуть осложненное течение в виде разрыва, расслоения или различных тромбоэмболических осложнений. Также ее опасность обусловлена практически полным отсутствием симптомов, а когда симптомы появляются аневризма обычно достигает очень крупных размеров, что усложняет ее хирургическое лечение. Именно поэтому данный вариант аневризм аорты чаще выявляются случайно, при проведении флюорографии, рентгена или обращении по поводу других проблем со здоровьем. Для диагностики обычно используются рентген грудной клетки, компьютерная томография с контрастированием, магнитно-резонансная томография, аортография и ряд вспомогательных методов. Лечение аневризм грудной аорты только хирургическое, поскольку без операции риск ее разрыва только возрастает. Обычно оно состоит в удалении (резекции) части измененной аневризматически аорты и замещении удаленного участка синтетическим трубчатым протезом, напоминающим по конфигурации саму аорту. В последние несколько лет в лечении аневризм грудной аорты стали активно применяться малоинвазивные эндоваскулярные методики, суть которых состоит в "выключении" аневризмы из кровотока благодаря внутрисосудистому размещению в аорте специального синтетического протеза - эндографта. В сложных случаях используются гибрибные методы лечения, когда открытая операция комбинируется с эндоваскулярной.
Читать статью полностью
Показать еще »

Открытое овальное окно (ООО) - это сообщение между левым и правым предсердиями, возникшее из-за нарушения закрытия овального окна, являющегося естественным приспособительным отверстием и существующим в период внутриутробного развития. Физиологическая необходимость в ООО в этот период состоит в том, что кровь обогащенная кислородом через открытое овальное окно поступает сразу к сосудам головного мозга, обеспечивая поддержку этого жизненно важного органа и минуя малый (легочный) круг кровообращения. Через несколько месяцев после рождения давление в предсердиях выравнивается в результате восстановления кровообращения по малому кругу и створка ООО закрывается. Если этого не происходит овальное окно остается открытым. ООО обычно протекает без симптомов, только при сбросе из правого предсердия в левое у ребенка могут возникать приступы цианоза. В старшем возрасте симптомы ООО часто компенсированы. Опасность открытого овального окна состоит в том, что при достаточно большом размере, оно может вызывать развитие состояния, которое носит название парадоксальной эмболии и миграцию тромба или пузырьков воздуха в сосуды головного мозга. Следствием такой эмболии может стать транзиторная ишемическая атака или даже инсульт, нередко оказывающийся единственным проявлением открытого овального окна. Показанием к лечению ООО является наличие патологического сброса крови между предсердиями или наличие в анамнезе перенесенного инсульта/ТИА. В большинстве случаев в качестве метода лечения используется эндоваскулярное закрытие, лишь в редких открытая операция.
Читать статью полностью

Синдром грудного выхода (СГВ) - это синдром, при котором возникает сдавление (компрессия) сосудисто-нервного пучка руки с появлением выраженного дискомфорта или даже боли в плече, руке и шее, серьезно нарушающих качество жизни человека и заставляющих обратиться к врачу. Причиной такого сдавления является "защемление" плечевого нервного сплетения, подключичных артерии и вены в межмышечных или межкостных пространствах. На выходе из грудной клетки существует 3 естественных анатомических пространства, где возможно компрессионное воздействие: 1) межлестничное пространство, 2) реберно-подключичное пространство, 3) пространство позади малой грудной мышцы. Во время компрессии у пациента возникают не только боли, но ощущения жжения, покалывания или онемения в области рук и пальцев. Постоянное раздражение плечевого сплетения и нарушение кровообращения в руки может сопровождаться слабостью, особенно на высоте функциональной нагрузки. Статистически синдром грудного выхода чаще встречается у женщин и проявляется обычно в возрасте от 20 до 50 лет. Для уточнения диагноза используются такие методы исследования как рентгенография грудной клетки, различные нейросенсорные исследования, УЗИ сосудов, ангиография или компьютерная томография с контрастированием сосудистого русла. Среди основных причин СГВ: травма, врожденные особенности строения надключичной и подключичной области, опухоли, нарушение осанки, беременность (за счет вынужденного положения руки при обращении с ребенком), однообразные движения в плечевом суставе (профессиональная вредность - теннисисты, маляры, слесаря, скрипачи и т.д.). Лечение зависит от первопричины развития синдрома и может быть консервативным или хирургическим. Прогноз и результаты лечения зависят от времени с момента появления болей до обращения к врачу, степени компрессии и ее области, точности проведенной диагностики, радикальности устранения фактора сдавления и т.д.
Читать статью полностью

Расслоение аорты - это приобретенная патология аорты, заключающаяся в повреждении одного или нескольких слоев стенки аорты и формировании пространства между этими слоями, чаще внутренним и средним, с заполнением его кровью. В результате такого расслоения просвет аорты делится на два, один из которых является истинным, другой - ложным. Опасность этого заболевания состоит в том, что при таком расслоении аорты происходит истончение стенки аорты и пропитывание ее кровью, в результате чего возрастает вероятность ее разрыва. Кроме того, отделение одного слоя от другого может происходит в устьях крупных артерий, отходящих от аорты и кровоснабжающих жизненно важные органы, такие как сердце, головном мозг, спинной мозг, почки, органы желудочно-кишечного тракта, конечности. В зависимости от места диссекции интимы аорты (медицинское определение термина расслоение) определяется тактика лечения. При остром расслоении восходящей аорты и дуги предпринимают хирургическое лечение, при расслоении нисходящей аорты тактика определяется индивидуально, чаще проводится медикаментозное лечение, а после стабилизации состояния возможно выполнение операции. Для диагностики используются ЭКГ, рентгенография, ультразвуковые методы (узи сосудов, эхокардиография) и компьютерная томография. Прогноз при расслоении аорты зависит от сроков госпитализации и оказания первой помощи, своевременности постановки диагноза и операции.
Читать статью полностью
Показать еще »
|












