Что такое гастроэзофагеальная рефлюксная болезнь или рефлюкс эзофагит?
Какие причины приводят к развитию гастроэзофагельного рефлюкса?
Какие симптомы встречаются при рефлюкс эзофагите?
Какие осложнения гастроэзофагеальной рефлюксной болезни бывают?
Как проводится диагностика рефлюкс эзофагита?
Как проводится лечение рефлюкс эзофагита?
Когда показано хирургическое лечение гастроэзофагеальной рефлюксной болезни?
Какие вопросы диагностики и лечения рефлюкс эзофагита остаются нерешенными?
Что такое гастроэзофагеальная рефлюксная болезнь или рефлюкс эзофагит?
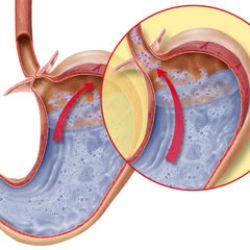
Под гастроэзофагеальной рефлюксной болезнью объединяют ряд состояний, при которых происходит заброс кислого желудочного содержимого из желудка в пищевод. Попадание столь агрессивного кислого содержимого на слизистую пищевода может привести к ее воспалению и отеку. Данное состояние носит название эзофагита, причем у некоторых пациентов это происходит без видимого изменения состояния слизистой. Забрасываемое в пищевод содержимое желудка содержит соляную кислоту и пепсин, фермент, вырабатываемый слизистой желудка для расщепления и переваривания белков. Эта жидкость может также содержать желчь, попадающую в просвет желудка из двенадцатиперстной кишки при рефлюксе (патологическое, обратное нормальному перемещению пищи, забрасывание). Среди трех указанных компонентов желудочного "сока" наиболее агрессивным и повреждающим для слизистой пищевода является соляная кислота.
ГЭРБ - состояние хроническое. Это обусловлено тем, что как только оно появляется у человека, сразу приобретает постоянный характер и приследует пациента всю оставщуюся жизнь с эпизодами возобновления и затухания. Хронический вариант течения еще подтверждается возобновлением состояния спустя несколько месяцев после окончания лечения, несмотря на его регулярный характер. В большинстве случаев пациентам приходится придерживаться рекомендаций по поводу медикаментозного лечения все оставшуюся жизнь, хотя есть категория пациентов, у которых ГЭРБ носит эпизодический характер и отсутствуют явления выраженного эзофагита. Таким пациентам гастроэнтерологи рекомендуют выполнять назначения в период обострения гастроэзофагеальной рефлюксной болезни (ГЭРБ).
В принципе рефлюкс кислотного содержимого желудка в пищевод происходит и в норме. Так одно из клинических исследований выявило, что частота заброса желудочного сока в пищевод практически одинакова у здоровых людей и пациентов с гастроэзофагеальным рефлюксом. Однако было обнаружено, что попавшее в пищевод содержимое у пациентов с ГЭРБ содержит большее количество и концентрацию соляной кислоты, по сравнению со здоровыми людьми, и эта кислота дольше задерживается в просвете пищевода. Кроме того, известно о существовании различных защитных механизмов против гастроэзофагеального рефлюкса. Среди них следует выделить действие гравитации, согласно которой в дневное время присходит перемещение жидкости в направлении из пищевода в желудок, что затрудняет задержку и скопление в пищеводе агрессивного содержимого.
Гастроэзофагеальный рефлюкс и изжога (видео-анимация)
Второй механизм - постоянное глотание слюны, что воссоздает своего рода проточный вариант перемещения жидкостей по направлению в желудок. Третий механизм защиты подразумевает, что благодаря содержанию в слюне бикарбонатов происходит нейтрализация тех малых количеств желудочного кислого содержимого все же попадающего в пищевод. Но следует напомнить, что действие этих защитных механизмов распространяется только на дневное время суток, когда человек большую часть времени находится в вертикальном положении. Ночью, во время сна, эти факторы несколько теряют свою защитную силу, поскольку человек переходит из вертикального положения в горизонтальное. Это приводит к тому, что у заброшенной в пищевод жидкости из желудка возникают предпосылки для более длительного пребывания там, что соответственно делает более вероятным повреждение слизистой оболочки пищевода.
Ряд состояний человека делает его более восприимчивым к повреждающему действию желудочного сока. Например, при беременности повышенный уровень гормонов неблагоприятно отражается на запирательной функции эзофагогастрального (между пищеводом и желудком) сфинктера, как результат больший заброс желудочного содержимого. Плюс сказывается положительное давление плода на желудок, что приводит к повышению давления в его просвете, также способствующее перемещению желудочного сока в пищевод. Также существуют такие заболевания, например склеродермия или любая другая патология соединительной ткани, которые приводят к поражению мышечного слоя пищевода и соответственно ослаблению функции его нижнего клапана. Это опять таки ведет в усилению заброса кислотного содержимого вверх в пищевод и развитию гастроэзофагеальной рефлюксной болезни.
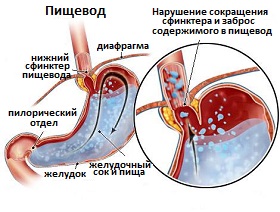
Рис.1 Механизм развития рефлюксной болезни
Какие причины приводят к развитию гастроэзофагельного рефлюкса?
Причины развития гастроэзофагеальной рефлюксной болезни различны. Причем у одного пациента их может быть сразу несколько. У основной массы пациентов с ГЭРБ, ведущей причиной ее развития является выработка избыточных количеств желудочного сока и соляной кислоты. Однако для отдельной категории больных такое состояние не причиняет неудобств и избыточные количества вырабатываемой соляной кислоты не имеют существенного влияниями. Среди факторов, которые в той или иной степени оказывают предрасполагающее влияние на развитие состояния, характеризующегося гастроэзофагеальным рефлюксом выделяют следующие: нарушение активности нижнего сфинктера пищевода, грыжи пищеводного отверстия диафрагмы, нарушение перистальтики мышечной стенки пищевода и нарушение эвакуации пищи из желудка.
Нарушение запирательной функции нижнего сфинктера пищевода
Активность нижнего пищеводного сфинктера считается ключевым защитным механизмом, предотвращающим заброс желудочного содержимого в пищевод. Пищевод представляет собой полый орган, стенка которого содержит большое количество мышечных волокон. Сокращение мышечного слоя пищевода (иначе говоря перистальтика) позволяет перемещать пищу (пищевой комок) из глотки в желудок. В нескольких местах скопление мышечной ткани в стенке пищевода формирует специальные мышечные жомы, или иначе мышечные сфинктеры, чаще расположенные на участках перехода одного отдела пищеварительного тракта в другой. Нижний сфинктер пищевода как раз и расположен в месте перехода пищевода в желудок. Это образование постоянно находится в сомкнутом состоянии и лишь при прохождении через сфинктер пищи, он на несколько секунд расслабляется, пропуская пищевой комок, и снова закрывается. Именно постоянное нахождение сфинктера в состоянии тонуса предупреждает заброс агрессивного желудочного содержимого.
Существует несколько различных нарушений деятельности нижнего пищеводного жома, среди которых наиболее встречаемыми являются ненормально слабое (неполное) закрытие сфинктера и так называемые преходящие (периодические) патологические расслабления сфинктера в течение длительного (до нескольких минут) времени. Первое создает условия для постоянного заброса желудочного сока в пищевод. Второе нарушение приводит к увеличению времени воздействия желудочного содержимого на слизистую пищевода, и, как правило, при нем отсутствует правильное соотношение взаимодействия глотательных движений и работы сфинктера. Такие преходящие нарушения связаны с переполнением желудка пищей.
Грыжи пищеводного отверстия диафрагмы (хиатальные грыжи)
Пока что до конца не известен механизм формирования гастроэзофагеального рефлюкса при наличии у пациента грыжи пищеводного отверстия диафрагмы. Известно, что основная масса пациентов с ГЭРБ имеет диагностированную грыжу пищеводного отверстия диафрагмы. Однако ее наличие еще не гарантирует, что у больного обязательно возникнет рефлюксная болезнь.
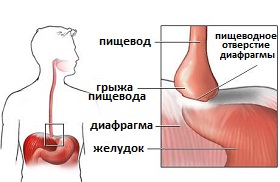
Рис.2 Грыжа пищеводного отверстия диафрагмы
Нижний сфинктер пищевода обычно расположен как раз в месте перехода пищевода в желудок из грудной клетки в брюшную полость, через диафрагмальное отверстие. Диафрагма именно то мышечное образование, которое разделяет грудную клетку от области живота. При возникновении хиатальной грыжи происходит перемещение верхней части желудка через несостоятельную слаборазвитую диафрагму в грудную клетку. С этим перемещением происходит смещение и нижнего сфинктера пищевода, который теперь уже не находится в тесном контакте с диафрагмой. Соответственно разобщается их совместная работа по предотвращению заброса желудочного содержимого в пищевод. Они работают раздельно, а это является определяющим фактором к развитию гастроэзофагеальному рефлюкса. Возникает своего рода разделение одного мощного барьера на два изолированных и более слабых, что существенно увеличивает вероятность появления заброса желудочных масс.
Вторым моментом, который также может способствовать развитию ГЭРБ при диафрагмальной пищеводной грыже, является формирование своего рода грыжевого мешочка, ограниченного с одной стороны сфинктером пищевода, а с другой стороны сдавлением перемещенного в грудную клетку желудка диафрагмой (см. рисунок). При этом он превращается в своеобразную ловушку для желудочного содержимого. В результате разобщенной непоследовательной работы пищеводного сфинктера и сфинктера диафрагмы, возможен заброс желудочного сока из этого мешочка в пищевод, что ведет развитию рефлюкс-эзофагита.
Существует также третий механизм, который тоже считается немаловажным в плане развития рефлюкса при грыже пищеводного отверстия диафрагмы. При обычном строении пищевод переходит в желудок под определенным углом, формируя при этом своеобразную створку. Она является дополнительным барьером. При возникновении грыжи этот угол, а соответственно и защитная створка исчезают.
Нарушение перистальтики мышечной стенки пищевода
Как было сказано ранее, существование глотательных движений и перемещение по пищеводу слюны является одним из защитных механизмом, который позволяет пассивно удалять физиологически (возникшую в нормальных условиях) заброшенную в пищевод кислоту. Во время глотания формируется волна последовательных сокращений мышечного слоя пищевода, посредством которых, пищевой комок или слюна перемещается из верхних отделов пищевода в нижние, и далее в желудок. Эти мышечные сокращения носят название перистальтики.
Нарушение этих перистальтических движений ведет к нарушению полноценной эвакуации (удалению) заброшенной кислоты обратно в желудок. Выделяют два типа нарушения перистальтики. При первом типе перистальтические движения затухают раньше, чем пищевой комок или слюна достигают желудка. При втором варианте перистальтика является слишком слабой, для того чтобы выполнять адекватное перемещение пищи по пищеводу. В итоге оба этих нарушения являются важным предрасполагающим фактором к развитию выраженной гастроэзофагеальной рефлюксной болезни. Существуют данные о неблагоприятном влиянии курения на перистальтику пищевода. Так, например, ученые выявили снижение силы и интенсивности перистальтических движений в течение минимум 6 часов после выкуренной сигареты.
Нарушение эвакуации пищи из желудка
Наиболее часто в течение дня развитие рефлюкса возникает после приема пищи. Этот рефлюкс появляется из-за преходящего расслабления нижнего сфинктера пищевода, вызванного перерастяжением (дистензией) переполненного пищей желудка. Приблизительно у 20% пациентов с ГЭРБ были выявлены нарушения эвакуации пищи из желудка в двенадцатиперстную кишку. Соответственно, чем больше пища находится в желудке, тем больше вероятность заброса желудочного содержимого в пищевод и развития рефлюкс-эзофагита.
Какие симптомы встречаются при рефлюкс эзофагите?
К признакам гастроэзофагеального рефлюкса относят прежде всего изжогу, отрыжку (регургитация - обратный заброс) и тошноту. Остальные симтомы, встречающиеся при этом заболевании, расцениваются как осложнения.
Изжога
При поступлении кислого желудочного содержимого в пищевод происходит раздражение нервных волокон, расположенных в слизистой. Это раздражение формирует своеобразный болевой импульс, похожий на ощущение жжения в пищеводе. Он как раз и носит название изжога. Иногда изжога может быть достаточно интенсивной, и характеризуется острой болью в грудной клетке, как правило, за грудиной, или в верхних отделах живота. В такой ситуации врачам приходится ее дифференцировать с болями, возникающими при сердечной патологии, например при стенокардии напряжения.
Поскольку появление гастроэзофагеального рефлюкса характерно после приема пищи, это время является наиболее типичным для возникновения изжоги. Особенно часто изжога возникает, когда пациент после приема пищи принимает горизонтальное положение, что увеличивает время пребывания кислоты в пищеводе. Бывает так, что некоторые пациенты просыпаются из-за болей, вызванных изжогой в ночное время.
Отрыжка (регургитация - обратный заброс)
Отрыжка представляет собой появление в ротовой полости содержимого желудка, возникшего там в результате рефлюкса. У большей массы пациентов при рефлюксе заброс происходит до уровня нижних отделов пищевода, и содержимое находится в них в малых количествах. Однако, при забросе большего количества желудочного содержимого, иногда даже вместе с пищей, рефлюкс достигает верхних отделов пищевода и ротовой полости.
В верхней части пищевода расположен верхний пищеводный сфинктер, представляющий собой мышечное кольцо, сходное по своей функции с нижним сфинктером пищевода. Он также предотвращает заброс содержимого в глотку и ротовую полость. Но иногда при нарушении координации перистальтических волн в пищеводе, этот мышечный жом срабатывает неправильно и малые количества рефлюксной жидкости все же попадают в выше расположенные отделы. В результате вкусовые рецепторы ротовой полости распознают кислую среду содержимого, имеющего характерный кислый вкус. Иногда при выраженном забросе в ротовой полости появляется значительное количество заброшенной жидкости, возможно даже с примесью пищевых масс. Такое состояние обычно возникает при комбинации причин, вызывающих гастроэзофагеальный рефлюкс и при уже выраженных нарушениях.
Тошнота
Тошнота не совсем характерный для ГЭРБ симптом. Однако у некоторых пациентов она может быть достаточно частым и выраженным проявлением гастроэзофагеального рефлюкса. Появление выраженной тошноты может привести к возникновению рвоты. Такие симптомы как необъяснимая тошнота и рвота, являются важными условиями, требующими проведения дообследования на предмет выявления гастроэзофагеальной рефлюксной болезни.
Какие осложнения гастроэзофагеальной рефлюксной болезни бывают?
Язвы пищевода
Кислое желудочное содержимое, попадая в пищевод, вызывает повреждение его слизистой оболочки, выстилающей внутренний просвет. Организм отвечает на это повреждение воспалительной реакцией в виде эзофагита. Основная цель любого воспаления состоит в том, чтобы нейтрализовать разрушающий агент и дать начало процессу заживления ткани. Если повреждающее действие будет слишком выраженным, то возможно образование язвы или язвенного дефекта слизистой пищевода. Она представляет собой локальное (в определенном месте) повреждение и разрушение слизистой, возникшее в результате воспаления. Однако возможно дальнейшее распространение воспалительного процесса вглубь стенки пищевода, в итоге этот язвенный дефект достигает и повреждает стенки сосудов, кровоснабжающих пищевод. Это чревато развитием довольно грозного осложнения язвообразования - язвенного кровотечения.
Иногда степень этого кровотечения бывает очень серьезной и может потребовать проведения следующих мероприятий:
- переливания крови,
- выполнения эндоскопической остановки кровотечения (в просвет пищевода через рот вводят гастродуоденоскоп, позволяющий выявить место этого кровотечения, его интенсивность и провести лечебные мероприятия по его остановке), или
- даже хирургической операции.
Формирование стриктур
Язвы пищевода иногда заживают с формированием рубцов (фиброз, фиброзный процесс, стриктура). С течением времени из-за постоянного язвообразования и последующего рубцового процесса происходит сужение просвета пищевода, которое носит название стриктуры. В результате сужения просвета нарушается проходимость пищевода для пищи, а это влечет за собой ряд неприятных последствий. Возникает необходимость эндоскопического удаления застрявшей пищи, расширения просвета пищевода и т.д. Это создает значительный дискомфорт пациенту. Единственным способом предотвращения формирования стриктуры пищевода является профилактика и лечение гастроэзофагеального рефлюкса.
Пищевод Барретта
Продолжительный и/или выраженный гастроэзофагеальный рефлюкс приводит к изменению строения клеток слизистой, в результате чего клетки теряют нормальный характер деления и это деление приобретает злокачественный характер. Это состояние упоминается в клинической медицине как пищевод Баррета, является предраковым и возникает приблизительно у 10% пациентов с гастроэзофагеальной рефлюксной болезнью. Тип рака пищевода, непосредственно связанный с пищеводом Барретта носит название аденокарциномы. Правда до сих пор не вполне понятно, почему у одних пациентов с рефлюксом рак возникает, а у других нет.
Диагноз пищевода Барретта обычно подтверждается эндоскопически и с помощью микроскопической оценки строения клеток слизистой пищевода. Для этого выполняется биопсия слизистой, что позволяет увидеть предраковые изменения и подобрать необходимое профилактическое лечение, которое не позволит данному состоянию перейти в рак. Пациентам с пищеводом Баррета эта процедура выполняется регулярно для оценки динамики процесса изменений в слизистой. Безусловно, основным направлением этой профилактики является подбор терапии, необходимой для подавления эффектов гастроэзофагеального рефлюкса. В настоящее время наиболее эффективным способом лечения пищевода Баррета является хирургический. Однако в последнее время оценивается эффективность эндоскопических методов удаления патологически измененной слизистой. Для получения полной информации о данном заболевании Вы можете прочесть статью Пищевод Барретта.
Кашель и бронхиальная астма
С нижним отделом пищевода соседствует большое количество нервов. Так, например, часть из них при стимуляции желудочным содержимым, заброшенным в пищевод, приводят к появлению болевых ощущений или изжоги. Раздражение других нервов может приводить к развитию кашля. Таким образом, обратный заброс желудочного содержимого может провоцировать кашель без попадания в глотку или ротовую полость. При раздражении нервов, иннервирующих бронхи, может возникать сокращение просвета мелких бронхов и развитие приступа бронхиальной астмы.
Бывает так, что ГЭРБ является причиной необъяснимого кашля. Также гастроэзофагеальный рефлюкс может спровоцировать приступ бронхиальной астмы у пациента уже страдающего этим заболеванием. Сам механизм раздражающего действия рефлюкса пока до конца не изучен, но то, что он предрасполагает к развитию хронического кашля и астмы является фактом.
Воспалительные явления глотки и гортани
Они часто возникают в результате заброса содержимого желудка за верхний пищеводный сфинктер, в глотку (зев) или гортань. Это приводит к постоянному раздражению слизистой этих органов и появлению признаков воспаления, проявляющихся ангиной и хрипотой. Однако найти причинно-следственную связь данных состояний с ГЭРБ бывает крайне сложно из-за многочисленности других факторов, вызывающих ангину и осиплость голоса (хрипоту).
Воспаление и инфекция легких
Попадание рефлюксной жидкости в гортань, не исключает попадания ее незначительных количеств в дыхательные пути легких. Такой процесс носит название аспирации и может привести к развитию кашля и удушья. Неблагоприятное воздействие аспирационных масс на слизистую трахеи и бронхов приводит к появлению воспалительных процессов в дыхательных путях и развитию пневмонии. Аспирационная пневмония один из самых грозных видов пневмонии, поскольку очень часто протекает с развитием быстро прогрессирующей дыхательной недостаточности и требует немедленного лечения в условиях больницы. Также это обусловлено высокой вероятностью присоединения инфекции вследствие значительной заселенности желудочно-кишечного тракта различными микроорганизмами. Когда происходят постоянные эпизоды аспирации малых количеств желудочного содержимого в дыхательные пути, особенно, когда они не проявляются клинически, происходит медленно прогрессирующее склерозирование легочной ткани (легочный фиброз), который часто выявляется при рентгенологическом исследовании. Самое неприятное, что эпизод аспирации может приходиться на ночное время суток, когда не работают или слабо выражены механизмы пассивной защиты легких от попадания в них различных патологических масс (кашлевой рефлекс или расслабление верхнего сфинктера пищевода).
Скопление патологической жидкости в пазухах и среднем ухе
Глотка соединяется с различными окологлоточными полостными образованиями. К ним относят полость среднего уха, пазухи носа (верхнечелюстная, лобная). В верхнем своем отделе глотка посредством Евстахиевых труб соединяется с полостями среднего уха. В нормальных условиях в этих полостях выделяется некоторое количество слизистого секрета, увлажняющего поверхность слизистой. В месте отхождения этих труб от глотки, слизистая глотки содержит значительное количество лимфатической ткани или так называемых аденоидов. Попадание на слизистую агрессивного желудочного содержимого приводит к воспалению аденоидов и их увеличению. В результате такого увеличения аденоиды перекрывают отверстие Евстахиевой трубы, соединяющей среднее ухо с глоткой, и это вызывает накопление патологической жидкости в полости среднего уха. То же самое происходит и с полостями пазух. Такое состояние вызывает ощущение дискомфорта и заложенности в пазухах и ушах. Чаще патологическое скопление жидкости в среднем ухе и пазухах выявляется у детей, нежели у взрослых.
Как проводится диагностика рефлюкс эзофагита?
Симптомы и эффективность терапевтического лечения
Заподозрить существование гастроэзофагеального рефлюкса можно довольно просто, основной жалобой пациентов является изжога. Она описывается больным как ощущение жжения за грудиной или верхних отделах живота, и появляется после приема пищи, а также в ночное время при переходе человека в горизонтальное положение. Для купирования изжоги сами больные или по рекомендации врачей принимают препараты, снижающие выработку соляной кислоты. Это несколько снижает интенсивность неприятных ощущений при изжоге, что также можно расценивать как диагностический критерий, говорящий о наличии ГЭРБ. Такой подход к лечению рефлюксной болезни абсолютно неправильный, несмотря на высокую эффективность используемой терапии при купировании изжоги.
В этой ситуации проводимое "вслепую" лечение, не позволяет полностью выявить причину гастроэзофагеального рефлюкса, и что еще более опасно, можно пропустить такое состояние как язвообразование, а также не выявить ее причину. Например, оно может быть обусловлено инфекцией, называемой Хеликобактер Пилори (Helicobacter pylori), или приемом нестероидных противовоспалительных препаратов (например, ибупрофена), провоцирующий язвообразование. Такие находки несколько меняют тактику лечения, проводимого при гастроэзофагеальном рефлюксе.
Эзофагогастродуоденоскопия (Эндоскопия)
Эзофагогастродуоденоскопия (ЭГДС, также называемая среди населения гастроскопией) один из основных методов диагностики гастроэзофагеальной рефлюксной болезни. ЭГДС представляет собой введение в просвет желудочно-кишечного тракта специальной гибкой оптической системы, которая носит название гастродуоденоскопа. По мере продвижения, с ее помощью производится осмотр слизистой пищевода, желудка и двенадцатиперстной кишки, а также оценивается ряд других параметров.
Пищевод, у большинства пациентов с клиническими проявления желудочно-пищеводного рефлюкса, при эндоскопии выглядит нормальным. Однако, иногда слизистая оболочка пищевода кажется воспаленной. Это состояние называется эзофагитом. Кроме того, при выявлении эрозий (поверхностные дефекты слизистой пищевода) или язв (более глубокие дефекты слизистой) можно с большой уверенностью говорить о наличии у пациента гастроэзофагеальной рефлюксной болезни. ЭГДС позволяет выявить осложненное течение данного заболевания, например наличие язв, стриктур пищевода или пищевода Баррета. При таких находках необходимо дополнять исследование проведением биопсии слизистой.
Эзофагогастродуоденоскопия также позволяет диагностировать и отдифференцировать от ГЭРБ другую патологию желудочно-кишечного тракта, например раковые новообразования желудка или двенадцатиперстной кишки.
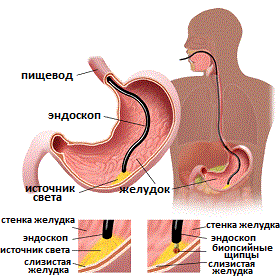
Рис.3 Эзофагогастроскопия с биопсией слизистой желудка
Биопсия
Биопсия слизистой пищевода, которая производится в процессе выполнения эзофагогастродуоденоскопии, является довольно информативной методикой, оценивающей строение слизистой и выявляющей повреждение этой оболочки. Однако ее ценность при выявлении эзофагита не столь значима. Чаще она используется для исключения или подтверждения онкологической патологии пищевода, желудка или 12-перстной кишки. Биопсия при ЭГДС - единственный способ подтверждения диагноза "пищевод Баррета".
Рентгенологическое исследование
Часто перед проведением гастроскопии раньше выполняли рентгенологическое исследование состояния пищевода при ГЭРБ. При выполнении этого исследования пациентам предлагали выпить рентгенконтрастный препарат (бариевую смесь), который заполняет просвет желудочно-кишечного тракта, и по полученной картине оценивали состояние внутренних стенок пищеварительного тракта, а также его функциональное состояние. Недостатком рентгенконтрастного исследования является невозможность с его помощью утвердительно диагностировать гастроэзофагеальный рефлюкс. Оно позволяет лишь выявить осложнения данной патологии, такие как язвообразование, стриктуры или косвенные признаки, которые могли бы указать на возможность появления рефлюкса, например, нарушение эвакуации пищи из желудка. Поэтому рентгенологическое исследование является широкоиспользуемым методом дообследования этих пациентов.
Осмотр полости рта, глотки и гортани
Как было описано выше, течение ГЭРБ может осложняться появлением воспалительных явлений ротоглотки и гортани, что заставляет пациентов первично обращаться к ЛОР - врачу (оториноларингологу) с жалобами на кашель, осиплость голоса, хрипоту, частые ангины. Оториноларинголог при осмотре выявляет эти воспалительные явления. Несмотря на то, что чаще они являются причиной респираторной инфекции, нельзя забывать о гастроэзофагеалном рефлюксе, как одной из возможных причин инфекции ротоглотки и верхних дыхательных путей. При неэффективности назначенного лор-врачом лечения нужно задуматься об рефлюксном характере воспаления и своевременно перенаправить больного к гастроэнтерологу.
Исследование кислотности желудочного сока (pH - метрия)
Исследование кислотности желудочного сока или pH - метрия считается "золотым стандартом" в диагностике гастроэзофагеальной рефлюксной болезни. Как было уже было сказано, появление заброса желудочного содержимого в пищевод возможно и у здоровых людей. Однако у пациентов с гастроэзофагеальным рефлюксом часто выявляют повышенную кислотность желудочного сока. Пациентов с ГЭРБ можно отдифференцировать от здорового человека по времени сохранения этой повышенной кислотности в просвете пищевода. Определение времени нахождения желудочного содержимого возможно благодаря проведению исследования, которое носит название 24 - часовой пищеводной pH-метрии. На время этого исследования в просвете пищевода размещается специальный катетер, на кончике которого расположен специальный датчик, измеряющий уровень кислотности. Другой конец этого катетера подсоединяется к прибору-регистратору, осуществляющему запись изменений уровня кислотности во времени (чаще это 20-24 часа).
Иногда возникают проблемы с интерпретацией полученных данных, поскольку бывает так, что у пациентов, имеющих клинические проявления ГЭРБ, отсутствует повышенная кислотность или, наоборот, при отсутствии клинической картины заболевания, определяется повышенная кислотопродукция. Такая ситуация требует проведения сравнительного анализа изменения кислотности с клиническими проявлениями и учет эффективности от проводимой медикаментозной терапии. Так при соответствии приступов изжоги с повышением кислотности, зарегистрированной при pH-метрии, можно с уверенностью утверждать о наличии гастроэзофагеальной рефлюксной болезни.
pH-метрию можно также использовать для оценки эффективности проводимого лечения. При неудовлетворительных результатах лечения это позволит провести коррекцию назначенной терапии или же искать другую причину появления симптоматики заболевания. Так известно, что приблизительно 10-20% пациентов не отвечают улучшением в ответ на проводимую терапию. Это требует дополнительного диагностического поиска. Иногда отсутствие эффекта от проводимого лечения вызвано запущенными формами заболевания, при которых необходимо решение вопроса о хирургической коррекции данной патологии.
Существует ситуации, когда пациенты с клиническими проявлениями, но отсутствием подтвержденного гастроэзофагеального рефлюкса, хорошо реагируют на проводимое лечение, при этом возникает эффект плацебо (улучшение состояния при несуществующей патологии - психологический эффект мнимого улучшения). Особенно важно выявить такую категорию пациентов с помощью исследования желудочной кислотности перед планированием хирургического лечения, поскольку оно вряд ли будет эффективным.
Относительно недавно в клинической практике появился новый метод длительного ( до 48 часов) измерения кислотности, который представляет собой размещение в просвете нижнего отдела пищевода специальной беспроводной капсулы, так называемая капсульная pH-метрия. Капсула производит регистрацию уровня кислоты в пищеводе и передачу этой информации на приемник, носимый пациентом на поясе. После намеченного периода исследования информация с приемника загружается в компьютер и анализируется врачом-исследователем.
Безусловно, этот метод исследования имеет огромные преимущества перед катетерной pH-метрией, в основном связанные с отсутствием дискомфорта, вызываемого расположенным в носу и глотке катетером. К тому же это благоприятно отражается на обычном ритме жизни человека. Еще одним преимуществом является более длительный период регистрации, позволяющий более достоверно выявить изменения кислотности.
Однако, при использовании капсульной pH-метрии есть несколько нерешенных проблем, например иногда возникают проблемы, связанные с ранним откреплением и миграцией капсулы по пищеварительному тракту или отсутствием эффективной передачи информации на приемник. Редко возникают неприятные ощущения, и даже боли при глотании. Решение этих технологических проблем, однозначно, сделает это исследование ключевым в диагностике заболеваний, сопровождающихся желудочно-пищеводным рефлюксом и повышенной желудочной кислотностью.
Исследование моторики (перистальтики) пищевода
Исследование моторики мышечного слоя пищевода, позволяет оценить, насколько хорошо работают мышцы пищевода, в частности мышцы нижнего пищеводного сфинктера. Для этого в просвет пищевода устанавливают катетер, регистрирующий давление, оказываемое сокращением сфинктера на датчик, расположенный на конце катетера. Регистрация производится в состоянии покоя и при глотке жидкости. Это позволяет оценить функцию пищеводного жома в покое и при воссоздании перистальтической активности (период сокращения).
Во-первых, такая оценка выявляет, обусловленные неправильной функцией пищеводного сфинктера, клинически напоминающие симптомы при ГЭРБ и не отвечающие на проводимое лечение. Во-вторых, на основании результатов этого исследования хирурги определяют показания к выбору того или иного метода оперативного лечения гастроэзофагеальной рефлюксной болезни.
Исследование эвакуаторной функции желудка
Исследование эвакуаторной функции желудка - исследование, позволяющее оценить насколько своевременно обработанная пища поступает из желудка в 12-перстную кишку. Нарушения эвакуации регистрируется приблизительно у 20% пациентов с ГЭРБ. При проведении этого исследования пациенту дают принять пищу, помеченную радиоактивным, но абсолютно безвредным для организма человека, веществом и регистрируют показания с помощью специальной сметной камеры, в которую помещают пациента. Эта камера фиксирует, насколько быстро происходит эвакуация пищевого помеченного радиофармпрепаратом комка из желудка. Полученная в ходе этого исследования информация позволить скоррегировать назначенное лечение, путем назначения препаратов, улучшающих эвакуацию пищи или же спланировать ход оперативного вмешательства с учетом выявленных нарушений.
Признаки тошноты, рвоты и регургитации (обратного заброса) чаще бывают либо при нарушении эвакуации, либо при гастроэзофагеальном рефлюксе. И именно оценка функции эвакуации позволит отличить эти два нарушения друг от друга.
Как проводится лечение рефлюкс эзофагита?
Изменение образа жизни
Одним из самых простых и довольно эффективных способов лечения ГЭРБ считается изменение образа жизни, борьба с плохими привычками, особенно связанных с питанием.
Как было упомянуто ранее заброс желудочного сока в пищевод происходит значительно чаще в ночное время суток, чем днем. Это обусловлено режимом сна-бодрствования, иныче говоря переходом человека в горизонтальное положение на время сна. Такой переход считается предрасполагающим фактором развития гастроэзофагеального рефлюкса. К тому же отсутствие пассивного поступления заброшенного содержимого обратно в желудок предполагает более длительное его пребывание в пищеводе. Скорректировать такое состояние можно приняв возвышенное положение верхней половины туловища, например подложив подушку.
Принятие возвышенного положения тела рекомендуется всем пациентам с симптомами рефлюкса, однако у ряда пациентов заброс происходит в дневное время суток и для них изменение положения тела неэффективно. Дополнительной мерой может быть изменение стороны, на которой спит человек, так при наличии симптомов рефлюкса предпочтительнее спать на левой стороне, что чисто анатомически снижает возможность заброса в пищевод.
Также необходимо изменить режим приема пищи, ее частоту и характер. Питание должно быть дробным, помалу через небольшие промежутки времени и в небольших количествах. необходимо избегать приема пищи в вечернее и ночное время суток, то есть накануне сна.
Ряд пищевых продуктов влияет на функцию нижнего пищеводного сфинктера, приводя к его расслаблению и тем самым предрасполагая к развитию рефлюкса. К таким продуктам относят:
- шоколад,
- мяту,
- алкоголь, и
- напитки, содержащие кофеин.
Сюда же относят жирные продукты, которые должны быть полностью исключены, а также такой фактор, как курение, уменьшающие сократительную активность пищеводного жома.
Важно исключить продукты, провоцирующие избыточное образование соляной кислоты желудком. Наиболее типичными представителями этих продуктов являются пряности, продукты, содержащие кислоту (например, зеленое яблоко или соки цитрусовых), газированные напитки и томатный сок.
Относительно новым подходом в лечении ГЭРБ является использование жевательной резинки. Ее жевание позволяет стимулировать выработку больших количеств слюны, богатой бикарбонатом натрия и перистальтику за счет перемещения ее по пищеводу. Важно знать, что ее использование должно находиться в четкой взаимосвязи с режимом питания (приниматься после пищи).
Препараты, нейтрализующие кислоту
Несмотря на использовании новых современных препаратов, подавляющих выработку желудком соляной кислоты, применение веществ, нейтрализующих кислоту, остается актуальным. Основным предназначением этих препаратов при ГЭРБ, является нейтрализация избытка соляной кислоты. Единственным их недостатком считается малая продолжительность действия, поскольку через час после их применения происходит повторное накопление желудочного сока. Лучшим способом использования нейтрализаторов кислоты будет прием их приблизительно через час после еды или при появлении начальных признаков рефлюкса (изжога).
В состав различных нейтрализующих кислоту желудочного сока препаратов входят кальций, алюминий и магний. По преимущественному нахождению какого-то из этих веществ в составе они делятся на подгруппы.
При использовании веществ на основе кальция (обычно это карбонат кальция), в отличие от других нейтрализующих кислоту препаратов, помимо положительного влияния, происходит стимуляция выработки гастрина (gastrin) желудком и двенадцатиперстной кишкой. А гастрин в свою очередь является гормоном, который отвечает за выработку желудком соляной кислоты. Поэтому при использвании кальцийсодержащих препаратов возникает своего рода замкнутый круг. Из-за этого эффекта препараты данной группы используются в практике все реже и реже.
Использование алюминийсодержащих и магнийсодержащих препаратов также сопровождается побочными эффектами. В первом случае при приеме препаратов у пациентов появляется склонность к запорам, при употреблении препаратов группы магния - диареи. Поэтому при появлении того или другого состояния рекомендуют взаимную замену этих препаратов друг другом.
Блокаторы гистаминовых рецепторов (антагонисты гистамина)
Из-за того, что препараты, нейтрализующие соляную кислоту, обладают непродолжительным действием, чаще используются препараты, подавляющие выделение соляной кислоты желудком. Первым, использованным с этой целью препаратом, стал блокатор гистаминовых рецепторов тагамет (Tagamet). Гистамин - основное вещество, ответственное за выработку желудком кислоты. Вырабатываемый стенками желудка гистамин, как стимулятор воздействует на клетки (точнее их гистаминовые рецепторы), производящие соляную кислоту желудочного сока. При блокировке этих рецепторов выключается выработка желудком кислоты. Чаще антагонисты гистаминовых рецепторов упоминаются как H2 - блокаторы, поскольку преимущественно "выключают" H2-гистаминовые рецепторы. При ГЭРБ препараты этого класса обычно рекомендуют принимать на ночь для подавления кислотности в ночное время или же за 30 минут до еды, поскольку сразу после еды возникает избыточное кислотообразование. В настоящее время наиболее используемыми блокаторами H2-рецепторов являются тагамет (Tagamet), ранитидин (Zantac), низатидин(Axid) и фамотидин (Pepcid).
Блокаторы протонного насоса (ингибиторы протонной помпы)
Второй группой лекарственным препаратов, разработанных для борьбы с состояниями с избыточным кислотообразованием, таких как гастроэзофагеальный рефлюкс, стали ингибиторы протоновой помпы, например омепразол (Prilosec). Основным механизмом действия этих препаратов является блокировка протонового насоса, осуществляющего поступление в клетку, вырабатывающую соляную кислоту протонов водорода (H+), необходимого для ее образования. Преимущество этих препаратов состоит в том, что они выключают как базальную (нестимулированную, постоянную), так и стимулированную (возникающую на пищевой раздражитель) секрецию соляной кислоты. H2-рецепторы блокируют лишь стимулированную секрецию. Такой механизм позволяет прекратить выработку желудочного сока на более продолжительное время и селективно (выборочно) выработку именно соляной кислоты.
Обычно ингибиторы протонной помпы назначают при отсутствии эффектов от блокаторов гистаминовых рецепторов или при осложненном течении гастроэзофагеальной рефлюскной болезни (эрозии, язвы, стриктуры и пищевод Баррета). Вот основные из этих препаратов - омепразол (Prilosec), лансопразол (Prevacid), рабепразол (Aciphex), пантопразол (Protonix) и эсомепразол (Nexium). Последний состоит из комбинации омепразола и бикарбоната натрия (Zegerid). Обычно их назначают за час до приема пищи, это как раз то время, когда их концентрации в крови достигают своих пиковых значений.
Стимуляторы перистальтической активности
Механизмом стимуляции этих препаратов является стимуляция мышечного слоя желудочно-кишечного тракта, включая пищевод, желудок, тонкую и толстую кишку. Наиболее используемым препаратом из этой группы считается метоклопрамид (Reglan). Метоклопрамид увеличивает перистальтику пищевода и стимулирует сократительную активность нижнего пищеводного сфинктера. Однако этот эффект носит временных характер, поэтому использование этого препарата наиболее эффективно за 30 минут до приема пищи, что позволит увеличить тонус нижнего сфинктера на время нахождения пищи в желудке, а это уменьшит возможность заброса желудочного содержимого и его количество в пищевод.
Когда показано хирургическое лечение гастроэзофагеальной рефлюксной болезни?
В некоторых ситуациях описанные ранее группы медикаментозных препаратов теряют свою эффективность. Например, несмотря на подавление кислотности и исчезновение изжоги, может происходит регургитация желудочного содержимого в глотку и верхние дыхательные пути с развитием соответствующих осложнений. К тому же бывает так, что на приобретение медикаментозных препаратов тратятся значительные финансовые средства, и иногда экономически и грамотнее потратить их на выполнение операции, чем лечиться терапевтически. Бывает также, что данная патология вообще не поддается медикаментозному лечению. В такой ситуации появляется необходимость оперативного лечения ГЭРБ.
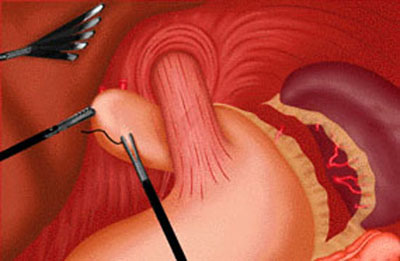
Рис.4 Этап выделения дна желудка при лапароскопической фундопликации
Хирургическая операция, выполняемая с целью предотвращения обратного заброса (рефлюкса) желудочного содержимого в пищевод, носит название фундопликации и называется также антирефлюксной операцией. В ходе этой операции из части желудка, называемой дном (с латинского fundus - дно, plica - складка), вокруг нижней части пищевода формируется подобие складки или муфты, окутывающей его и образующей своего рода искусственный клапан. Эта операция выполняется через открытый доступ путем лапаротомии или за счет использования лапароскопической технологии. При выполнении лапароскопической операции манипуляции на нижнем отделе пищевода и желудке, а также остальных органах брюшной полости производятся через небольшие чрезкожные доступы. Главным преимуществом данной процедуры является отсутствие необходимости в большой травматичной операции.
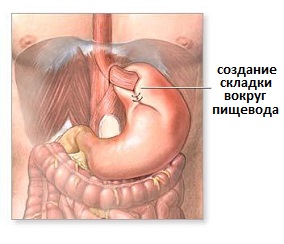
Рис.5 Окончательный вид пищеводно-желудочного перехода после операции фундопликации
Хирургическое лечение давно доказало свою высокую эффективность в лечении клинических проявлений и осложнений ГЭРБ. Так, приблизительно 80% прооперированных пациентов имеют хорошие результаты и отсутствие повторения признаков заболевания в течение 10 лет после оперативного вмешательства. Остальным приходится продолжать прием препаратов, и до конца еще не понятно, вызвано это повторным развитием рефлюкса или обусловлено проявлениями какой то другой патологии.
Лапароскопическая фундопликация по Ниссену (видео)
Безусловно, эндоскопические вмешательства имеют ряд преимуществ, в основном связанных с отсутствием необходимости в оперативном лечении и госпитализации. Однако до конца еще не определено, насколько эти процедуры эффективны и долгосрочны, а это требуют проведения дальнейших клинических исследований.
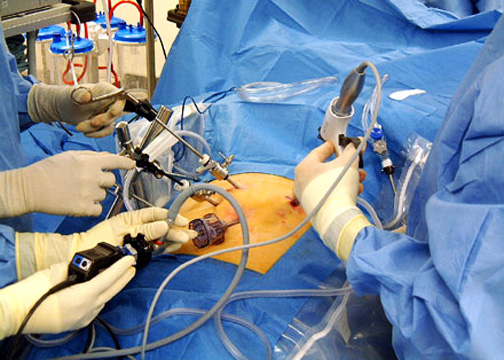
Рис.6 Лапароскопическая фундопликация
Эндоскопическое лечение
Эндоскопические методы лечения данной патологии появились сравнительно недавно. Существует три основных типа эндоскопических вмешательств на пищеводе при гастроэзофагеальном рефлюксе. Первый представляет собой наложение циркулярного вша на нижний отдел пищевода в области нахождения его сфинктера, в результате чего он несколько сживается и восстанавливает свою запирательную функцию. При втором типе вмешательств производят намеренное повреждение сфинктера пищевода радиочастотными волнами, что приводит к его рубцеванию и сужению просвета. Данная процедура носит название радиочастотной аблации. Третья категория эндоскопических операций на пищеводе представляет собой проведение инъекций материалов, чаще полимерного строения, в область расположения сфинктера, которые вызывали его сдавление и уменьшение просвета, и соответственно заброс желудочного содержимого.
Какие вопросы диагностики и лечения рефлюкс эзофагита остаются нерешенными?
Механизм изжоги и повреждения слизистой
Одной из нерешенных проблем в диагностике и лечении ГЭРБ остается причина несоответствия появления рефлюкса, изжоги и повреждения слизистой пищевода.
- Почему не каждый из эпизодов желудочно-пищеводного рефлюкса сопровождается появлением изжоги?
- Почему у одних пациентов с определенной степенью рефлюкса изжога возникает, а у других с той же степенью заброса этих проявлений нет?
- Почему изжога возникает в пищеводе без видимых признаков повреждения слизистой или эзофагита?
- Почему у ряда пациентов при выраженном повреждении слизистой интенсивность изжоги ниже, чем у пациентов без повреждения слизистой?
- Чем больше обусловлено появление изжоги, эзофагитом или же проникновением кислоты через расширенные межклеточные пространства слизистой?
Современная медицина обладает достаточным количеством знаний, чтобы подтвердить взаимосвязь между рефлюксом и повреждением слизистой, и о механизмах провоцирующих появление изжоги. Однако разработка проблемы причин формирования изжоги остается актуальной и в будущем позволит разработать новые направления в лечении этого состояния.
Одна из достаточно интересных теорий происхождения изжоги предполагает, что при рефлюксе происходит раздражение нервных окончаний расположенных непосредственно под слизистой оболочкой и не связано с воспалением. В другой теории высказывается мнение о появлении болей, являющихся эквивалентом изжоги при чрезмерном патологическом сокращении мышц нижнего отдела пищевода в ответ на раздражение слизистой желудочным соком, точнее это сокращение носит длительнонеобратимый характер.
Лечение состояния, называемого пищеводом Баррета
Известно, что 10 % пациентов с ГЭРБ имеют признаки пищевода Барретта. Таким пациентам обычно рекомендуют регулярно проводить гастродуоденоскопию из-за настороженности в плане возможного развития рака пищевода. Однако ряд исследователей считает, что проведение столь частых эндоскопических исследований нецелесообразно, и значительно увеличивает расходы на лечение. Еще одно исследование подтвердило, что рак пищевода чаще развивается у пациентов с частыми и длительными эпизодами изжоги, соответственно лишь эта категория пациентов должна быть подвергнута регулярным обследованиям.
Ряд авторов считает, что только ранее (своевременное) и радикальное устранение гастроэзофагеального рефлюкса при пищеводе Баррета позволит предотвратить прогрессирование до рака. Дополнительно ведется оценка новых эндоскопических методов разрушения измененной при пищеводе Баррета слизистой, например лазерное удаление или электрокаутеризация (прижигание).
Новым направлением диагностики состояния слизистой пищевода при этой патологии и прогнозирования возможного развития рака является ДНК-диагностика измененных клеток слизистой.
Безусловно ведущим методом лечения ранних раковых изменений слизистой пищевода остается хирургическое лечение, чаще это хирургическое удаление части пищевода или эзофагэктомия. Остальные методы, такие как фотодинамическая терапия или эндоскопическое иссечение слизистой, находятся на этапе клинических исследований.