Что такое аорто-бедренное шунтирование (АБШ)?
В каких случаях показано выполнение такой шунтирующей операции?
Какие существуют противопоказания к операции АБШ?
Какое обследование необходимо пройти перед операцией?
Как происходит выбор оптимального варианта реконструктивной операции?
Как проводится подготовка пациента к операции аорто-бедренного шунтирования?
Как технически выполняется операция АБШ?
Какие осложнения могут возникнуть и как проводится их профилактика?
Как проходит послеоперационный период после таких операций?
Какими результатами характеризуется аорто-бедренное шунтирование?
Какова средняя цена на операцию АБШ в Москве и где ее можно выполнить бесплатно?
Что такое аорто-бедренное шунтирование (АБШ)?
Операция аорто-бедренного шунтирования - это хирургическое шунтирующее вмешательство, выполняемое у пациентов с атеросклеротическим стенозирующим (окклюзионным) поражением инфраренальной аорты и подвздошных артерий для восстановления кровоснабжения артерий нижних конечностей. Основным принципом этой операции является создание искусственного обходного пути в обход препятствующему нормальному потоку крови суженному участку аорты и подвздошных артерий. Это вмешательство позволяет избавить пациента от каких клинических проявлений артеросклероза сосудов нижних конечностей, как перемежающаяся хромота, импотенция (сосудистого происхождения) и плохо заживающие из-за недостаточного кровоснабжения трофические язвы.
Аорто-бедренным оно называется из-за указания на места сосудистой системы, к которому производят крепление синтетического сосудистого шунта (протеза), где «аорто-» предполагает соединение протеза с аортой, а «бедренное» - с бедренными артериями. Именно терминальный отдел аорты и подвздошные артерии являются одним из наиболее «излюбленных» мест отложения продуктов нарушенного липидного обмена и формирования атеросклеротических бляшек. Из-за системного характера атеросклероза, как правило, происходит преимущественно двустороннее стенозирующее поражение подвздошных артерий.
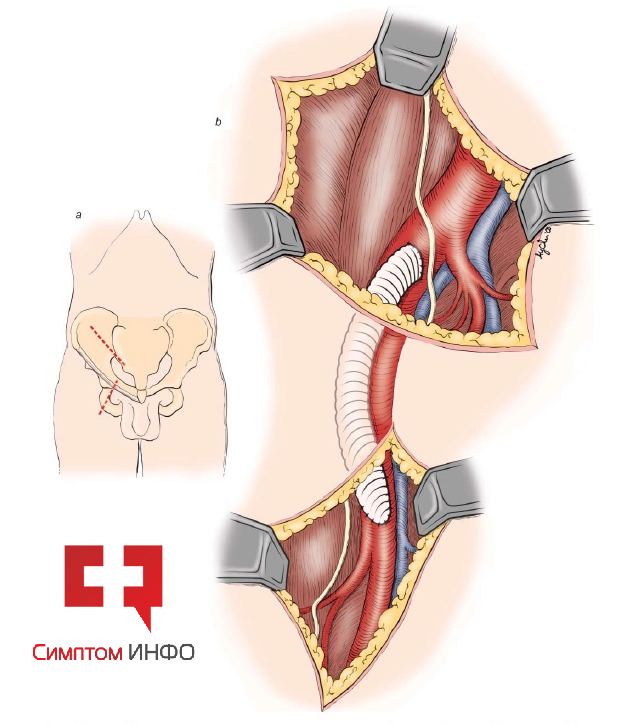
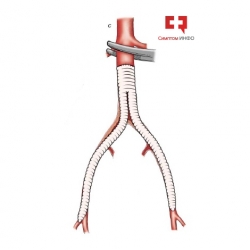
Рис.1 Подвздошно-бедренное шунтирование
За почти 50-летний период своего использования аорто-бедренное шунтирование выдержало испытание временем и является одной из лучших и отработанных реконструктивных операций, выполняемых в сосудистой хирургии. В зависимости от распространенности атеросклеротического поражения возможны различные модификации шунтирующих операций в области терминального отдела аорты: одностороннее аорто-бедренное шунтирование, аортобедренное бифуркационное (двустороннее) шунтирование (АББШ), аорто-подвздошное шунтирование, подвздошно-бедренное или бедренно-бедренное шунтирование.
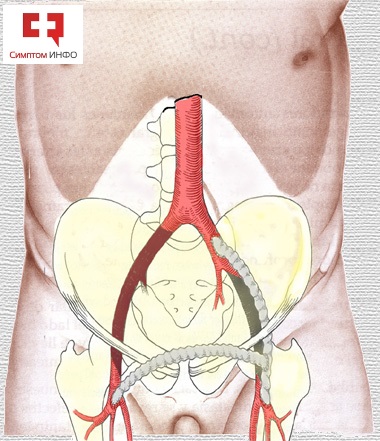
Рис.2 Аортобедренное одностороннее шунтирование с бедренно-бедренным перекрестным шунтированием
Выбор вида вмешательства в большинстве случаев зависит от конкретной анатомии поражения сосудов у пациента. Однако, чаще пациентам предлагают выполнять именно двусторонний или бифуркационный вариант вмешательства, что связано с достаточно быстрым прогрессированием атеросклероза на стороне, противоположной ранее выполненному одностороннему шунтированию, и исключению необходимости в повторном вмешательстве на брюшном отделе аорты после такой операции.
Как показала хирургическая практика, аорто-бедренное бифуркационное шунтирование (АББШ) или протезирование является самой долговечной из всех шунтирующих операций, выполняемых на периферической артериальной системе. Это идеальная операция для пациентов с атеросклерозом аорты и подвздошных артерий и аневризмами аорты указанной локализации.
В каких случаях показано выполнение такой шунтирующей операции?
Показания к аорто-бедренному шунтированию или протезированию могут быть следующими:
- Атеросклероз брюшной аорты или подвздошных артерий
- Наличие симптомов выраженной перемежающейся хромоты
- Импотенция (сосудистого генеза)
- Незаживающие трофические язвы в конечностях
- Аневризмы аорты с вовлечением подвздошных артерий
- Острая и высокая окклюзия брюшной аорты
- Критическая ишемия нижних конечностей
Обычно операция АББШ носит не только лечебный, но и профилактический характер. Иногда даже при выраженном стенозирующем (суживающем) поражении аорты и подвздошных артерий у пациента возникают явления слабо выраженной перемещающейся хромоты, и он длительное время может терпеть и не обращаться за помощью. Однако возникновение острой окклюзии брюшной аорты из-за прогрессирования процесса или дистальной эмболии элементами нестабильной атеросклеротической бляшки может привести к серьезным и даже катастрофическим последствиям, таким как, острая ишемия нижних конечностей, гангрена, острая сердечно-сосудистая недостаточность и другие. Как показывает практика, раннее выполнение шунтирующей операции на нижних конечностях позволяет избежать столь печальных последствий агрессивного течения атеросклероза.
Из-за частой распространенности атеросклероза по всей брюшной аорте, нередко происходит вовлечение в патологический процесс устьев почечных и мезентериальных артерий. В случаях симптомного течения этих поражений реконструктивная операция может быть расширена с дополнением какого-то из вариантов реваскуляризации почечных или висцеральных артерий.
Какие существуют противопоказания к операции АБШ?
Аорто-бедренное шунтирование - это операция, которая в большинстве случаев выполняется под общим наркозом и является достаточно травматичной и непростой в техническом плане. Из-за риска послеоперационных осложнений определенной категории пациентов это вмешательство может быть противопоказано.
Прежде всего это пациенты:
- недавно перенесшие инфаркт миокарда или инсульт,
- имеющие симптомы ишемической болезни сердца
- имеющие проявления выраженных нарушений ритма сердца и проводимости,
- с признаками выраженной почечной или печеночной дисфункции,
- имеющие нелеченную патологию свертвывающей-противосвертывающей системы и заболевания крови
- с онкологическими заболеваниями
- с декомпенсированными формами хронических обструктивных заболеваний легких (ХОБЛ)
- с «плохим» периферическим сосудистым руслом или так называемыми плохими «путями оттока», то есть в случаях, когда гипотетически шунтированной крови некуда будет оттекать.
- с наличием анатомических препятствий для осуществления доступа к аорте (например, при наличии ранее наложенной колостомы, выраженного забрюшинного фиброза, подковообразной почки) и ряда других противопоказаний.
Безусловно все противопоказания имеют условное деление на абсолютные и относительные, и во многом возможность выполнения операции зависит от подготовленности пациента, наличия сопутствующей патологии, профессионализма и умений анестезиолога и целого ряда других факторов. Именно поэтому, определение показаний-противопоказаний к операции требует индивидуального подхода к конкретному пациенту. К тому же в большинстве случаев при наличии значимой сопутствующей патологии, при выборе лечения синдрома Лериша (так еще называется симптомокомплекс, вызывающий клинические проявления атеросклероза аорты и подвздошных артерий) рассматриваются и предлагаются альтернативные варианты вмешательств, например, стентирование подвздошных артерий и другие виды эндоваскулярных (внутрисосудистых) операций.
Какое обследование необходимо пройти перед операцией?
Для определения показаний к операции и уточнения выбора оптимального варианта вмешательства необходимо пройти полную комплексную клинико-инструментальную диагностику. Одним из важнейших пунктов этой диагностики является точная анатомическая оценка состояния аорты и подвздошных сосудов. Только получение точной информации о степени и распространенности стенозирующих поражений позволит не только свести вероятность осложнений к минимуму, но увеличить шансы на более длительный благоприятный период без повторных обращений к сосудистому хирургу и повторных операций. Необходимость использования дополнительных методов исследования зависит от наличия сопутствующих заболеваний и исходного состояния пациента по основной болезни.
Для выявления и определения тактики лечения атеросклероза брюшной аорты и артерий нижних конечностей используются такие методы обследования как:
- Физикальный осмотр
- Сбор жалоб и анамнеза заболевания
- УЗИ сосудов
- Компьютерная томография с конрастированием
- Магнитно-резонансная томография
- Ангиография
Каждый из методов имеет свое предназначение, особенности использования, преимущества и недостатки. Физикальный осмотр и измерение лодыжечно-плечевого индекса (ЛПИ) позволяют провести первичную диагностику или так называемый скрининг возможного стенозирующего поражения и определить группу пациентов, нуждающихся в дообследовании и лечении. С помощью ультразвуковой диагностики можно определить характеристики нарушенного кровообращения, определить характер (сужение или полная закупорка), уровень и распространенность сосудистого поражения. Для принятия решения о хирургическом лечении и выполнении какого-то из вариантов реконструктивной операции проводят рентгенконтрастную диагностику с использованием КТ с контрастированием или ангиографии (при наличии противопоказаний к введению контрасту – МРТ).
Физический осмотр
Образующаяся в просвете аорты или артерий атеросклеротическая бляшка нарушает поток крови и может быть выявлена по объективным и косвенным признакам. Самым простым способом выявления нарушения кровотока по сосуду является определение его пульсации. Пальпируя рукой артерию, по уменьшению или исчезновению пульсации можно предположить наличие препятствия в артерии выше пальпируемой точки. Зная анатомию прохождения сосуда, врач также с помощью стетоскопа может определить систолический шум, возникающий при провождении препятствия в артерии. К косвенным признакам возможного нарушения кровообращения в нижних конечностях можно отнести симптомы, сопровождающие атеросклеротическое поражение аорты и артерий нижних конечностей, какие как перемежающаяся хромота, обеднение волосяного покрова, импотенция, похолодание кожных покровов, наличие сухости, трещин, трофических нарушений кожных покровов, присоединение грибковых поражений ногтей, наличие язв и ряд других, некоторые из которых описаны в статье «Атеросклероз артерий нижних конечностей».
Измерение индекса артериального давления
Простым в исполнении методом определения нарушения кровообращения в конечности является измерение перепада артериального давления, измеряемого на плече, бедре и голени или так называемого индекса давления (ИД=АД на ноге/АД на плече). Изменение соотношения АД, измеренного на разных уровнях, говорит о возможном нарушении проходимости артерий. Обычно это соотношение должно быть выше 1,0, то есть при здоровых проходимых артериях нижних конечностей, артериальное давление, измеряемое на ноге, почти всегда должно быть выше, чем на плече. При уменьшении этого соотношения ниже 0,9 можно с уверенностью говорит о наличии препятствия кровотоку. Этот метод исследования интересен тем, что может быть проведен в качестве метода первичной диагностики при появлении вышеуказанных симптомов самим пациентом в домашних условиях.
УЗИ сосудов нижних конечностей
Ультразвуковое исследование является самым простым и достаточно информативным методом инструментального подтверждения поражения сосудов. С его помощью производится оценка характера, места, протяженности места закупорки или сужения, определяются скоростные характеристики потока крови и т.д. С помощью УЗИ можно оценить состояния артерий, расположенных в недоступной для пальпации области. Подробнее о методе исследования можно ознакомиться в статье: «УЗИ сосудов».
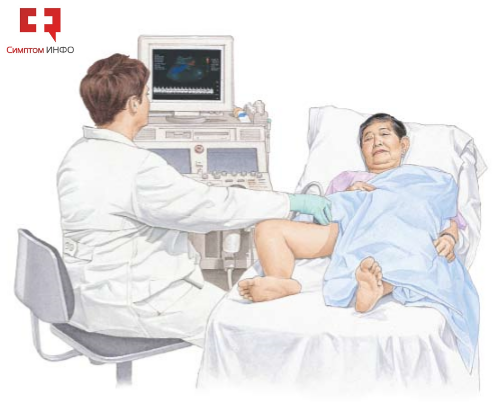
Рис.3 УЗИ аорты и артерий нижних конечностей
КТ-ангиография и стандартная ангиография
Безусловно, золотым стандартом диагностики атеросклероза аорты и артерий является ангиографическое исследование. В современных условиях при оценке состояния брюшной аорты и магистральных артерий нижних конечностей приоритет отдается компьютерной томографии с контрастированием. Однако, из-за распространенного характера атеросклероза, наличия поражений сразу нескольких артериальных бассейнов, проще и информативнее выполнить стандартную ангиографию и коронарографию (при наличии проявлений ИБС), когда в течении одного исследования можно изучить все интересующие области. Компьютерная томография в этом плане более трудоемка и затратна. МР-ангиография является методом выбора при обследовании пациентов, имеющих почечную дисфункцию и реакции на рентгенконтрастный препарат в анамнезе.
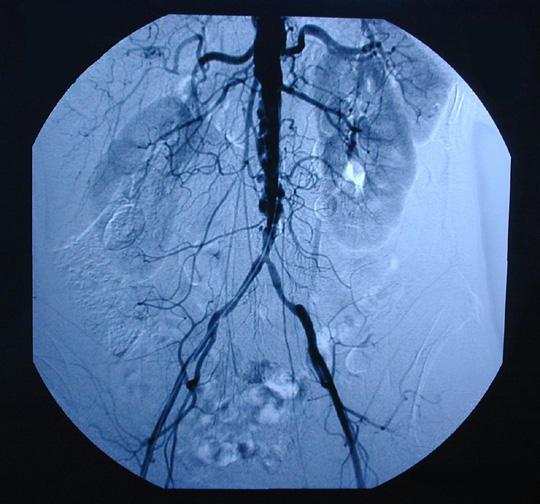
Рис.4 Ангиография при синдроме Лериша
Как происходит выбор оптимального варианта реконструктивной операции?
В хирургии аорты, также, как и в большинстве других хирургических специальностях, в последние несколько десятилетий были внедрены современные малоинвазивные технологии лечения. Прежде всего это касается использования хирургии малых доступов или лапароскопической техники аорто-бедренного шунтирования. Ввиду сложности выполнения операции лапароскопически, высокой частоты осложнений и конверсий (переходу к открытому типу вмешательства), прогнозируемых отдаленных результатов открытых операций сосудистые хирурги чаще отдают предпочтение традиционным вмешательствам. Однако, появление эндоваскулярных технологий лечения существенно видоизменило ранее существовавшие подходы к лечению.
Эндоваскулярная техника позволяет выполнить восстановление проходимости пораженного сосуда при помощи 1-2 проколов (сосудистых доступов).
Накопление и анализ результатов различных вариантов лечения и их сравнение позволил сосудистым хирургам, а именно экспертному сообществу (в виде TASC – трансатлантический межобщественный консенсус) разработать оптимальную анатомическую классификацию, в которой для определенного типа поражения аорты и подвздошных артерий подобран оптимальный тип операции – хирургический (открытый или через стандартные доступы) или эндоваскулярный. В этой классификации выделено 4 анатомических варианта поражения – А, В, С и D, где при анатомии А и В предпочтительно выполнение эндоваскулярного подхода, а при типах поражения С и D – показан какой-то из вариантов открытой операции – аорто-бедренное шунтирование/аорто-подвздошное шунтирование/подвздошно-бедренное шунтирование.
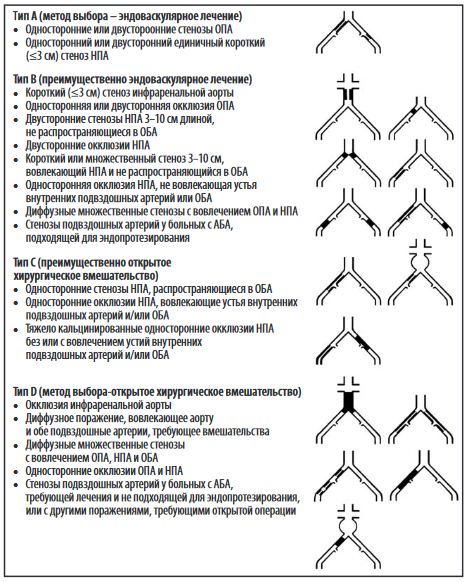
Рис.5 Типы поражения по TASC
Тем не менее, у каждого из вариантов лечения есть свои технические особенности, преимущества и недостатки, и целесообразнее подбирать пациента для конкретного пациента с учетом всех клинических особенностей его состояния и заболевания. Безусловно эндоваскулярное лечение артерий нижних конечностей предпочтительно для пациентов с тяжелой сопутствующей патологией, когда риск анестезиологического пособия перевешивает непосредственно хирургическое вмешательство открытым способом.
Как показано на анатомической схеме, стентирование артерий нижних конечностей является идеальным вариантом преимущественно для изолированных (локальных) поражений подвздошной артерии. При более протяженных поражениях стентирование не столь эффективно по сравнению с локальным поражением ввиду высокой частоты рестеноза или повторного сужения артерий с имплантированным стентом. В таких случаях целесообразнее выполнение шунтирующей операции. Конечно, протяженные поражения подвздошных артерий лечатся стентированием, однако отдаленная проходимость сосудов после таких вмешательств сравнительно ниже и требует обычно повторных операций. Эти особенности всегда учитываются сосудистым хирургом во время принятия решения о выборе варианта операции.
Как проводится подготовка пациента к операции аорто-бедренного шунтирования?
Накануне операции хирург общается с пациентом, подробно объясняя, как будет проходить операция. Если пациент принимает дезагрегантные препараты, то перед операцией рекомендуется их отменить за 7-10 дней, за исключением случаев, когда пациент жизненно нуждается в их постоянном приеме, например, ранее пациенту выполнено стентирование сосудов сердца. Это связано с тем, что дезагрегантные препараты сильно разжижают кровь и выполнение любой операции, в том числе и аорто-бедренного шунтирования, при их приеме сопряжено с высоким риском кровотечения и геморрагических осложнений. При необходимости производят их отмену и «переводят» пациента на прямые антикоагулянты (стандартный гепарин, низкофракционированные гепарины).
Также перед операцией производится подготовка кишечника с полным его опорожнением и очищением. Она производится по нескольким причинам. В первую очередь в течение 1-2 суток после операции пациент будет находится в вынужденном горизонтальном положении с отсутствием возможности подъема с постели, в том числе с целью гигиены. Во-вторых, перед операцией кишечник должен быть в спавшемся состоянии, поскольку раздутый или наполненный массами кишечник может мешать выполнению операции. В-третьих, наличие переполненного содержимым кишечника при осложненном течении послеоперационного периода может стать резервуаром для роста, размножения и перемещения бактерий внутри организма. Для очищения кишечника обычно используют очистительную клизму или специальные слабительные препараты (например, фортранс).
Еще одним обязательным условием подготовки к аорто-бедренному шунтированию, в прочем, как и к любой другой операции, выполняемой под наркозом, является отказ от приема пищи накануне операции. Обычно за день до операции пациенту рекомендуют прекратить прием пищи. Это связано с профилактикой таких состояний как аспирация или вздутие кишечника.
В день операции пациента попросят побрить область предполагаемых доступов на коже к аорте и сосудам. Обычно это область от уровня сосков и ниже с захватом всего живота, лобка, паховых и бедренных областей. Все имеющиеся трофические нарушения на коже обрабатываются антисептиками и изолируются.
Для устранения боязни и возбуждения перед операцией проводится премедикация с целью седации и психолого-фармакологической подготовки пациента к операции. Приблизительно за 30-60 минут до выполнения доступа выполняется введение антибиотика с целью антибиотикопрофилактики и подавления сапрофитной флоры (флоры, существующей в организме в естественных условиях).
Как технически выполняется операция АБШ?
После введения в наркоз тело пациента укрывают стерильным операционным бельем, обрабатывают кожу антисептиками в области предполагаемых доступов. Традиционно используется 2 типа доступов к аорте: лапаротомия и забрюшинный доступ. Первый проходит по срединной линии живота с рассечением апоневроза, расположенного между прямыми мышцами живота, второй – в левой мезогастральной области с пересечением косых мышц живота, редко с захватом прямой мышцы живота слева. Оба доступа редко достигают 20см длиной. После выделения из окружающих тканей создается доступ к части аорты, расположенной ниже почечных артерий и до уровня деления на подвздошные артерии.
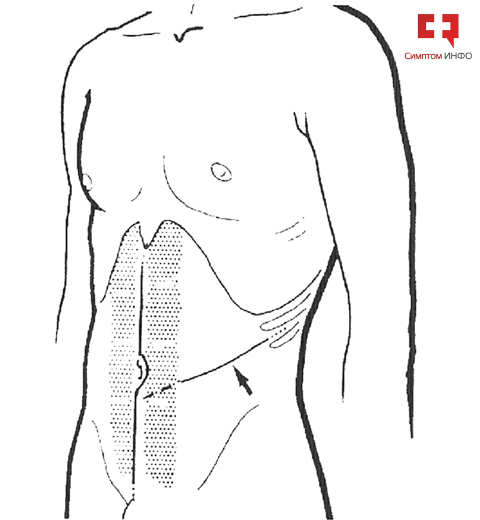
Рис.6 Доступы к брюшной аорте
Обычно проксимальный (верхний) анастамоз накладывают на уровне отхождения от аорты нижней брыжеечной артерии или выше. Если предполагается наложение шунта с бедренными сосудами, то их предварительно выделяют доступами на бедрах (длиной до 5-7 см). Перед пережатием аорты зажимами для профилактики внутрисосудистого свертывания крови системно (внутривенно) вводят прямой антикоагулянт гепарин в стандартной расчетной дозе 5000 ЕД (при избыточной массе тела вводят дополнительную расчетную дозу).
Аорту пережимают зажимами на 2х уровнях: под почечными артериями и в области бифуркации. Отверстие для наложения проксимального анастамоза аорто-бедренного шунтирования создают за счет продольной аортотомии (рассечения аорты) соизмеримо с диаметром имплантируемого синтетического протеза. Обычно протез подбирают в соответствии с диаметром аорты на этом уровне и диаметром бедренных артерий. При наличии в просвете аорты атеросклеротических (атероматозных) масс, их удаляют просвет аорты промывают до «чистой» воды, чем проводят профилактику материальной эмболизации (миграции атеросклеротических масс в ниже расположенные сосуды). При относительно свободном просвете аорты некоторые хирурги предпочитают пристеночное отжатие аорты зажимом Сатинского, что позволяет частично сохранить кровоток по аорте.
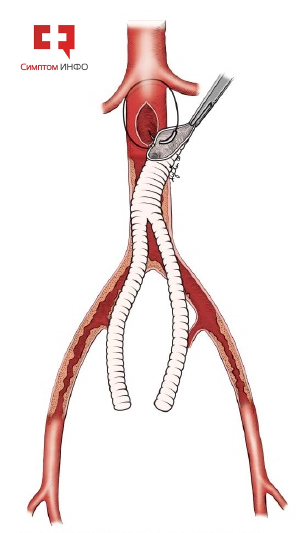
Рис.7 Наложение проксимального анастамоза АБШ
К сформированному в брюшной аорте окну подшивается синтетический бифуркационный или линейный (односторонний) протез. Для этого используется полипропиленовая нить толщиной 3-0 или 4-0 (при более тонких стенках аорты используется нить 5-0) и обвивной непрерывный сосудистый шов. После наложения проксимального анастамоза, он проверяется на герметичность снятием зажима, расположенного в области бифуркации. При необходимости накладываются дополнительные одиночные швы или швы на прокладках. После повторного пережатия аорты зона анастамоза и аорта через бранши протеза промываются водой для удаления атероматозных масс и микротромбов. Далее протез пережимается в области отхождения от него бранш или непосредственно в основании и осуществляется пуск кровотока по аорте.
Далее по забрюшинно сформированному каналу (в случае забрюшинного доступа) бранши протеза выводятся на бедра под паховой связкой в бедренном треугольнике. Пережимаются бедренные сосуды и продольно открывается их просвет с каждой стороны. В зависимости от исходного состояния и распространенности атеросклеротического поражения бедренных артерий предварительно может быть выделена только общая бедренная артерия или все бедренные сосуды (общая, глубокая и поверхностная бедренные артерии). Вид дистального (нижнего) анастамоза при аорто-бедренном шунтировании зависит от состояния этих артерий. Традиционно анастамоз накладывают с просветом общей бедренной артерии по типу конец в бок, используя полипропиленовые нити меньшего калибра - 5-0 или 6-0. В случаях поражения атеросклерозом глубокой бедренной артерии (ГБА) и поверхностной бедренной артерии (ПБА) выполняют их пластику без или с удалением атеросклеротической бляшки, суживающей просвет. Чаще сосудистые хирургии продляют артериотомическое отверстие на глубокую бедренную артерию, расширяя при этом просвет артерии в области устья и накладывают анастамоз. В некоторых ситуациях при невозможности наложения стандартного анастамоза предварительно выполняют пластику глубокой бедренной артерии (также носит название профундопластика) за счет заплаты или стенки ПБА (в случае ее протяженной окклюзии) и анастамозируют шунт с ГБА. Зону выполненной пластики проверяют на герметичность и заканчивают аорто-бедренное шунтирование пуском кровотока в артерии нижних конечностей.
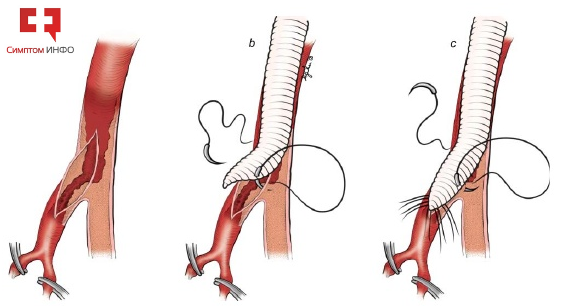
Рис.8 Наложение дистального анастамоза аорто-бедренного шунтирования
Раны в области доступов после тщательных гемостатических мероприятий послойно ушивают с оставлением «страховочных» дренажей, по которым осуществляется дренирование сукровицы (геморрагического раневого отделяемого) и контроль на предмет возможного послеоперационного кровотечения.
Какие осложнения могут возникнуть и как проводится их профилактика?
Для того, чтобы предотвратить развитие осложнений необходимо тщательное обследование при планировании операции. Перед операцией аорто-бедренного шунтирования анализируют кардиальный (сердечный) и респираторный (легочный) статус всех пациентов. Для этого в штате отделения сосудистой хирургии работает кардиолог и всем пациентам накануне поступления выполняют спирметрию (функциональный тест оценки жизненной емкости легких и проходимости дыхательных путей). Известно, что по крайней мере у 10-20% пациентов с атеросклерозом артерий нижних конечностей и синдромом Лериша имеются значимые поражения коронарных артерий и ишемическая болезнь сердца (ИБС) различной степени клинической выраженности, которые могут быть устранены до операции. Пациентам с высоким риском открытой операции могут быть предложены альтернативные варианты лечения и определена этапность лечения с первостепенным устранением коронарной патологии, например, выполнение 1 этапом лечения коронарного шунтирования или стентирования коронарных артерий.
Среди осложнений раннего послеоперационного периода можно выделить следующие:
Кровотечение из послеоперационных ран
Обычно этот вариант осложнений возникает при сильном разжижении крови антикоагулянтными или дезагрегантными (что встречается чаще) препаратами накануне операции, когда пациенты вынужденно принимают препараты, подавляющие агрегацию тромбоцитов и свертывание крови. Реже кровотечения связаны с непосредственно хирургической травмой (например, обширный доступ), анатомическими особенностями тканей в зоне доступа (например, сложный доступ из-за рубцового процесса) и самой аорты (например, выраженная дегенерация и истончение стенок аорты) и ряд других. Обычно все факторы риска подобных хирургических кровотечений удается устранить во время операции.
Реперфузионный синдром
Это состояние возникает в результате поступление в ишемизированную нижнюю конечность избыточного количества крови после реконструктивной операции. Обычно реперфузионный синдром характерен для пациентов с критической или острой ишемией нижних конечностей. В случае критической хронической ишемии обычно развивается отек тканей, преимущественно подкожной клетчатки, из-за несоответствия притока и оттока крови в ноге, а также сформировавших особенностей периферического кровообращения. Визуально это выглядит как периферических отек тканей в области стопы и голеностопного сустава.
При острой ишемии нижних конечностей реперфузионный синдром протекает более драматично и сопровождается прогрессирующей интоксикацией организма продуктами некроза мышечных тканей нижних конечностей (контрактурные, гангренозные изменения и т.д.). Попадая в системный венозный кровоток эти продукты могут вызывать дисфункцию ряда жизненно-важных органов, преимущественно почек и печени.
Предотвратить развитие реперфузионного синдрома можно только с помощью подготовки периферического сосудистого русла к новым условиям циркуляции крови (например, провести инфузионную реологическую и вазоактивную терапию) или, в случае острой ишемии конечности, предпринять мероприятия по раннему выявлению и максимально быстрому устранению закупорки артериального русла, чем сократить сроки ишемии.
Почечная недостаточность
Почечная недостаточность это, как правило, результат выраженного реперфузионного синдрома, когда продукты разложения белка и тканей (наиболее опасным из которых является миоглобин) вследствие ишемии тканей попадают в почки. Миоглобин, имея достаточно крупный молекулярный вес и размеры, закупоривает систему канальцев и почечные клубочки, нарушая процесс фильтрации мочи и экскреторную функцию почек. Единственным способом коррекции является профилактика реперфузионного синдрома и заместительная почечная терапия (гемодиализ, плазмоферез) до восстановления почечной функции.
Нагноение послеоперационных ран
В эпоху антибиотиков это осложнение встречается крайне редко, однако может повышаться при ряде предрасполагающих факторов, например, таких как ожирение, иммунодефицит, острая или критическая ишемия нижних конечностей, широкий хирургический доступ, рубцовый процесс или повторный доступ, ранее проводимая лучевая терапия паховой области, наличие трофических нарушений на ноге или инфицированных ран и т.д. Профилактика заключается в проведении ранней антибиотикопрофилактики, соблюдении правил асептики-антисептики, регулярных перевязок и т.д.
Лимфоцеле и лимфоррея
Данные осложнения встречаются крайне редко, хотя их риск существенно повышается при реперфузионном синдроме и критической ишемии нижних конечностей, повторном хирургическом доступе, после лучевой терапии и т.д. Развитие лимфатических осложнений связано с перестройкой лимфатического русла вследствие вышеуказанных состояний и повышением вероятности повреждения мелких лимфатических коллекторов. Определенную роль в развитии лимфорреи и лимфоцеле играет поражение паховых лимфатических узлов, в которых возникает нарушение барьерной и дренирующей функции, что особенно характерно для пациентов с трофическими нарушениями и наличием инфицированных ран в области стопы или голени. В определенной степени развитию лимфатических осложнений способствует проводимая антикоагулянтная и дезагрегантная терапия, повышающие текучесть лимфы.
Лечение этих осложнений преимущественно консервативное. Основной задачей является профилактика инфицирования и восстановление лимфодренирующей функции. Отграниченные лимфатические полости (лимфоцеле) не рекомендуется пунктировать, поскольку это способствует транслокации (заносу) бактерий в сформированную полость и инфицированию, нередко даже к развитию протезной инфекции. Истечение лимфы (лимфоррея) обычно проходит самостоятельно после купирования реперфузионного синдрома, и лишь в редких случаях может потребовать повторного вмешательства и хирургического ушивания источника лимфорреи.
Тромбоз синтетического шунта
Крайне редко возникающее состояние, связанное преимущественно из-за проблем с проходимостью сосудистого русла ниже бедренных артерий, когда сосудистое русло не справляется с притоком крови и происходит стаз крови с тромбообразованием. Еще реже причиной могут служить миграция фрагментов атеросклеротических бляшек и микротромбов по аорто-бедренному шунту в так называемое дистальное сосудистое русло. Чаще это осложнение обусловлено нарушениями режима антиагрегантной и антикоагулянтной терапии, техническая причина подобных тромбозов явление практически казуистическое и не характерное для аорто-бедренного шунтирования. Обычно тромбоз синтетического шунта требует выполнения тромбэктомии и повторной реконструктивной операции, причем чем раньше будет выполнена операция, тем лучше результаты лечения.
Дистальная тромбоэмболия в артерии нижних конечностей
Как было сказано ранее, дистальная эмболия в артерии является одним из серьезных и неблагоприятных осложнений операции аорто-бедренного шунтирования. Часто она является пусковым моментом для формирования таких осложнений как тромбоз реконструкции и прогрессирование ишемии нижних конечностей. Иногда оказывается незамеченной в раннем послеоперационном периоде из хороших компенсаторных возможностей периферического сосудистого русла. При наличии клинических проявлений возникшее осложнение в большинстве случаев нуждается в своевременной хирургической коррекции, чаще для этого используется тромбэмболэктомия. В ситуациях, когда происходит эмболизация мелкими фрагментами бляшек или микротромбами мелких по диаметру артерий, например, дистальных отделов тибиальных артерий, артерий стопы и пальцевых артерий, и нет возможности хирургического восстановления проходимости артерий, проводят вазоактивную и реологическую терапию, направленную на компенсацию и раскрытие коллатералей. В основе профилактики данного осложнения лежит строгое соблюдение протокола операции и ее этапов, а также меры хирургической профилактики.
Тромбоз глубоких вен нижних конечностей
Тромбоз глубоких вен крайне редко возникает в послеоперационном периоде, поскольку в большинстве случаев пациенты получают антикоагулянтную терапию. Однако, вероятность развития этого осложнения повышается у пациентов с реперфузионным синдромом, трофическими ранами, критической ишемией нижних конечностей, и связаны с основном с нарушением баланса свертывающей-противосвертывающей систем. Пациентам указанных групп в раннем послеоперационном периоде показаны динамический ультразвуковой контроль как артериальной, так и венозной системы, при наличии показаний - дозированная эластическая компрессия нижних конечностей и ранняя активизация.
Острые кардиальные и неврологические расстройства
Пожалуй, это самые ведущие причины тяжелого осложненного течения послеоперационного периода после аорто-бедренного шунтирования. Развитие инфаркта миокарда, нарушений ритма сердца и инсульта могут свести на нет любой хороший результат лечения, поскольку сопровождаются высокой летальностью. Единственным способом профилактики этих осложнений является ранний скрининг и выявление их предвестников. Поскольку атеросклероз - это системное заболевание, при выявлении атеросклероза сосудов нижних конечностей необходимо обязательно на дооперационном этапе обследовать состояние артерий сердца, шеи и головного мозга. Для этого используются узи сосудов шеи и головного мозга, коронарография, холтеровское мониторирование ЭКГ для выявления скрытых аритмий.
Как проходит послеоперационный период после таких операций?
После операции аорто-бедренного шунтирования пациента обычно переводят в отделение интенсивной терапии, где он находится под наблюдением (мониторирование артериального давления, ЭКГ, баланса жидкостей, дренажей и т.д.). В реанимации пациенту назначают антикоагулянтные препараты, антибиотики, поддерживающие сердечную деятельность (кардиотонические) препараты, проводят обезболивание и инфузионную терапию. После восстановления сознания и тонуса удаляют дыхательную (интубационную) трубку, через которую поддерживалось дыхание на период операции (так называемая искусственная вентиляция легких – ИВЛ).
На следующие сутки пациента переводят в отделение для дальнейшего долечивания и реабилитации, где назначенная терапия продолжается. Пациента на 2-3 сутки после операции активизируют, сажая в постели. Для профилактики растяжения тканей в области доступа на животе и грыжеобразования активизацию производят с обязательным использованием абдоминального бандажа. Практически сразу в послеоперационном периоде пациенту назначают дезагрегантные препараты и бета-блокаторы, которые доказано улучшают результаты лечения и сокращают частоту внезапных сердечно-сосудистых осложнений, таких как инфаркт миокарда, инсульт и т.д. Кормление пациента начинают с 3-4 суток послеоперационного периода. Средний период пребывания в стационарных условиях после аорто-бедренного шунтирования составляет 6-7 дней, редко до 10 суток. Ежедневно или через день проводятся перевязки послеоперационных ран. В дальнейшем пациента выписывают с рекомендациями амбулаторного наблюдения у хирурга по месту жительства.
Какими результатами характеризуется аорто-бедренное шунтирование?
Аортобедренное шунтирование одна из наиболее отработанных и эффективных операций в сосудистой хирургии. В руках опытных хирургов летальность после аорто-бедренного бифуркационного шунтирования (АББШ) составляет не более десятых долей процента, увеличиваясь до 2-5% при наличии некоррегированных факторов риска сосудистых осложнений. В больницах, где операции проводятся реже, чем, например, в крупных федеральных центрах, смертность после таких операций намного выше. Безусловно, результаты по выживаемости ухудшаются при тяжелых реконструктивных операциях, то есть чем сложнее операция, тем выше вероятность неблагоприятного исхода. Как уже было сказано ранее, наиболее частыми причинами смерти после операции являются периоперационный инфаркт миокарда и инсульт. Другими причинами летального исхода являются почечная и дыхательная недостаточность.
Мета-анализ многочисленных научных исследований показал, что отдаленная проходимость шунтов после аорто-бедренного бифуркационного шунтирования достигает 91% при наблюдении до 5 лет и 80% при наблюдении в течение 10 лет. Показатели проходимости сравнительно ниже, при условиях, когда шунтирующая операция проводится у пациентов с ишемической болью покоя (критическая ишемия нижних конечностей), изъязвленными пальцами или сопутствующим поражением дистального сосудистого русла.
Какова средняя цена на операцию АБШ в Москве и где ее можно выполнить бесплатно?
Несмотря на то, что операция аортобедренного шунтирования является одной из самых распространенных в сосудистой хирургии, выполняется она не во всех сосудистых отделениях и центрах сердечно-сосудистой хирургии г.Москва и регионов. Это технически непростая операция, требующая высокотехнологичного обеспечения для выполнения и получения хороших результатов, а самое главное достаточного опыта у сосудистого хирурга. Безусловно, количество выполняемых шунтирующих операций ежегодно больше в крупных федеральных центрах, и соответственно там лучше оснащение и результаты лечения. В большинстве из них, аортобедренное шунтирование выполняется бесплатно благодаря финансовому обеспечению из средств обязательного медицинского страхования (ОМС). Ранее для обеспечения таких операций использовались средства фонда по оказанию высокотехнологичной медицинской помощи (ВМП). С 2016 года операции аортобедренного шунтирования (АБШ) выполняются по ОМС, то есть бесплатно для пациента по страховому медицинскому полису.
В Москве появилось достаточно большое количество центров, в которых эту операцию можно выполнить по индивидуальной оплате. При анализе сайтов ряда медицинских учреждений, цена на аортобедренное шунтирование в Москве в коммерческих центрах существенно варьирует от 45 до 160 тысяч рублей, в среднем составляя не менее 120 тысяч рублей. В подавляющем большинстве случаев цена на такие операции формируется с учетом целого ряда факторов: арендная плата медучреждения, расположение клиники, уровень сервисного обслуживания, популярность, «раскрученность», используемый при операциях расходный материал и т.д.
В любом случае перед принятием решения о том, куда обращаться за помощью, пациенту желательно ознакомиться с информационными материалами каждой клиники (большинство предоставляет данные в открытом доступе в сети интернет) и сопоставить их с рекомендациями друзей, знакомых и коллег.