Что такое ишемическая болезнь сердца?
Какие причины приводят к возникновению ишемической болезни сердца?
Какие симптомы встречаются при ишемической болезни сердца?
Как проводится диагностика поражений коронарных артерий при ишемической болезни сердца?
Как проводится лечение ишемической болезни сердца?
Что такое ишемическая болезнь сердца?
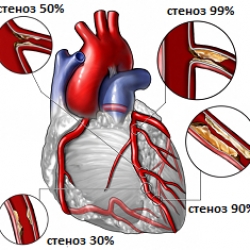
Коронарная (ее также называют ишемической) болезнь сердца возникает тогда, когда, в артериях кровоснабжающих сердце образуются жировые отложения, носящие название бляшек и имеющие тенденции к внутрипросветному росту. Коронарные артерии как бы окутывают сердце, выполняя функцию кровеобеспечения и доставки кислорода к миокарду. Когда бляшка увеличивается в размерах и растет в просвет сосуда, то это приводит к его сужению и уменьшению общего количества крови, поступающей к миокарду. Это может привести к появлению довольно серьезных состояний, включая инфаркт миокарда.
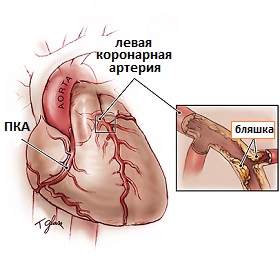
Рис.1 Атеросклеротическая бляшка в просвете коронарной артерии
Ишемическая болезнь сердца (ИБС) - самая распространенная патология среди всех болезней сердца. В Соединенных Штатах ее называют "киллер номер один" для мужского и женского населения страны.
Когда пациент впервые узнает о том, что болен коронарной болезнью, это ввергает пациента в шок. К сожалению, большая часть больных узнает об этом только при появлении первого приступа или даже инфаркта миокарда. И так, если впервые столкнулись с приступом болей в области сердца, Вы обязательно должны обратиться к кардиологу, который порекомендует лечение, способное замедлить прогрессирование ишемической болезни сердца и уменьшит риск развития связанных с этим состояний.
Какие причины приводят к возникновению ишемической болезни сердца?
Ишемическая болезнь сердца связана с уплотнением стенки артерии и развитием в ней атеросклероза. Атеросклероз проявляет себя при прогрессировании бляшек в просвете артерии. (Следует напомнить, что артерии - кровеносные сосуды, несущие обогащенную кислородом кровь ко всем отделам организма.) Атеросклероз способен привести к поражению сосудов любого артериального бассейна (русла). Когда это происходит в артериях, кровоснабжающих миокард, данное состояние называют коронарной болезнью сердца.
Бляшка в своем составе содержит холестерин, кристаллы кальция и другие составные вещества крови. Чтобы понять, почему атеросклеротическая бляшка является большой проблемой, достаточно сравнить здоровую артерию с артерией, пораженной атеросклерозом:
- Здоровая артерия похожа на резиновую трубочку. Она гладкая и упругая, и кровоток по ней беспрепятственный и свободный. В ситуации, когда возрастает нагрузка на сердце, например при физическом упражнении, здоровая артерия может расширяться, тем самым, приспосабливаясь к увеличенному кровотоку к тканям организма.
- Атеросклеротически измененная артерия больше похожа на забитую трубку. Атеросклеротическая бляшка суживает просвет артерии и делает ее жесткой и неподатливой. Это ограничивает поток крови к тканям. При увеличении сократительной активности сердца, эти жесткие артерии не в состоянии расшириться и пропустить достаточное количество крови, что уменьшает кровоснабжение миокарда и вызывает его кислородное голодание.
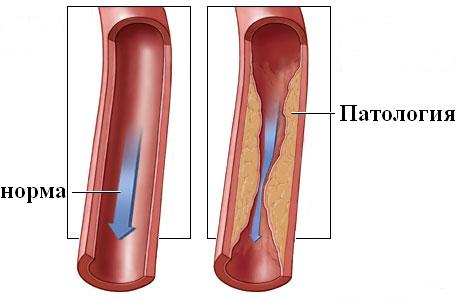
Рис.2 Здоровая и пораженная атеросклерозом артерия
Когда атеросклеротическая бляшка увеличивается, то из-за сужения в коронарных артериях, сердце не получает адекватный объем крови для нормальной деятельности. Поскольку сердце находиться в данном состоянии довольно долго, это приводит к ослаблению или повреждению миокарда. Если происходит разрыв бляшки, организм старается ограничить распространение ее содержимого по кровотоку, формируя кровяной сгусток (тромб). Тромб может заблокировать поступление крови к сердцу и вызвать инфаркт миокарда.
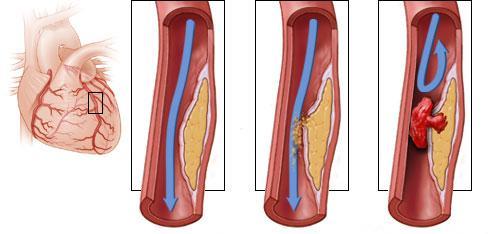
Рис.3 Прогрессирование атеросклероза с распадом и тромбозом артерии
Ишемическая болезнь сердца - причины и патогенез (видео-анимация)
Какие симптомы встречаются при ишемической болезни сердца?
Обычно у пациентов с коронарной болезнью не возникает никаких признаков заболевания вплоть до достижения ими возраста в 50 лет. В последующем, эти признаки могут возникать время от времени, обычно в ситуациях, когда сердцу приходиться работать более интенсивно и оно нуждается в большем количестве кислорода, например при физической нагрузке или стрессовой ситуации. Первыми типичными симптомами обычно являются:
- Боль в грудной клетке, чаще в области сердца, называемая стенокардией.
- Одышка.
- Инфаркт миокарда. К сожалению, слишком часто, сердечный приступ и следующий за ним инфаркт миокарда является первым признаком ишемической болезни сердца.
Рис.4 Боли в сердце с иррадиацией в левую руку
Иногда у пациентов вообще отсутствуют какие-либо проявления. В редких случаях, у больного может возникнуть инфаркт миокарда без клинических проявлений.
Как проводится диагностика поражений коронарных артерий при ишемической болезни сердца?
Чтобы диагностировать ишемическую болезнь сердца, врач начинает беседу с пациентом, с выяснения общего состояния здоровья и факторов риска, проводя в последующем физикальное обследование. Факторы риска представляют собой факторы, увеличивающие возможность развития коронарной болезни сердца.
Вот те из наиболее вероятных факторов риска:
- возраст пациента более 65 лет;
- курение;
- высокий уровень холестерина;
- высокое кровяное (артериальное) давление;
- сахарный диабет;
- наличие кардиальной патологии в анамнезе или семейный характер заболевания.
Соответственно, чем больше факторов риска имеет пациент, тем больше вероятность развития ишемической болезни.
Если у врача возникает подозрение на наличие у пациента коронарной болезни сердца, он рекомендует дообследование, куда входят следующие методы исследования:
- Электрокардиограмма.
- Рентген грудной клетки.
- Анализы крови.
- Электрокардиограмма с нагрузкой, называемая "стресс-тестом". Это исследование оценивает работу сердца во время выполнения пошаговой нагрузки.
- Одним из самых точных методов оценки адекватности кровоснабжения миокарда на данный момент является коронарная ангиограмма. Более того, она из диагностической манипуляции может превратиться в лечебную - проведение ангиопластики. Или же очертить показания в необходимости операции аортокоронарного (обходного) шунтирования.
Как проводится лечение ишемической болезни сердца?
Основная ударная сила при проведении лечения данной категории пациентов направлена на управление (лечение) клинических проявлений и снижение (или полное исключение) факторов риска развития кардиального приступа и инфаркта миокарда. На данном этапе развития медицины, к сожалению, невозможно контролировать такой фактор риска, как наследственная предрасположенность. Остальные факторы риска поддаются коррекции лекарственными препаратами, например высокие артериальное давление и уровень холестерина. Изменение образа жизни также способствует снижению этих рисков. При необходимости выполняется коронарная баллонная ангиопластика.
Изменения образа жизни - первый шаг к началу борьбы с коронарной болезнью сердца. Эти изменения способны остановить или полностью изменить течение заболевания. Среди них можно выделить следующие:
- Первое и самое главное - бросить курить. Если это пациенту удается, то достоверно доказано, что это снижает вероятность развития инфаркта миокарда и летального исхода сразу в несколько раз.
- Необходимость соблюдения специальной диеты, которая включает прием большого количества рыбы, фруктов, овощей, бобов, злаков и оливкового масла, основной принцип которой состоит в ограничении продуктов, содержащих животные жиры. Ее иногда также называют средиземноморской диетой. Как правило, к решению этой задачи подключают диетолога.
- Необходимо выполнять регулярные физические упражнения практически ежедневно, что позволит постепенно увеличить резервные возможности сердца. Для подбора наиболее адекватной, приемлемой для пациента нагрузки, необходимо посоветоваться с врачом-кардиологом. Чаще всего данным упражнением бывает тренировочная ходьба, как метод наиболее доступный для любого больного.
- Также рекомендуется избегать стрессовых ситуаций, поскольку стресс иногда по воздействию на сердечную мышцу, сопоставим с серьезной физической нагрузкой.
При изменении старых привычек пациент может столкнуться с определенными моральными сложностями, это не легко, но именно смена образа жизни позволит сделать ее более продолжительной и здоровой. Эту перестройку можно осуществлять постепенно, например, для начала можно съедать 4-5 фруктов или овощей в день или вместо десерта прогуляться на свежем воздухе. Затем последовательно замещать "плохие" привычки "здоровыми".
Прием препаратов необходим в дополнение к изменению образа жизни. Из лекарств, которые наиболее часто рекомендуются при ишемической болезни сердца, выделяют следующие:
- Статины, позволяющие снизить уровень холестерина.
- Бета-блокаторы или ингибиторы АПФ, для снижения сопутствующей артериальной гипертензии и нарушений ритма.
- Аспирин или подобные ему препараты (клопидогрель), чтобы уменьшить риск тромбообразования.
- Нитраты, для снижения (купирования) приступов загрудинных болей.
Процедуры, которые выполняются для возобновления кровоснабжения миокарда при данной патологии.
Коронарная ангиопластика - наиболее распространенный способ лечения данной патологии, поскольку является малоинвазивной альтернативой открытой хирургии. В ходе ангиопластики в просвет измененной артерии вводиться тонкий катетер со специальным баллончиком, находящемся в спущенном состоянии. Затем его раздувают, это приводит к расширению артерии и восстановлению кровотока по ней. Как дополнение, данную процедуру заканчивают оставлением в просвете коронарной артерии специальной сетчатой металлической трубочки, которая носит название стента, позволяющей поддерживать постоянный диаметр артерии. См. рисунок ангиопластики со стентированием. Кроме того, поскольку медицина не стоит на месте, появились новые стенты - стенты с лекарственным покрытием. При установке этих стентов, последние находясь в просвете артерии, постепенно выделяют лекарственный препарат (например, сиролин), предотвращающий тромбообразование и рост новой ткани. Это также позволяет сохранять артерию открытой, но уже более длительное время по сравнению с обычными стентами.
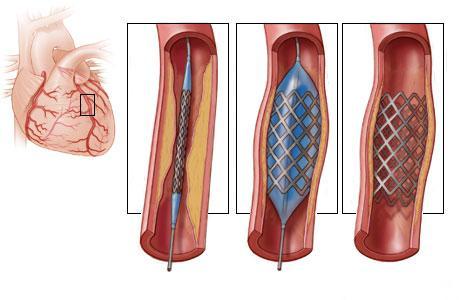
Рис.5 Стентирование коронарных артерий
Операция коронарного шунтирования может использоваться в ситуациях, когда атеросклеротические изменения и связанный с этим блок сосудов, располагаются более чем в одной артерии, то есть при множественном поражении. Для этого используются здоровые сосуды (аутоартерии или аутовены), позволяющие при их соединении с коронарными артериями, обойти место сужения или блока артерий. Коронарное шунтирование обычно выполняется открытым доступом через грудную клетку.
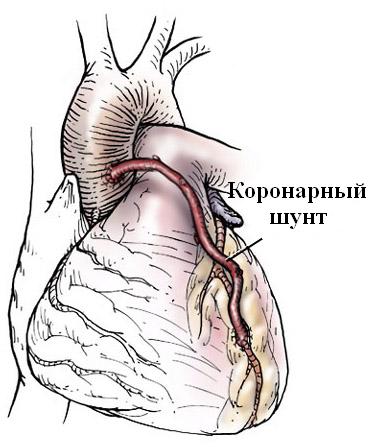
Рис.6 Аортокоронарное шунтирование
Важно поддерживать с доктором постоянную связь для выполнения правильных предписаний. Это позволяет врачу контролировать проводимое лечение и регулировать его при необходимости. Препараты необходимо принимать постоянно и строго в соответствии с рекомендациями врача. Не рекомендуется отменять или изменять прием лекарств без получения согласия от кардиолога. Важно чтобы нитроглицерин был постоянно с собой, что может потребоваться для купирования болей в области сердца. Обязательно сообщите вашему кардиологу при появлении болей за грудиной, несмотря на то что, они затем быстро исчезли. Заручитесь поддержкой родственников или сослуживцев, при смене образа жизни и диеты, а также при отказе от курения. Это приведет к Вашей скорейшей адаптации.