Что такое аппендикс (червеобразный отросток)?
Что такое аппендицит и каковы причины его развития?
Какие осложнения аппендицита бывают?
Какими симптомами характеризуется аппендицит?
Как проводится диагностика аппендицита?
Почему могут возникнуть трудности при диагностике аппендицита?
Какие состояния имеют схожую с аппендицитом симптоматику?
Как аппендицит лечится?
Как выполняется аппендэктомия?
Какие осложнения могут возникнуть после аппендэктомии?
Каковы долгосрочные результаты лечения аппендицита?
Что такое аппендикс (червеобразный отросток)?
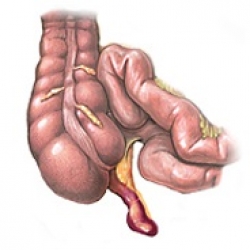
Аппендикс представляет собой слепозаканчивающуюся узкую трубочку (отросток), длиной в несколько сантиметров, отходящую от основания слепой кишки (начальная часть толстого кишечника) и внешне очень напоминающую червя (отсюда происходит его анатомическое название - червеобразный отросток).
Выстилающая изнутри аппендикс слизистая оболочка выделяет незначительное количество слизи, которая поступает по просвету червеобразного отростка в слепую кишку. Стенка аппендикса содержит большое количество лимфатической ткани, являющейся частью иммунной системы и обеспечивающей выработку антител.
Также как и любая стенка кишечника, стенка червеобразного отростка содержит мышечный слой, однако этот слой развит плохо и практически не перистальтирует.
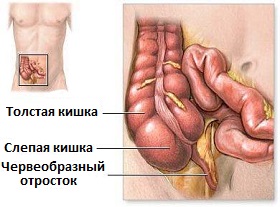
Рис.1 Аппендикс или червеобразный отросток
Что такое аппендицит и каковы причины его развития?
Термин "аппендицит" предполагает наличие воспаления червеобразного отростка. Считается, что аппендицит возникает при закупорке отверстия, соединяющего просвет аппендикса с просветом слепой кишки. Эту закупорку связывают с загустением отделяемой слизи или с поступлением в просвет червеобразного отростка каловых масс из слепой кишки. Слизь или каловые массы, находясь в просвете аппендикса уплотняются, и приобретают камневидную консистенцию. Эти массы носят название фекалитов. Именно они приводят к закупорке отверстия соединяющего аппендикс с толстым кишечником. Некоторые исследователи считают, что развитие воспаления в лимфатической (лимфоидной) ткани может привести к отеку тканей аппендикса в области основания (место перехода в слепую кишку) и блокировать его. После возникновения блокировки, в просвете "выключенного" червеобразного отростка происходит рост и размножение кишечных бактерий, которые при достижении определенного количественного уровня, начинают внедряться в стенку отростка. В ответ на это повреждение развивается воспалительная реакция. Если воспаление и инфекция распространяется на всю толщину стенки аппендикса, то это может привести к разрыву червеобразного отростка и распространению инфекции в животе (брюшной полости). Это состояние носит название перитонита. Если распространение инфекции ограничивается в пределах небольшой анатомической области (например, в правых нижних отделах живота), то формируется так называемый периаппендикуряный абсцесс.
Иногда, организм самостоятельно справляется с воспалением в червеобразном отростке без хирургического лечения. Однако встречается это очень редко. Признаки воспаления и боль проходят, особенно это часто встречается у пожилых пациентов и пациентов, принимающих антибиотики. В таком случае формируется периаппендикулярный инфильтрат, характеризующийся наличием объемного образования в правых нижних отделах живота. У пациентов старческого и преклонного возраста часто приходится проводить дифференциальную диагностику данного состояния с раком слепой кишки.
Какие осложнения аппендицита бывают?
Самое частое осложнение аппендицита - перфорация. Перфорация может привести к формированию периаппендикулярного абсцесса (скопление инфицированного гноя) или развитию распространенного перитонита (инфекция брюшной полости и полости малого таза). Ведущей причиной перфорации, как правило, является задержка с установлением точного диагноза и проведением хирургического лечения. Так, например, известно, что риск развития перфорации аппендикса через 36 часов после появления первых признаков заболевания составляет приблизительно 15 %. Поэтому, как только хирург установил диагноз острого аппендицита, необходимо немедленно выполнить аппендэктомию.
Самым грозным осложнением аппендицита, которого стоит больше всего бояться, является сепсис, состояние, при котором бактерии поступают в кровеносное русло и с током крови попадают в разные органы и ткани, вызывая их поражение. Развитие этого состояния сопровождается высокими цифрами летальности, к счастью при аппендиците возникает оно очень редко, но, тем не менее, забывать об этом нельзя.
Какими симптомами характеризуется аппендицит?
Ведущим признаком аппендицита является абдоминальная боль или боль в животе. Сначала боль носит нечеткий, диффузный характер, т.е. не локализуется (находится) в одной конкретной точке живота (обычно наличие такой нелокализованной боли характерно для патологии тонкой кишки или толстого кишечника, включая аппендикс). При расспросе пациента, он не в состоянии четко указать на какое-то конкретное место в животе и, как правило, показывает на место болевых ощущений круговыми движениями руки в области пупка. Вторым, наиболее рано возникающим признаком аппендицита, является потеря аппетита, иногда даже прогрессирующего до развития таких диспепсических явлений, как тошнота и рвота. Эти симптомы могут возникнуть и позднее при развитии явлений кишечной непроходимости.
По мере распространения воспалительных явлений в самом червеобразном отростке, они могут перейти на его внешнюю оболочку, представляющую собой тонкую мембрану, иначе называемую брюшиной. Как только воспаление переходит на брюшину, боли приобретают четкий, локализованный в определенной области живота характер. Типичным месторасположением боли является точка, находящаяся посередине линии, проведенной между правой верхней остью подвздошной кости и лобком. Эта точка в честь доктора Чарльза МакБурнея, впервые описавщего данную локализацию болей при аппендиците, носит его имя, а именно имя точки МакБурнея. Если происходит перфорация (возникновение патологического отверстия, сообщения с брюшной полостью) или разрыв аппендикса и распространение инфекционного процесса за пределы правой подвздошной области по всему животу, то боль становиться разлитой и локализуется сразу в нескольких областях живота. Это состояние уже носит название перитонита.
Как проводится диагностика аппендицита?
Диагностика аппендицита, как правило, начинается со сбора врачом-хирургом полного анамнеза (истории) заболевания и физикального обследования. У пациентов довольно часто определяется повышение температуры тела, а в месте расположения червеобразного отростка при пальпации (исследовании пальцами) определяется усиление болей. Когда происходит распространение воспаления по брюшине или появление в области расположения отростка воспалительной жидкости, появляются признаки так называемого раздражения брюшины. Наиболее простым способом выявления признаком раздражения брюшины является резкое отпускание руки после надавливания в области расположения аппендикса, в результате чего возникает усиление болей в этой области, за счет вызванного таким способом соприкосновения воспаленных листков брюшины. Этот симптом носит название симптома Щеткина - Блюмберга.
Клинический анализ крови на наличие лейкоцитоза (увеличение лейкоцитов в крови)
Увеличение лейкоцитов (белых клеток крови) или лейкоцитоз в крови характерен для развития какого-либо патологического инфекционного процесса в организме. На начальных стадиях развития аппендицита, когда инфекция носит локальный характер, лейкоцитоза может и не быть. При распространении воспалительного процесса в крови может появиться умеренный лейкоцитоз. Однако аппендицит не единственное состояние, которое характеризуется увеличением уровня лейкоцитов в крови. Это состояние характерно для любого инфекционно-воспалительного процесса независимо от его локализации.
Клинический анализ мочи
Клинический анализ мочи - микроскопическое исследование мочи, которое позволяет выявить наличие эритроцитов (красных клеток крови) и лейкоцитов, а также бактерий образце мочи. Этот анализ может быть ненормальным при наличии явлений воспаления или камней (конкрементов) в мочевыводящих путях, например в почках или мочевом пузыре. При расположении аппендицита в непосредственной близости с мочеточником или мочевым пузырем в анализе мочи могут быть выявлены признаки отклонения от нормы. Его проведение также позволяет отдифференцировать (отличить) патологию мочевыводящих путей от аппендицита.
Рентген органов брюшной полости
Проведение рентгенологического исследования органов брюшной полости в редких случаях позволяет определить наличие так называемых фекалитов, которые могут являться причиной аппендицита. Особенно их выявление характерно для детей. Основной же функцией рентгенологического исследования является проведение дифференциальной диагностики при другой патологии живота, имеющей схожую симптоматику.
Ультразвуковое исследование органов брюшной полости - абсолютно безболезненная и достаточно информативная процедура, которая позволяет с помощью ультразвуковых волн воссоздать картину органов брюшной полости и выявить их изменения при патологии. Однако УЗИ брюшной полости позволяет выявить признаки воспаления аппендикса или образования периаппендикулярного абсцесса лишь в 50 % случаев. В остальных случаях врачам приходится полагаться на клиническую картину и результаты других методов дообследования. Важной положительной чертой ультразвука является возможность с его помощью провести диагностику другой патологии органов брюшной полости и малого таза, например, исключить патологию яичников, маточных труб и матки, которая иногда имеет схожую с аппендицитом клинику.
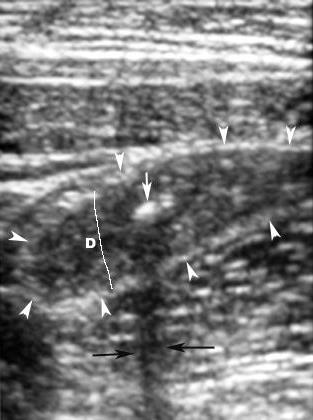
Рис.2 Ультразвуковая картина аппендицита с каловым камнем в просвете червеобразного отростка
Рентгенконтрастное исследование толстого кишечника с использованием бария
Рентгенологическое исследование толстого кишечника с барием - рентгенологическое исследование, в ходе которого раствор бария вводится в толстый кишечник через задний проход (анус) с помощью клизмы, что позволяет воссоздать картину внутреннего строения и функционирования тостой кишки. В диагностике аппендицита этот метод имеет второстепенное строение, и в настоящее время используется редко, но позволяет отдифференцировать другую патологию со стороны кишечника, например болезнь Крона.
Компьютерная томография (КТ)
В настоящее время в диагностике различных патологических состояний у пациентов, за исключением беременных, все чаще используется компьютерная томография (КТ) или КТ-сканирование предполагаемого в процессе дообследования места патологии. Так при аппендиците она позволяет диагностировать воспалительные изменения червеобразного отростка и периаппендикулярных тканей (например, абсцесс отростка) и исключить остальную патологию в области живота, подобную аппендициту.
Лапароскопия или лапароскопическое исследование органов брюшной полости
Лапароскопия - хирургическая процедура, в процессе которой в брюшную полость через небольшой разрез на передней брюшной стенке вставляется маленькая оптическая трубочка, подсоединенная к микровидеокамере, с помощью которой формируется объемное видеоизображение строения органов, находящихся в животе (брюшной полости). Также лапароскопия отображает внешний вид самого червееобразного отростка и органов малого таза. Помимо визуальной оценки состояния органов брюшной полости и выявления аппендицита, с помощью лапароскопии можно перейти к выполнению лапароскопической хирургической операции удаления аппендикса. Эта операция носит название лапароскопической аппендэктомии. Основным недостатком лапароскопии, по сравнению с ультразвуком и компьютерной томографией, является необходимость использования общей анестезии.
В настоящее время нет ни одного метода исследования, с помощью которого можно со 100% уверенностью диагностировать острый аппендицит. Поэтому при подозрении на аппендицит предпочтение отдается полному инструментальному дообследованию и, при сохранении симптоматики, экстренному хирургическому лечению.
Почему могут возникнуть трудности при диагностике аппендицита?
Так почему же могут возникнуть сложности в диагностике аппендицита? Основной проблемой является то, что червеобразный отросток довольно подвижное образование и может смещаться в брюшной полости. Наиболее частым место расположением аппендикса является правые нижние отделы живота. Быть подвижным аппендиксу позволяет наличие брыжейки. Она представляет собой дубликатуру серозной оболочки (брюшины) органов брюшной полости. Чем длиннее брыжейка, тем подвижнее червеобразный отросток. Анатомическая комбинация длинной брыжейки и длинного аппендикса, позволяет последнему "опускаться" в малый таз, и при воспалении симулировать признаки воспалительных заболеваний женской репродуктивной системы, или же располагаться за восходящим отделом толстого кишечника, иногда при воспалении клинически напоминая правостороннюю почечную колику. Такое расположение носит название ретроцекального, т.е. за слепой кишкой (при наличии брыжейки) или же ретроперитонеального, т.е. забрюшинного (при отсутствии брыжейки).
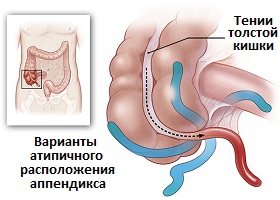
Рис.3 Варианты расположения червеобразного отростка
Диагностика острого аппендицита также может быть затруднена из-за того, что ряд воспалительных заболеваний брюшной полости и малого таза по клинической картине очень похожи на него. Поэтому необходимо тщательное дообследование, проведение дифференциальной диагностики конкурирующей патологии и если даже после этого диагноз аппендицита не будет окончательным, и будет сохраняться болевая и воспалительная симптоматика в области расположения аппендикса, необходимо проведение немедленного хирургического вмешательства - аппендэктомии.
Какие состояния имеют схожую с аппендицитом симптоматику?
Хирург, обследующий пациента с подозрением на острый аппендицит, всегда насторожен в отношении поиска патологии, схожей по клинической картине с аппендицитом. Среди таких заболеваний следует выделить следующие:
- Дивертикулит Меккеля. Дивертикул Меккеля - маленький отросток тощей кишки, расположенный в 60-100 см от илеоцекального угла (места соединения тонкого и толстого кишечника) и, как правило, также находящийся в правых нижних отделах живота. Он также может стать воспаленным, тогда такое состояние носит название дивертикулита, или перфорировать в свободную брюшную полость. Единственным способом лечения является хирургический, а именно удаление дивертикула, иногда даже с резекцией участка кишки.
- Воспалительные заболевания органов малого таза. Правые маточные (фаллопиевы) трубы и яичник находятся в непосредственной близости с червеобразным отростком. Ведущие активную половую жизнь женщины склонны к возникновению инфекции маточных труб и яичников. Чаще данная патология лечится с использованием антибактериальной терапии, к хирургическому лечению прибегают очень редко.
- Воспалительные заболевания органов, расположенных в правых верхних отделах живота. Выпотная жидкость из правых верхних отделов живота, при воспалении органов, расположенных в этой области, может перемещаться (стекать) в нижние отделы, по сути, симулируя воспаление там и клиническую картину острого аппендицита.Такого плана выпот может образовываться при перфоративной язве двенадцатиперстной кишки, заболеваниях желчного пузыря, например холецистит, или воспалительном поражении печени, например, при абсцессе печени.
- Дивертикулит правых отделов толстого кишечника. Чаще дивертикулы находят в левых отделах толстого кишечника, однако возможно их образование и на слепой и восходящей ободочной кишке (правые отделы толстой кишки). При воспалении этих дивертикулов клиника мало, чем отличается от проявлений острого аппендицита.
- Патология почек. В некоторых ситуациях правая почка расположена достаточно близко к червеобразному отростку, и при воспалительной патологии (например, при абсцессе или пиелонефрите почки) может также симулировать аппендицит.
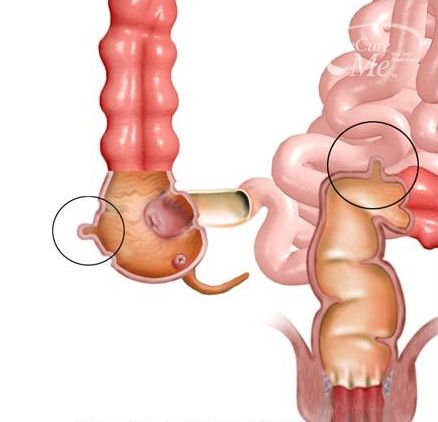
Рис.4 Дивертикулез толстой кишки
Как аппендицит лечится?
Как только хирург подтверждает диагноз острого аппендицита, необходимо немедленно выполнить удаление воспаленного червеобразного отростка. Наряду с хирургическим лечением до начала операции и сразу после ее окончания назначается антибактериальная терапия. Основной целью назначения антибиотиков является профилактика дальнейшего распространения инфекции в брюшной полости, даже после удаления аппендикса.
В запущенных случаях, связанных в основном с поздним обращением пациента за помощью, аппендицит может привести к формированию периаппендикуляного абсцесса или перфорации с развитием перитонита. Основным способом лечения абсцесса брюшной полости является его вскрытие и дренирование. Ранее удаление абсцесса производилось из большого хирургического разреза, в настоящее время предпочтение отдается пункционным методам лечения, среди которых наиболее распространенным является пункция и дренирование под контролем (наведением) ультразвука или компьютерной томографии (КТ). Ультразвук и КТ в данной ситуации позволяют с хорошей точностью определить месторасположение абсцесса и сразу же выполнить его пункцию. Затем по сформированному каналу в полость абсцесса вставляется силиконовая дренажная трубочка, по которой осуществляется его дренирование. После разрешения явлений воспаления и излечения абсцесса, спустя несколько месяцев производят аппендэктомию.
Как выполняется аппендэктомия?
Аппендэктомия – наверное, самая распространенная и наиболее известная в техническом плане хирургическая операция. Выполняется она из доступа в правой подвздошной области, в точке МакБурнея. Через кожный разрез длиной от 5 до 10 см производят послойное рассечение тканей вплоть до брюшины (париетальной).
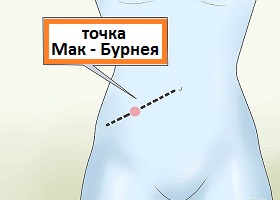
Рис.5 Точка Мак-Бурнея
После вскрытия брюшины хирург попадает в брюшную полость. Далее после нахождения купола слепой кишки (так называется часть слепой кишки в которой сходятся соединительно-тканные перетяжки, "тении" слепой кишки) выделяют червеобразный отросток с брыжейкой. Следующим этапом производят раздельное лигирование (наложение лигатуры) самого отростка и его брыжейки, отсекают брыжейку. В месте соединения аппендикса со слепой кишкой (основание червеобразного отростка) на слепую кишку накладывают кисетный шов и отсекают отросток с погружением образовавшейся культи в просвет слепой кишки, фиксируя это погружение кисетным и дополнительным Z - образным швами. Далее производят санацию области нахождения воспаленного аппендикса каким-либо антисептиком, чаще это хлоргексидин, и послойно ушивают операционную рану. При необходимости динамического контроля, в запущенных случаях, при признаках местного перитонита, в брюшной полости оставляют дренажную трубочку. Еще раз напоминаем, что как в периоперационном (до и во время операции), так и в после операционном периоде обязательно назначают антибактериальную терапию, которая позволяет справиться с уже имеющейся инфекцией и предотвратить ее дальнейшее распространение.
Традиционная аппендэктомия (видео)
Все чаще в настоящее время стала выполняться лапароскопическая аппендэктомия. Лапароскоп - тонкий оптический прибор, подсоединенный к телекамере, который позволяет хирург увидеть полную картину состояния органов брюшной полости и малого таза всего лишь через маленький пункционный разрез на передней брюшной стенке (вместо обычного хирургического доступа). Под контролем этого лапароскопа, с участием различных лапароскопических манипуляторов, введенных через дополнительные порты, производят удаление червеобразного отростка. Предпочтение лапароскопической методике, по сравнению с традиционной аппендэктомией, отдается благодаря менее травматичному доступу, менее интенсивному послеоперационному болевому синдрому и, как следствие, ранней активизациии пациента. Более того, лапароскопия позволяет оценить состояние остальных органов брюшной полости и малого таза и сразу же произвести дифференциальную диагностику, и даже лечение выявленной патологии (например, выявление разрыва кист яичника, который часто приходится дифференцировать с аппендицитом, и его лечение).
Лапароскопическая аппендэктомия (видео)
Какие осложнения могут возникнуть после аппендэктомии?
Наиболее распространенным осложнением, встречаемым после аппендэктомии, является инфекция послеоперационной раны. Характер такой инфекции может изменяться от несерьезной, сопровождающейся явлениями воспаления в области раны (покраснение кожных покровов, незначительная отечность мягких тканей), которая хорошо поддается антибактериальному лечению, до выраженной, требующей проведения повторной санационной операции. В редких случаях, при наличии выраженной инфекции послеоперационной раны, хирург оставляет рану открытой, что позволяет проводить постоянную санацию области раны до полного исчезновения явлений инфекции. После купирования явлений инфекции с помощью санационных мероприятий и антибактериальной терапии, рану ушивают. Выполнение аппендэктомии лапароскопическим способом позволяет снизить частоту возникновения инфекционных раневых осложнений.
В ситуации, когда инфекция после удаления аппендикса развивается и ограничивается в брюшной полости, возможно образование абсцесса брюшной полости. Лечение такого плана осложнений выполняется также хирургически через доступ, выполняемый на областью образования абсцесса. Альтернативой травматичному и широкому хирургическому доступу являются пункционные способы лечения абсцесса под контролем ультразвука или КТ-наведения, о чем было сказано выше.
Каковы долгосрочные результаты лечения аппендицита?
Учитывая, что аппендэктомия относится к операциям радикальным, направленным на полное удаление источника заболевания, результаты лечения достаточно хорошие. При развитии инфекционных осложнений, уже после их лечения, возможно развитие спаечных (рубцовых, спайкообразование) процессов в брюшной полости, что в дальнейшем сказывается на качестве жизни пациента. Осложнением спайкообразования может быть хронический болевой синдром в области операции или же иногда острая спаечная кишечная непроходимость, как правило, тонкокишечная. Единственным способом профилактики данных состояний является своевременное обращение к врачу за квалифицированной помощью.