Что такое атеросклероз периферических артерий?
Что такое атеросклероз?
Каким образом атеросклероз вызывает болезнь?
Что такое атеросклероз сосудов нижних конечностей и коллатерали?
Какие осложнения бывают при атеросклероза артерий нижних конечностей?
Какие еще причины приводят к поражению артерий нижних конечностей?
У кого риски развития атеросклероза и его осложнений выше?
Каковы симптомы и признаки атеросклероза сосудов нижних конечностей?
Как проводится диагностика поражений сосудов?
Каким образом осуществляется лечение атеросклероза сосудов нижних конечностей?
Что такое атеросклероз периферических артерий?
Поражение периферических сосудов, прежде всего, относится к поражению кровеносных сосудов (артерий и вен), расположенных за пределами сердца и головного мозга. Но в клинической практике, термин "поражение периферических сосудов" сопоставим с чаще употребляемым "атеросклероз периферических артерий", когда вследствие атеросклеротического поражения артерий возникает нарушение поставки крови к внутренним органам и конечностям.
Что такое атеросклероз?
Атеросклероз - последовательный процесс, посредством которого твердые субстанции холестерина (бляшки) откладываются в стенке артерий. Бляшки холестерина приводят к уплотнению артериальной стенки и сужению внутреннего диаметра (просвета) артерии. Процесс атеросклероза начинается довольно рано (уже в подростковом возрасте у некоторых людей). Когда атеросклеротические изменения не выражены, и нет существенного сужения артерий, проявления атеросклероза (симптомы) отсутствуют. Поэтому основная масса взрослого населения не знает, что в стенки их артерий происходит постепенное накопление продуктов холестерина. Но когда атеросклероз приводит к критическому сужению просвета артерии, то появляются признаки нарушения кровообращения (ишемии) в органах, питаемых этой артерией. И соответственно проявляются первые клинические признаки заболевания.
Артерии, суженные атеросклеротическим процессом, могут привести к поражению различных органов. Например, облитерирующий (суживающий) атеросклероз коронарных артерий (артерии, кровоснабжающие миокард) может привести к стенокардии и инфаркту миокарда. Облитерирующий атеросклероз сонной артерии и мозговой артерии (артерии, кровоснабжающей головной мозг) может привести к инсульту и переходящему нарушению мозгового кровообращения (транзиторным ишемическим атакам). Облитерирующий атеросклероз в артериях нижних конечностей может привести к появлению болей во время ходьбы или физической нагрузке на ноги (перемежающаяся хромота), нарушению заживления ран или язв на конечностях.
Поскольку при прогрессировании атеросклероз носит распространенный характер, т.е. способен поражать сразу несколько органов, в клинической практике такие ситуации называют мультифокальным (несколько мест поражения) атеросклерозом.
Каким образом атеросклероз вызывает болезнь?
Есть два возможных механизма, с помощью которых атеросклероз приводит к формированию болезни:
- атеросклероз за счет сужения просвета артерий снижает доставку крови и кислорода к тканям и органам, что особенно выражено при увеличении нагрузки на этот орган (в данном случае на нижние конечности)
- полное блокирование артерии тромбом или эмболом (тромб и эмбол - формы кровяных сгустков; см. описание), которое приводит к некрозу ткани (смерть ткани). Хроническая ишемия нижних конечностей и перемежающаяся хромота - примеры недостаточного кровоснабжения и доставки крови и кислорода к тканям нижних конечностей для удовлетворения их потребностей; тогда как инсульт и инфаркт миокарда - примеры полной гибели ткани, вызванной полным прекращением кровоснабжения из-за закупорки кровяными сгустками (тромбами или эмболами).
Между коронарной болезнью сердца и атеросклерозом артерий нижних конечностей есть несколько сходных черт. Например, у пациентов со стенокардией напряжения отсутствуют какие-либо симптомы, когда они находятся в состоянии покоя. Но в процессе нагрузки (напряжения) критически суженные коронарные артерии неспособны к увеличению объема крови и доставки кислорода, необходимых находящему с состоянии напряжения и нуждающемуся в кислороде миокарду. Нехватка крови и кислорода вызывает боль в груди (стенокардию напряжения). При отдыхе эти проявления обычно исчезают. У пациентов с перемежающейся хромотой, суженные артерии нижних конечностей (например, суженная артерия в паху) не способны увеличить приток крови и доставку кислорода к мышцам бедра и голени в процессе ходьбы. Эти пациенты испытывают болевые ощущения в мышцах бедра, которые затем исчезают после отдыха.
Пациенты с нестабильной стенокардией имеют критически суженные коронарные артерии, не способные полноценно выполнять свою функцию (функцию доставки крови) даже в покое. У этих пациентов болевые ощущения возникают в покое и у них довольно высока вероятность развития инфаркта миокарда. Пациенты со значительным поражением артерий нижних конечностей ощущают боли в них в покое. Боль покоя отражает наличие довольно выраженной окклюзии (нарушения просвета) артерии, которая не позволяет компенсировать нехватку кровоснабжения даже в покое. У них высок риск образования трофических язв (язв, возникающих при нарушении питания тканей) и гангрены.
Когда артерии сужены в результате атеросклероза, кровь имеет тенденцию к сгущению в этих местах, формируя так называемые множественные тромбы. Иногда часть тромба отрывается от основной массы и мигрирует по току крови, пока не достигнет более узкой, относительно их собственного диаметра, артерии. Тромб или часть тромба, который оторвавшись перемещается из области образования в другую область по току крови, называют эмболом (а само состояние, эмболией). Тромбы и эмболы могут вызвать внезапную и полную закупорку артерии, приводя к некрозу ткани (смерть ткани). Например, полная окклюзия коронарной артерии тромбом вызывает инфаркт миокарда, в то время как полная закупорка сонной артерии вызывает ишемический инсульт. Эмболы, происходящие из аорты (главная артерия, поставляющая кровь ко всем тканям организма), могут мигрировать в мелкие артерии ног, что приводит к появлению болей и посинению (цианозу) пальцев ног, образованию язв и даже гангрены.
Что такое коллатерали?
Иногда, несмотря на наличие существенного нарушения кровотока по артерии, область дистальнее (дальше по ходу сосуда) этого нарушения не становиться ишемизированной и там отсутствуют боли из-за существования коллатеральных (обходных параллельных) путей кровотока. Это означает, что к области кровоснабжаемой этой суженной артерией, кровь поступает также из других источников (коллатеральных артерий) и в результате чего ишемия не достигает критической степени и компенсируется. Коллатеральные пути кровоснабжения обычно формируются довольно долго. Многие клиницисты считают, что выполнение постоянных специальных упражнений стимулирует образование коллатерального кровообращения и позволяет уменьшить проявления перемежающейся хромоты.
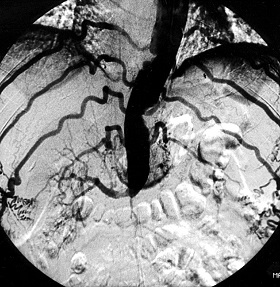
Рис.1 Коллатерали (по бокам от тени аорты) от брюшной аорты к артериям нижних конечностей.
Какие осложнения бывают при атеросклерозе артерий нижних конечностей?
Довольно часто, нарушенное кровообращение в нижних конечностях при атеросклерозе артерий приводит к формированию открытых ран, которые не заживают длительное время, преобразующиеся потом в язвы, или образованию гангрены. Неадекватно кровоснабжаемые ткани, как правило, склонны к присоединению инфекции, и такие ситуации требуют выполнения, в чрезвычайных ситуациях, ампутации.
Какие еще причины приводят к поражению артерий нижних конечностей?
Таких состояний несколько, например васкулит (воспаление кровеносных сосудов, которое может быть первичным или связанным с системными заболеваниями соединительной ткани, например, Волчанка) может вызвать поражение кровеносных сосудов по всему организму. Травматические повреждения кровеносных сосудов (в результате несчастных случаев, например вследствие автотравм или спортивной травмы), повреждения при нарушении в системе свертывания крови и повреждения в ходе оперативного вмешательства (ятрогенные повреждения) могут также привести к ишемии ткани.
Появление ишемии ткани возможно также и при отсутствии атеросклеротического или иного вида поражения артерий. Как пример такого состояния, при котором отсутствует повреждение стенки самой артерии можно выделить Болезнь Рейно, которую связывают со спазмом периферических сосудов, провоцируемым стрессом, табакокурением или переохлаждением.
Поскольку атеросклероз является наиболее распространенной причиной поражения периферических артерий остальное повествование пойдет именно об атеросклеротическом поражении артерий нижних конечностей.
У кого риски развития атеросклероза и его осложнений выше?
Атеросклерозом сосудов нижних конечностей страдает приблизительно десять миллионов взрослого населения США. Приблизительно 5 % людей старше 50 лет, как полагают, имеют признаки атеросклеротического поражения сосудистого русла нижних конечностей. Заболевание чаще встречается у мужской половины человечества. В настоящее время известны, и доказано влияние на формирование атеросклероза, следующих факторов риска:
- Высокий уровень в крови "плохого" холестерина (липопротеидов низкой плотности) и триглицеридов
- Низкий уровень в крови "хорошего" холестерина (липопротеиды высокой плотности)
- Курение сигарет
- Сахарный диабет (Типа l и Типа II)
- Высокое артериальное давление (гипертония) или семейный анамнез гипертонии
- Семейный анамнез системного атеросклероза
- Хроническая почечная недостаточность
- Избыточный вес или ожирение
При комбинации этих факторов увеличивается вероятность осложненного течения атеросклероза, например при наличии таких факторов, как диабет и курение, вероятность развития заболевания и его осложнений в несколько раз больше, чем у пациента с одним фактором, например, только с гипертонией.
Каковы симптомы и признаки атеросклероза сосудов нижних конечностей?
Приблизительно половина пациентов с атеросклерозом периферических артерий не имеют никакой симптоматики. Основными клиническими проявлениями поражения артерий нижних конечностей атеросклерозом являются перемежающаяся хромота и боли в покое.
Перемежающаяся хромота - перемежающаяся хромота представляет собой появление боли или ограничения в движении нижних конечностей, связанных с выполнением какой-либо нагрузки на ноги, и исчезающие во время отдыха. Степень и местоположение болевых ощущений при перемежающейся хромоте изменяются в зависимости от местоположения (уровня) и степени блокировки вовлеченной в патологический процесс артерии. Наиболее распространенное место, где появляется перемежающаяся хромота, это мышцы бедра. Боль возникает при выполнении длительного упражнения, например ходьбы, что заставляет пациента остановиться из-за нестерпимых болей. Спустя какое то время боль стихает, и больной в состоянии продолжать ходьбу. Для получения большей информации, Вы можете прочитать статью о перемежающейся хромоте.
Боли покоя - боли покоя возникают при критическом поражении артерий, когда признаки значительной ишемии конечностей и боли сохраняются постоянно вне зависимости от физической нагрузки на ноги. Эти боли чаще возникают в ночное время или при переходе пациента в горизонтальное положение и связаны со снижением и так недостаточного кровоснабжения нижних конечностей. Это заставляет больного проснуться или спать с опущенной с кровати ногой (т.е. осуществить хоть какую то компенсацию недостаточного кровообращения в ноге).
Другие симптомы:
- Онемение конечности
- Слабость и атрофия (уменьшение размера и силы) мышц
- Чувство неуправляемости в ногах или стопе ( "ноги как не свои")
- Изменение окраски кожных покровов нижних конечностей; ноги бледнеют при подъеме выше тазового пояса и приобретают багровый или краснушный оттенок в вынужденном положении
- Потеря волос (алопеция) на передней поверхности голени, и утолщение или разрушение ногтей на пальцах ног
- Болезненные язвы и/или гангрена ткани, подверженной критической ишемии; обычно на пальцах ноги ("носочках").
- Частое присоединение инфекции ишемизированных тканей (бактериальной или грибковой природы).
Как проводится диагностика поражений сосудов?
При проведении физикального обследования поиск врача направлен на выявление признаков поражения периферических сосудов, среди которых ослабление или отсутствие пульса на артериях, появление шумов при прослушивании проекций прохождения артерий стетоскопом, изменение уровня артериального давления в конечностях, и цвета кожи и ногтевой пластинки при ишемии ткани.
В дополнение к расспросу о появлении признаков заболевания и их визуальной оценке патологии описанной выше, в клинике используются различные инструментальные исследования, которые способны помочь доктору в четкой диагностике атеросклеротического поражения периферических артерий.
Ультразвуковой допплер (Doppler) - форма ультразвука (измерение высокочастотных звуковых волн, отраженных от различных тканей), который позволяет обнаружить и измерить кровоток. Ультразвуковой допплер используется для измерения артериального давления на артериях в подколенной области и в области лодыжек.
У пациентов с выраженным атеросклеротическим поражением в сосудах нижних конечностей, артериальное давление в области лодыжек будет ниже чем артериальное давление на верхних конечностях (плечевое артериальное давление). Лодыжечно-плечевой индекс (ЛПИ или ABI в иностранной литературе) - число, полученное при делении цифр лодыжечного давления на показатели артериального давления на плечевой артерии. ЛПИ от 0.9 до 1.3 считают нормальным, ЛПИ меньше чем 0.9 указывает на наличие облитерирующего атеросклероза сосудов конечностей. ЛПИ ниже 0.5 обычно говорит о наличии выраженного нарушения кровообращения и косвенно о критической ишемии нижних конечностей.
Двойной (дуплексный) ультразвук - является неинвазивной техникой с использованием цветового наложения проекции сосуда. Цвет при исследовании комбинируется с направлением потока крови, например, артериальный поток крови комбинируют с красным цветом, венозный поток с синим. Это позволяет исследователю, при расположении датчика УЗ-аппарата в проекции сосуда, определить участок сужения артерии и оценить степень стеноза сосуда.
Рентгенконтрастная ангиография - инвазивная процедура с использованием рентгена, позволяющая оценить состояние сосудистого русла, подобная коронарной ангиографии. Это - наиболее точный метод диагностики, позволяющий достоверно определить местоположение и степень распространения атеросклеротического процесса, и выявить наличие и степень развития коллатеральных сосудов. Состоит она в том, что тонкие полые пластмассовые трубочки (катетеры), через маленький кожный прокол в паховой или подмышечной области, подводят в устью интересующей исследователя артерии и вводят рентгенконтрастное вещество (как правило содержащее йод). После этого проводят регистрацию заполнения сосудистого русла этим веществом с помощью рентгеновского оборудования. Всю данную процедуру записывают на видеоноситель. Полученная во время исследования информация позволяет доктору определиться в характере возможного оперативного лечения и возможности выполнения такой процедуры, как ангиопластика. Поскольку ангиография довольно агрессивное исследование и имеет побочные эффекты (например, травма кровеносного сосуда или реакция на контраст), его не используют для первичной диагностики поражения периферических артерий. Основная цель - диагностика для определения показаний к хирургическому лечению.
Компьютерная томография с внутривенным контрастом - неинвазивная процедура с использованием рентгена, позволяющая оценить состояние стенок брюшной аорты и крупных артерий (подвздошных, бедренных артерий), что делает ее особенно полезной перед планированием такого варианта операции как аортобедренное шунтирование или протезирование. Это один из наиболее простых и информативных методов диагностики, позволяющий достоверно определить локализацию и степень распространения атеросклеротического процесса, возможность проведения хирургического или эндоваскулярного варианта лечения. Ее также называют мультиспиральной компьютерной томографией или МСКТ. Основной целью КТ с контрастированием при атеросклерозе артерий нижних конечностей - точная диагностика для определения показаний к предпочтительному варианту лечению.
Магнитно-резонансная томография (МРТ ангиография) - техника МРТ использует магнитные и радиоволны, а также компьютерную обработку полученных при их использовании данных, с последующим отображением структур тела. МР- сканирование - неинвазивная безболезненная процедура, основной отличительной характеристикой и преимуществом которой является отсутствие рентгеновского излучения. Сканер МРТ представляет собой трубу, вокруг которой расположен гигантский циркулярный магнит. Пациента размещают на подвижную кровать, которая помещена в эту трубу и перемещается в горизонтальном направлении. Изображение и данные, полученные в ходе МРТ очень детализированы, и позволяют обнаружить даже незначительные изменения структур организма. МР- ангиография (MРA) – МР -исследование аорты и артерий, позволяющее довольно точно выявить стенотическое поражение артерий. Однако, не всем пациентам возможно выполнение МРТ. Любые металлические материалы, хирургические клипсы или другой инородный материал (суставные протезы, металлические пластины и т.д.) могут существенно исказить изображение и соответственно результаты, полученные при МР-сканировании. У пациентов, имеющих сердечные водители ритма (пейсмейкеры), металлические имплантаты или металлические клипсы в или около глазных яблок проведение МРТ также невозможно ввиду большого риска перемещения металла в этой области под действием гигантского магнита, что может привести к неблагоприятным последствиям. То же самое, касается пациентов искусственными клапанами сердца, фрагментами пули и с установленными для химиотерапии или введения инсулина электронными насосами.
Каким образом осуществляется лечение атеросклероза сосудов нижних конечностей?
Существует несколько целевых направлений в лечении этой патологии:
- Уменьшить болевые ощущения, возникающие при перемежающейся хромоте.
- Увеличить терпимость (толерантность) к выполнению физической нагрузки, путем увеличения проходимого расстояния перед появлением первых признаков перемежающейся хромоты.
- Предотвратить развитие критической артериальной окклюзии (закупорки), которая может привести к формированию язв, гангрены и ампутации.
- Профилактика развития инфаркта миокарда и инсульта.
Лечение атеросклероза артерий нижних конечностей должно быть комплексным и включать механизмы, воздействующие на все звенья патогенеза данного заболевания. Это и изменение образа жизни, и выполнение специально подобранных упражнений и медикаментозной терапии, использование баллонной ангиопластики, и хирургических методов лечения.
Основные мероприятия, направленные на изменение образа жизни:
- Прекращение курения устраняет ведущий фактор риска для прогрессирования заболевания и развития критической ишемии, и необходимость в выполнении ампутации. Отказ от курения также позволяет уменьшить вероятность развития инфаркта миокарда и нарушения мозгового кровообращения.
- Здоровая диета позволяет понизить уровень холестерина и других липидов в крови, а также контролировать уровень артериального давления.
- Контроль сахарного диабета
- Выполнение специально разработанной программы физических упражнений
Специально подобранный курс физических упражнений позволит эффективно использовать доставляемый к мышечной ткани кислород и постепенно развить коллатеральное кровообращение в конечности. Многие клинические исследования показали, что выполнение постоянных физических упражнений позволяет уменьшить проявления перемежающейся хромоты и увеличить дистанцию безболевой ходьбы. Конечно же, подбор необходимой программы должен осуществляться врачом - физиотерапевтом. Для достижения удовлетворительных результатов необходимы регулярные занятия, как минимум 3 раза в неделю по 30-45 минут. Обязательно необходимо дообследование пациентов на предмет возможного развития нарушений ритма и стенокардитических болей при выполнении этого курса упражнений.

Рис.2 Тренировочная ходьба
Медикаментозное лечение
Для ряда пациентов изменения образа жизни бывает достаточным для остановки прогрессирования атеросклероза, однако часть пациентов требует назначения медикаментозной терапии. Существует несколько мест приложения лекарственных препаратов, а именно антитромбоцитарное и антиагрегантное воздействие на систему крови, лечение, направленное на снижение уровня холестерина крови, например применение статинов, лечение, способствующее улучшению кровоснабжения конечностей, например цилостазола и пентоксифиллина, и лечение, позволяющее поддерживать нормальный уровень артериального давления.
Лечение, направленное на снижение агрегации тромбоцитов (антитромбоцитарное) (например, аспирин и клопидогрель), позволяет уменьшить агрегацию (слипание) тромбоцитов и вероятность тромбообразования. Обычно назначаются малые доза аспирина (75-325 мг в день), что позволяет проводить профилактику развития инфаркта и инсульта у пациентов с атеросклезом артерий нижних конечностей. Клопидогрель является хорошей альтернативой аспирину, особенно в ситуациях, связанных с аллергическими реакциями на аспирин или другими случаями невозможности использования аспирина. Терапия аспирином также используется как компонент лечения после баллонной ангиопластики или шунтирующей реконструктивной операции.
Антикоагулянтная терапия позволяет предотвратить внутрисосудистое свертывание крови и тромбообразование. Обычно используется две группы препаратов: прямые антикоагулянты (гепарин и др.) и непрямые (например, варфарин(Coumadin)). Антикоагулянты назначают обычно пациентам с облитерирующим атеросклерозом в случае высокого риска тромбообразования.
Препараты, снижающие уровень холестерина или семейство статинов. Многие исследования показали, что использование этой группы препаратов достоверно снижает вероятность развития инфаркта миокарда и острого нарушения мозгового крововобращения (инсульт), а также увеличивает общую продолжительность жизни пациентов. Доказана эффективность статинов при атеросклерозе артерий нижних конечностей, что проявляется замедлением атеросклеротического процесса и регресссией перемежающейся хромоты. Текущие рекомендации NCEP для пациентов с облитерирующим атеросклерозом включают диету и лечение статинами, позволяющее понизить уровень холестерина липопротеидов низкой плотности (ЛПНП) ниже 100 мг/дл. Многие исследователи рекомендуют снижение холестерина ЛПНП до 75-80 мл/дл.
Цилостазол (Pletal) - препарат, позволяющий путем расширения артерий и увеличения доставки окисленной крови к конечностям, увеличить физическую активность и максимально возможное проходимое безболевое расстояние (т.е расстояние проходимое пациентом до появления перемежающейся хромоты и боли). Цилостазол обычно применяют при неэффективности изменения образа жизни и использования специализированных упражнений. Обычно его принимают на голодный желудок, за полчаса до или через 2 час после приема пищи. Жирная пища, сок цитрусовых, и определенные препараты, например омепразол (Prilosec) и дилтиазем (Cardizem) могут привести к увеличению поглощения и следовательно уровней цилостазола в крови. Это может привести к появлению побочных эффектов, таких как головная боль, диарея и головокружение. Цилостазол не рекомендуется использовать у пациентов с сердечной недостаточностью из-за опасности увеличения смертности. В такой ситуации, используют какой то из его аналогов.
Пентоксифиллин (Pentoxyl, Trental) улучшает кровоток к нижним конечностям за счет уменьшения вязкости крови, делая ее более текучей. В ходе всевозможных клинических испытаний доказано положительное влияние пентоксифиллина на проходимое безболевое расстояние, однако при сравнительном исследовании с цилостазолом его эффективность оказалась несколько ниже, чем у цилостазола. Вы можете подробнее ознакомиться с описанием пентоксифиллина (Pentoxyl, Trental).
Препараты необходимые для контроля над артериальным давлением. Ранее было высказано предположение, что использование бета-блокаторов неблагоприятно влияет на течение атеросклероза артерий нижних конечностей, снижая расстояние, проходимое без появления болей и перемежающейся хромоты. И недавно были проведены исследования, которые выявили отсутствие какого- либо влияния бета-блокаторов на течение атеросклероза периферических артерий. Эта информация позволяет клиницистам рекомендовать их использование для поддержания артериального давления на необходимом уровне и профилактики развития артериальной гипертензии, инсульта и инфаркта миокарда.
Увеличенный уровень гомоцистеина в крови также связывают с развитием и прогрессированием атеросклероза. Даже не смотря на то, что пока нет исследований доказывающих, что снижение уровня гомоцистеина благоприятно влияет на пациентов с артериальной сосудистой патологией, многие врачи рекомендуют для этого использование поливитаминной терапии (желательно с содержанием фолиевой кислоты).
Баллонная ангиопластика
Ангиопластика - нехирургическая процедура, с помощью которой возможно расширение суженной или блокированной артерию с восстановлением ее проходимости. При этом через паховый или подмышечный доступ к области сужения вводят тонкую трубочку (катетер) с маленьким баллончиком на кончике, который располагая в просвете сосуда в области его сужения раздувают, расширяя его просвет. Эта процедура также обычно выполняется на коронарных артериях (сосудах сердца) - стентирование сосудов сердца.
Баллонная ангиопластика и стентирование сосудов нижних конечностей (видео)
Ангиопластика не требует проведения общей анестезии и выполняется эндоваскулярным хирургом. При проведении процедуры используется введение в проекции артерии местного анестезирующего вещества (например, новокаина) или требует применения какого то из седативных препаратов. Осложнения, возникновение которых возможно при ангиопластике, встречаются довольно редко. Среди них повреждение артерии, через которую осуществляется доступ, или тромбообразование, кровотечение из места доступа к артерии или внезапного тромбоза сосуда в ближайшие 24 часа после проведения процедуры. Самыми редкими и практически не встречающимися в практике осложнениями являются инфаркт миокарда и внезапная сердечная смерть.
Несмотря на эти риски, низкая частота осложнений баллонной ангиопластики и значительные преимущества этой методики (проведение под местной анестезией и отсутствие общего наркоза, малотравматичный доступ, возможность вернуться к обычному ритму жизни через несколько дней) перевешивает риски самого вмешательства. Уже на следующий день после ангиопластики пациент выписывается из стационара.
Ангиопластика показана в случаях, когда отсутствует клиническое улучшение, несмотря на проводимую терапию и изменение образа жизни. Обычно врач-хирург рекомендует выполнение баллонной ангиопластики при выраженной клинической симптоматике и ограниченном по длине сужения (стеноза) поражении, которое по результатам ангиографии доступно для выполнения эндоваскулярной коррекции. Иногда ангиопластика используется в критических ситуациях (при критической ишемии), когда состояние пациента не позволяет выполнить открытую реконструктивную операцию на артериях.
Стентирование поверхностной бедренной артерии (видео-анимация)
К сожалению, выполнение данного метода лечения невозможно при множественном поражении артериального русла и вовлечении в процесс более мелких сосудов.
Криопластика - относительно новая форма баллонной ангиопластики, при которой в просвет баллона вместо воздуха вводят хладореагент, что позволяет под воздействием холода открыть просвет артерии. В качестве хладореагента используется жидкая закись азота, при соприкосновении с которой (не непосредственно, а через стенку баллона) происходит разрушение атеросклеротической бляшки.
Хирургическое лечение
Хирургическое лечение включает в себя операцию обходного шунтирования пораженного сосуда или выполнение хирургом эндартерэктомии. Показанием для хирургического лечения служат случаи множественного поражения периферического сосудистого русла или поражение на довольно длинном протяжении и являются сложными для выполнения ангиопластики. Во время выполнения шунтирующих операций в качестве шунта используются собственные вены организма (чаще это большая подкожная вена бедра) или синтетические протезы, концы которых специальным образом вшивают выше и ниже места поражения сосуда. Хирургическая операция требует проведения общего наркоза и более длительного, чем при ангиопластике, пребывания в стационаре. О проведении и принципах шунтирующей операции вы можете прочитать из статьи об обходном коронарном шунтировании (АКШ).
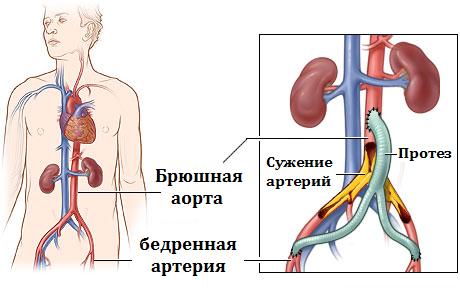
Рис.3 Аортобедренное бифуркационное шунтирование
Эндартерэктомия - способ оперативного лечения, при котором хирург выполняет удаление атеросклеротически измененной и суживающей просвет сосуда интимы (внутренней оболочки сосуда), что приводит его восстановлению. В большинстве случаев лечение осуществляется благодаря комбинации шунтирования сосудов нижних конечностей и выполнения эндартерэктомии из пораженной артерии.
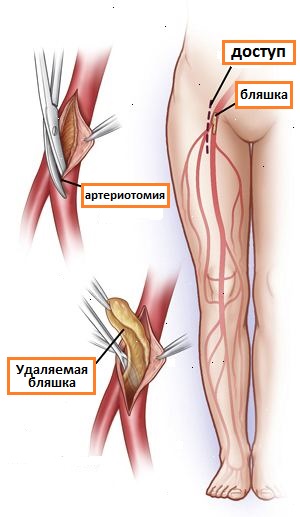
Рис.4 Эндартерэктомия из бедренных артерий
Атеросклероз сосудов нижних конечностей: диагностика и лечение (видео-презентация)

