Основные факты о боли в спине
Как устроена анатомия поясничной области?
Какую функцию выполняет спина?
Какие основные причины боли в пояснице известны?
Какие еще причины могут привести к появлению боли в спине?
Какие нестандартные причины появления боли в пояснице известны?
Какие признаки или симптомы часто сочетаются с болями в спине?
Как проводится диагностика причин появления болей в пояснице?
Какое лечение используется при болях в пояснице?
Можно ли избавиться от болей пояснице и каков прогноз при поясничных болях?
Можно ли избежать появления боли в пояснице?
Основные факты о боли в спине
- Основными функциями поясницы или поясничной области являются поддержка структур организма (каркасная функция), движение и защита внутренних органов.
- Боли в пояснице могут возникнуть при проблемах поясничного отдела позвоночника, межпозвоночных дисков, связочного аппарата позвоночника, спинного мозга и межпозвоночных (спинномозговых) нервов, поясничных мышц, органов малого таза и живота, а также кожи, покрывающей поясничную область.
- Оптимального результата лечения можно достичь благодаря точной диагностике причины их возникновения. Для купирования сильных болей в спине иногда возможно использование любых домашних средств.
Как устроена анатомия поясничной области?
Самый первый шаг, который необходимо сделать к пониманию причины возникновения болей в спине, это изучить его анатомию. Поясничный отдел позвоночника устроен таким образом, чтобы разные части организма, расположенные выше и ниже могли свободно перемещаться в пространстве (человек мог сгибаться, наклоняться и т.д.) при этом сохраняя каркасную функцию и защищая спинной мозг от повреждений. Спинной мозг состоит из нервной ткани, которая состоит из большого количества нервных волокон, проходящих в спинномозговом канале позвоночника от головного мозга к органам тела и конечностям. Сам позвоночник состоит из большого количества позвонков, которые имеют особое строение. Каждый позвонок на задней поверхности имеет костный выступ или остистый отросток, который выполняет функцию защиты спинного мозга от возможного повреждения.
Также каждый позвонок имеет тело (тело позвонка) и дуги. Тело необходимо для сочленения смежных позвонков в сустав, а далее в длинный костный остов, который и носит название позвоночника. Тело позвонка имеет такую форму, потому что принимает на себя большую нагрузку при движении и переходе в вертикальное положение, и для того, чтобы обеспечить стабильность каждого позвоночного сустава. От тела позвонка вокруг спинного мозга сформирована дуга позвонка с отходящими от нее костными выростами. Она также выполняет защитную функцию. По бокам каждого позвонка имеются дополнительные костные выросты или поперечные выросты, к которым крепятся мышцы, придающие позвоночнику упругость, подвижность и дополнительную защиту. Поясничный отдел позвоночника заканчивается большой массивной костью, которая носит название крестца. По сути, крестец является результатом эволюционного сращения нескольких последних позвонков, и эта часть носит название крестцового отдела позвоночника. С каждой стороны к крестцу крепятся 2 подвздошные кости, в результате чего формируется крестцово-ягодичный сустав и их сращение впереди образует так называемый «малый таз».
Межпозвоночные диски – это плотные хрящи, расположенные между телами позвонков. Они служат своеобразными «подушками» или «амортизаторами» для позвонков, поскольку без них тела позвонков соприкасались бы друг с другом и быстро пришли в негодность (не выдержали бы такой нагрузки и стерлись). Также без них позвоночник не был бы столь подвижным. Еще одной функцией межпозвоночных дисков является правильное распределение нагрузки на позвоночник. Каждый диск устроен таким образом, что в его центре размещена более мягкая часть – ядро (nucleus pulposus), а по окружности от ядра более плотная часть – фиброзное кольцо (annulus fibrosus). Центральная часть межпозвоночного диска при определенных патологических процессах способна к разрыву или прорыву через наружное фиброзное кольцо, что приводит к раздражению находящейся рядом нервной ткани и развитию пояснично-крестцового радикулита, о котором речь пойдет чуть позднее.
Связки – это мощные и мягкие соединительнотканные волокна, которые фиксированы к костям таким образом, чтобы создать тесное соприкосновение суставных поверхностей костей, что придает стабильность суставам. Связки выстилают позвоночник со всех сторон, создают плотное сопоставление каждого позвонка и окружают межпозвоночные диски, чтобы те не «выскочили» из межпозвоночного пространства.
Через отверстия между позвонками за пределы спинномозгового канала выходят спинномозговые нервы, которые отвечают за чувствительность и работу мышц органов и частей тела, расположенных ниже поясничного отдела позвоночника (целый ряд внутренних органов живота и малого таза, ягодицы, бедра, голени, стопы и пальцы стоп).
В поясничной области расположено большое количество мышц, которые отвечают за сгибание, разгибание позвоночника, вращение позвоночника по оси, а также движение нижних конечностей.
Также в области поясницы проходят аорта, нижняя полая вена и другие кровеносные сосуды, которые выполняют транспортную функцию к органам и тканям и от них обратно к сердцу. Эти сосуды расположены непосредственно перед позвоночником в области живота и малого таза. Вокруг них расположены лимфоузлы и ткани вегетативной нервной системы, управляющую сфинктерами мочевого пузыря и прямой кишки (ануса) и отвечающую за нормальное осуществление таких функций, как мочеиспускание и акт дефекации.
Матка и яичники – важные органы, находящиеся в области малого таза у женщин, патология которых часто является причиной боли в пояснице. В области малого таза у мужчин находится предстательная железа, заболевания которой также могут проявляться поясничными болями. Но, пожалуй, самой частой причиной появления болей в пояснице являются почки, которые расположены непосредственно перед позвоночником и мышечным каркасом поясничной области. Они расположены в так называемом забрюшинном пространстве, области расположенной между полостью живота и поясничным отделом позвоночника.
Кожа поясничной области иннервируется (управляется) нервами, выходящими из спинномозгового канала вместе со спинномозговыми нервами.
Какую функцию выполняет спина?
Поясница, спина или поясничная область выполняет самые разнообразные функции. Ключевые из них, это каркасная функция, движение и защита внутренних органов и спинного мозга от повреждения.
Когда человек находится в вертикальном положении, нижняя часть тела работает, чтобы удерживать в вертикальном положении верхнюю часть тела. Когда человек сгибается, разгибается или крутится вокруг оси позвоночника (делает повороты или наклоны) нижняя часть тела также вовлечена в движение. Именно поэтому, повреждение структур, ответственных за выполнение функции прямохождения и распределения нагрузки на тело, например, позвоночника, мышц, сухожилий и связок, часто может быть сразу распознана при переходе тела в вертикальное положение или при различных движениях в поясничной области.
Но самой важной функцией позвоночника и окружающих его мышц, безусловно, является функция защиты спинного мозга и нервной ткани, а также внутренних органов брюшной полости и малого таза от механического повреждения.
Какие основные причины боли в пояснице известны?
Самыми распространенными причинами болей в спине (поясничной боли, боли в пояснице) являются искривления (деформации) позвоночника и растяжение мышечно-связочного аппарата позвоночника, раздражение нерва, поясничная радикулопатия, костные выросты в спинномозговой канал позвоночника и различная костно-суставная патология. Ниже более подробно рассмотрена каждая из причин.
1. Растяжение мышечно-связочного аппарата позвоночника (острое или хроническое)
Растяжение спины или как обычно говорят пациенты «потянул спину» - повреждение связок, сухожилий и/или мышц поясницы, в результате, которого происходит микротравматизация (микроразрывы) этих тканей. Это одна из самых распространенных причин появления боли в спине. Обычно повреждение может произойти из-за чрезмерной нагрузки на позвоночник или травмы позвоночника. Такое повреждение может классифицироваться как "острое", длящееся от нескольких дней до нескольких недель. Если симптомы растяжения сохраняются больше 3 месяцев, то оно классифицируется как "хроническое".
Растяжение спины чаще всего возникает у пациентов старше 40 лет, но возможно в любом возрасте. Состояние, вызываемое растяжением спины можно охарактеризовать как скованность или ограничение подвижности поясничного отдела позвоночника, следующее сразу после воздействия механического повреждающего фактора. Выраженность такой травматизации может быть различной, от умеренной до серьезной, и зависеть от степени растяжения спины и спазма окружающих поясницу мышц.
Диагноз растяжения позвоночника обычно не вызывает сложностей и основан на учете данных анамнеза (наличие травмы или чрезмерной нагрузки), местоположения (локализации боли) и исключения патологии или признаков повреждения нервной системы. Обычно для исключения костной патологии позвоночника используется рентгенологическое исследование.
Лечение растяжения позвоночника обеспечивается только консервативными мероприятиями и предполагает создание покоя (отдыха) для поясницы (чтобы избежать повторной травмы или перенапряжения), назначения препаратов для лечения болевого синдрома и спазмолитической терапии (позволяет снять судороги или спазмы мышц), использование прогревания поврежденной области, массаж, и как только пройдет острый период растяжения, восстановительные упражнения, позволяющие укрепить мышцы спины и живота. До обращения к врачу, в домашних условиях, можно использовать согревание поясничной области, ацетаминофен (Тайленол – Tylenol) или ибупрофен (Адвил – Advil, Мотрин – Motrin), а также избегать повторной травмы и подъема тяжестей. В длительном постельном режиме обычно нет необходимости, поскольку это фактически из-за отсутствия движений в позвоночнике может замедлить процессы заживления и восстановления. Некоторым пациентам, дополнительно могут рекомендовать ношение бандажей или поясничных корсетов для профилактики повторного растяжения спины во время работы или выполнения домашних дел.
2. Раздражение нерва
Часть спинного мозга, которая проходит в поясничном и крестцовом отделе позвоночника, после выхода через позвоночные отверстия образует соответственно поясничное и крестцовое сплетение. Раздражение нервов этих сплетений на уровне выхода из спинномозгового канала может вызвать сильнейшие боли в пояснице и нижних конечностях. Это может быть чисто механическое раздражение костными выступами позвонков или другими тканями, или быть связано с каким-то их заболеванием на всем протяжении нерва (от спинного мозга до нервных окончаний на коже спины). К ним относят грыжу межпозвоночного диска (радикулопатия), костные выросты и сдавление ими нервов, и воспаление нервов, за счет активизации вирусной инфекции (опоясывающий лишай). Подробнее об этих состояниях читайте ниже.
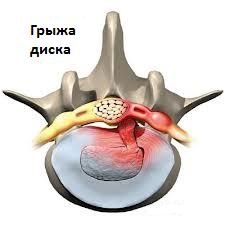
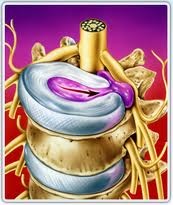
Рис1. Грыжа позвоночника
3. Поясничная радикулопатия
Поясничный радикулит или радикулопатия (чаще это состояние называют поясничным остеохондрозом) – это раздражение спинномозгового нерва, которое возникает в результате сдавления или повреждения межпозвоночным диском или повреждения самого диска. Обычно повреждение межпозвоночного диска происходит из-за дегенерации ("износа") наружного фиброзного кольца диска или его травмы, или же сочетания этих двух факторов. В результате чего его центральная часть – ядро может разорваться с образованием грыжи диска и проникнуть в щель между двумя поврежденными частями диска, вызывая сдавление (компрессию) спинного мозга или его нервов. Если происходит повреждение нижних дисков поясничного отдела позвоночника, то боли могут располагаться в крестце, и тогда такое состояние называется пояснично-крестцовым радикулитом, и при нем помимо болей в спине возможно развитие боли в ягодице или ноге, что связано с повреждением нервов крестцового сплетения. Появлению пояснично-крестцового радикулита может предшествовать появление локальной боли в пояснице или возникающей после ощущения «треска» при перенапряжении потери чувствительности или покалывания. Боли в пояснице обычно усиливаются при движении в области талии (сгибании, поворотах, наклонах и т.д.) или при чихании и кашле. В запущенных случаях, когда при пояснично-крестцовом радикулите происходит сдавление нижних отделов спинного мозга или крестцового сплетения возможно появление таких симптомов как недержание мочи или кала. Клинической особенностью пояснично-крестцового радикулита является то, что обычно в патологический процесс вовлекается одна сторона, и двустороннее поражение встречается очень редко.
Поясничный остеохондроз обычно диагностируется по сочетанию вышеупомянутых симптомов. Дополнительно для определения раздражения поясничного нерва при остеохондрозе врач-невролог может попросить пациента лечь и поднять (или согнуть в тазобедренном суставе ногу) или отвести ее наружу. Во время такого теста происходит натяжением поясничного нерва на стороне защемления, и появляются резкие боли в спине. Это достаточно неприятный, но эффективный метод диагностики пояснично-крестцового радикулита. Для оценки степени вовлечения нерва в патологический процесс и нарушения проведения по нему нервных импульсов, врач может провести 2 исследования, которые носят название электромиограмма/ЭМГ и исследование скорости нервной проводимости. Для определения анатомии поясничного отдела позвоночника и выявления возможной грыжи позвоночника обычно выполняют компьютерную аксиальную томографию (КАТ) или магнитно-резонансную томографию (МРТ) поясничного отдела позвоночника и крестца.
Диапазон лечебных мероприятий при поясничной радикулопатии очень большой, от консервативной терапии до хирургического лечения. К группе консервативного лечения относят обучение пациента, как вести себя при обострениях остеохондроза, использование препаратов для купирования болевого синдрома и мышечного спазма, инъекции кортизона в перидуральное пространство спинного мозга (перидуральные инъекции), методы физиотерапии (прогревание, врачебный квалифицированный массаж, лечение ультразвуком, физические упражнения, электростимуляция и отдых. При неэффективности консервативных мероприятий и медикаментозной терапии, сохранении выраженного болевого синдрома или осложненном течении, например при недержании, указывающем на выраженное ущемление нервной ткани, показано выполнение операции. Объем операции зависит от анатомии поражения позвоночника, возраста и состояния здоровья пациента. Наиболее распространенными вариантами операций при грыже межпозвоночного диска являются: удаление грыжи диска с ламинотомией (удаление части дужки позвонка в области выхода из позвоночника спинномозгового нерва), ламинэктомия и ламинопластика (частичное удаление дужки позвонка в зоне сдавления нервного корешка и замещение ее пластическим материалом), чрезкожное микрохирургическое удаление грыжи диска (перкутанная дискэктомия), растворяющие диск миниинвазивные процедуры (хемонуклеолиз, холодовая нуклеопластика) и другие.
4. Костные выросты
Любое состояние, при котором происходит патологическое разрастание костных структур позвоночника или их смещение, может привести к сдавлению и ограничению пространства спинномозгового канала, области, где проходит спинной мозг и сопровождающие периферические нервы. Наиболее частыми причинами костного сдавления спинномозговых нервов являются сужение отверстия, через которые поясничные и крестцовые нервы выходят из спинного мозга (чаще бывает в результате артрита поясничного сустава), спондилоартроза или спондилолистеза поясничного отдела позвоночника (уменьшение размеров одного позвонка относительно другого) и стеноз позвоночного канала (в результате которого развивается сужение просвета спинномозгового канала и сдавление спинного мозга или нервных корешков костными «шпорами» или другими мягкими тканями, прилежащими к позвоночнику). Сдавление спинного нерва может привести к клинике, характерной для болей в спине, связанных с пояснично-крестцовым радикулитом, иррадиирующих (отдающих) в ноги. Стеноз позвоночного канала может вызвать появление болей, которые усиливаются при ходьбе и уменьшаются в покое, имитирую боли, характерные для перемежающейся хромоты, возникающей при атеросклерозе сосудов нижних конечностей и нарушении кровоснабжения ног (возникает так называемая псевдоперемежающаяся хромота). Использование того или иного метода лечения этой патологии зависит от выраженности симптомов и варьирует от отдыха и дозированных тренировок до перидуральных инъекций и хирургической декомпрессии, основанной на удалении костных участков, сдавливающих нервные ткани.
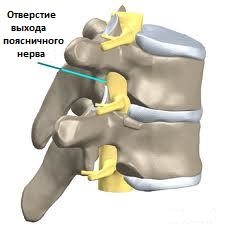
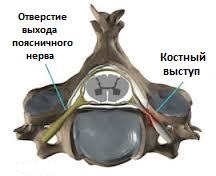
Рис.2 Поясничная радикулопатия за счет сдавления костным выступом
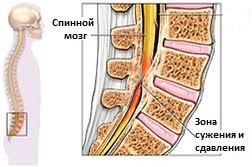
Рис.3 Стеноз позвоночного канала
5. Костно-суставная патология
Любая косто-суставная патология может привести к появлению боли в поянице и обычно включает такие состояния как врожденные изменения структуры позвоночника, изменения, связанные с дегенеративными изменениями позвонков и межпозвоночных суставов, и воспалительные изменения суставов (артрит).
Врожденная патология позвоночника – самыми распространенными врожденными заболеваниями позвоночника являются сколиоз и спина бифида (spina bifida). Сколиоз – это искривление позвоночника в поперечной плоскости, которое может быть вызвано разностью в длине ног (функциональный сколиоз) или из-за неправильного строения позвоночника (структурный сколиоз). Детям, имеющим выраженное искривление позвоночника (структурный сколиоз) может потребоваться проведение фиксации с помощью корсетов или корректоров и операции на позвоночнике. У взрослых из-за выраженных структурных изменений и отсутствия эластичности тканей, свойственной детям, корректирующие операции при сколиозе выполняются крайне редко, и чаще стараются использовать средства фиксации и вытяжения поясничного отдела позвоночника.
Спина бифида (Spina bifida) – врожденный дефект дужки поясничного позвонка, часто сочетающийся с отсутствием остистого отростка. Обычно происходит поражение самого нижнего поясничного позвонка или верхушки крестца. Появление дефекта связано с неправильным развитием и закладкой позвоночника плода во время беременности и незаращением дужки позвонка. Иногда спина бифида может незначительной и не вызывает клинических проявлений. Но иногда, сопровождается серьезными нарушениями функции тазовых органов и нижних конечностей.
Дегенеративные изменения позвонков и межпозвонковых суставов – при старении в организме происходят изменения содержания вода и белка, которые являются основными структурными компонентами хрящевой ткани. Снижение содержания воды и белка приводят к ослаблению, истончению и ломкости хрящевой ткани. А поскольку межпозвоночные диски и суставные поверхности позвонков состоят из хрящевой ткани и подвержены постоянным нагрузкам и травматизации, в них могут происходить дегенеративные процессы. Такие изменения межпозвоночных дисков носят название спондилёз. Спондилез может быть выявлен на рентгенограммах позвоночника и выглядит как сужение (уменьшение) межпозвоночного пространства. Это изменение структуры межпозвоночного диска, которое предрасполагает к формированию грыжи диска и локальной боли в пояснице (по типу "прострела") у пациентов старшей возрастной группы. Дегенеративный артроз (остеоартроз) поясничного сустава также может быть причиной локальной поясничной боли. Признаки остеоартроза хорошо выявляются с помощью рентгенографии. Чаще всего боли при этом состоянии хорошо поддаются различным консервативным мероприятиям, например, прогреванию спины, чередованию отдыха и дозированных физических упражнений, использованию препаратов, купирующих болевой синдром, мышечный спазм и воспаление.
Травма костей и суставов позвоночника – переломы позвонков поясничного отдела позвоночника обычно встречается у пожилых пациентов, страдающих остеопорозом, особенно тех, кто по причину другого заболевания очень долго принимает гормональные препараты, например кортизон. Для таких пациентов даже минимальная нагрузка на позвоночник (например, завязывание шнурков на ботинках) может закончится переломом позвонка. При таком механизме травмы позвонок может разрушиться просто под действием силы сжатия. Перелом позвоночника может стать причиной выраженной локальной боли в спине и талии, усиливающейся при движении или ходьбе. Обычно такая боль не иррадиирует (отдает) в ноги. Перелом позвоночника у более молодых пациентов всегда бывают следствием серьезной травмы, например при автомобильной или спортивной травме или редко в результате судорожного припадка.
Ориентировочные сроки восстановления позвонка после перелома от нескольких недель до нескольких месяцев, сроки заживление у пациентов с остеопорозом как правило существенно растягиваются. Обычно такие пациенты носят поддерживающие корсеты, а у пациентов с остеопорозом позвонков можно выполнить хирургическое лечение, которое носит название – вертебропластика. Суть его состоит в том, что разрушенный остеопорозом позвонок вводится специальный баллон, который затем заполняется специальным наполнителем на основе метилметакрилата, происходит своеобразное «цементирование» позвонка. После такой операции восстанавливается исходная высота и структура позвонка и купируются боли в позвоночнике.
Артрит или спондилоартропатия – это воспалительные поражения суставов позвоночника и других крупных суставов пояснично-крестцовой области (например, артрит крестцово-подвздошного сустава. Наиболее типичные примеры это: реактивный артрит (болезнь Рейтера), анкилозирующий спондилит, псориатический артрит и артрит, вызываемый воспалительными заболеваниями кишечника (например, болезнью Крона и язвенным колитом). При каждом из этих заболеваний возможно появление боли в пояснице и скованности в суставах, преимущественно в утреннее время. Обычно эта патология появляется на 2-3 –м десятке жизни и для лечения используются противовоспалительные и цитостатические препараты, позволяющие уменьшить болевой синдром, явления воспаления и замедляют ее прогрессирование.
Какие еще причины могут привести к появлению боли в спине?
Среди других наиболее частых причин болей в пояснице можно выделить следующие: патология почек, беременность, патология яичников, матки и опухоли.
Почечная патология
Инфекция мочевыводящих путей и почек, мочекаменная болезнь (МКБ) и травма почек часто являются причиной развития болей в пояснице. Диагностика патологии почек не вызывает сложностей и включает анализ мочи, ультразвуковое исследование почек или другие методы исследования брюшной полости и забрюшинного пространства (например, КТ или МРТ).
Беременность
При беременности боли в пояснице возникают из-за физиологического искривления позвоночника и на поздних сроках из-за чисто механического фактора вынашивания ребенка, создающего дополнительную нагрузку на позвоночник. Кроме этого, определенное значение имеет гормональный фон во время беременности, когда женские гормоны эстроген и релаксин приводят к разрыхлению и расслаблению связочного аппарата позвоночных суставов, вызывая нестабильность позвонковых сочленений. Для укрепления мышечно-связочного аппарата позвоночника и купирования болей в спине во время беременности рекомендуют различные физические упражнения.
Заболевания яичников и матки
Кисты яичников, фиброзные опухоли матки (например, миома матки) и эндометриоз также часто являются причиной боли в пояснице. Также как и с патологией почек, проведение полноценного гинекологического обследования может установить точный диагноз.
Опухоли
Причиной болей в пояснице могут быть опухоли (доброкачественные или злокачественные), исходящие из позвоночника или таза, спинного мозга (их называют первичными) и опухоли, образовавшиеся в других частях тела и мигрировавших с током крови или лимфы в поясничную область (их называют вторичными или метастатическими). Диапазон симптомов при опухолях может быть различным, от локальных болей до очень выраженной нестерпимой боли и потери функции нервов и мышц (даже недержание мочи и/или кала) и зависит от размеров опухоли и вовлечения в опухолевый процесс нервной ткани. Для диагностики опухолей поясничной и тазовой области, как правило, используются такие инструментальные методы исследования, как рентгенография, сцинтиграфия костей, магнитно-резонансная и компьютерная томография (МРТ и КТ).
Какие нестандартные причины появления боли в спине известны?
Среди необычных причин болевого синдрома в пояснице можно выделить костная болезнь Педжета, кровотечение или инфекцию в полости малого таза, инфекцию хрящей и/или костей позвоночника, аневризму аорты и опоясывающий лишай.
Костная болезнь Педжета
Это заболевание неизвестной этиологии (точная причина не установлена), при котором нарушается нормальный синхронный рост кости и нормальное ремоделирование кости. Болезнь Педжета или деформирующая остеодистрофия приводит к формированию деформации и ослаблению кости, сопровождающихся появлением локальных болей в области кости. Это заболевание наиболее типично для пациентов в возрасте старше 50 лет, хотя причинами считают наследственный (генетический) фактор и некоторые редкие вирусные инфекции. Разрастание и утолщение некоторых участков позвонков может привести к появлению боли в пояснице, схожей с болями при пояснично-крестцовом радикулите.
Костная болезнь Педжета может быть диагностирована при проведении стандартной рентгенографии, тем не менее, для установления точного диагноза может потребоваться биопсия кости. Рентгенография позволяет определить степень распространения болезни, при которой возможно поражение сразу нескольких костей позвоночника. Также для дифференциальной диагностики может быть полезным исследование общего анализа крови и определение уровня щелочной фосфатазы в крови, кроме того эти исследования крови позволят контролировать эффективность лечения. При лечении болезни Педжета доказали свою эффективность такие препараты, как аспирин и другие противовоспалительные препараты, обезболивающие препараты и препараты, замедляющие костные разрастания, например кальцитонин (Кальцимар – Calcimar, Миакальцин – Miacalcin), этидронат (Дидронел – Didronel), алендронат (Фосамакс – Fosamax), ризедронат (Актонель – Actonel), и памидронат (Аредия – Aredia).
Кровотечение или инфекция в полости малого таза
Кровотечение в полости малого таза может развиться без предшествующей травмы и обычно развивается у пациентов, принимающих разжижающие препараты, например, варфарина (Coumadin), или женщин с внутрибрюшным кровотечением при внематочной беременности (что бывает существенно реже). У таких пациентов появление боли в пояснице может быть первым симптомом кровотечения в забрюшинном пространстве, брюшной полости и полости малого таза, поскольку при этом происходит сдавление спинномозговых нервов и нервов поясничного сплетения. По характеру эти боли напоминают боли встречающиеся при пояснично-крестцовом радикулите и иррадиируют в нижние конечности. Инфекция брюшной полости и полости малого таза является нечастой причиной боли в пояснице, но может быть осложнением таких серьезных заболеваний, как дивертикулит, болезнь Крона, язвенный колит, воспаление придатков с инфекцией маточных (фаллопиевых труб) или матки, и даже аппендицит.
Инфекция хрящей и/или костей позвоночника
Инфекция межпозвоночных дисков (инфекционный дисцит) и позвонков (остеомиелит) очень редкая патология. Эти болезни приводят к появлению локальной боли в пояснице и сопровождается повышением температуры или лихорадкой. Самыми распространенными причинными инфекции, найденной при посевах этих тканей позвоночника являются золотистый стафилококк (Staphylococcus aureus) и микобактерия туберкулеза (Mycobacterium tuberculosis). Поражение позвоночника микобактерией туберкулеза также называют болезнью Потта. Эти заболевания обычно требуют проведения интенсивных и длительных курсов антибиотиков, а при деструкции позвонков – выполнения операции. Еще они видом инфекции, при котором возможно инфицирование структур позвоночника является бруцеллез, передающийся пациенту через козье молоко.
Аневризма аорты
В пожилых людей, атеросклероз может вызвать расширение и ослабление стенки самого крупного артериального сосуда в животе – аорты. Ослабление стенки приводит к ее выпячиванию и аневризматическому расширению, которое носит название аневризмы брюшной аорты. В большинстве случаев аневризма брюшной аорты не вызывает никаких симптомов, но в случаях, когда она достигает очень больших размеров возможно появление пульсирующей боли в животе или поясничной области. Иногда аневризмы достигают такого размера, что стенка ее может давить на нервы поясничного сплетения, вызывая симптомы типичные для пояснично-крестцового радикулита, а также вызвать разрушение прилежащих к аневризме тел поясничных позвонков. Обычно при достижении определенного размера, когда существует риск разрыва аневризмы, пациентам предлагают проведение операции – резекции аневризмы с протезированием удаленного участка аорты.
Опоясывающий лишай
Опоясывающий лишай (герпес зостер, «herpes zoster») – острое вирусное инфекционное заболевание, вовлекающее в инфекционный процесс спинномозговые нервы, отвечающие за чувствительность и иннервацию кожных покровов. При опоясывающей лишае обычно поражается один или несколько поясничных нервов на какой то одной стороне туловища в поясничной области. Как полагают при опоясывающем лишае вирус герпеса, появляющийся в организме после перенесенной ветрянки, находится в дремлющем состоянии и активизируется при воздействии мощного стрессового фактора или снижении иммунитета. У пациентов с опоясывающим лишаем этот вирус при активизации вызывает инфекцию и раздражение чувствительного поясничного нерва, который имеет нервные окончания в коже поясничной области. Это сопровождается появлением выраженных болей в пояснице и появлением мелких пузырчатых высыпаний, напоминающих высыпания при ветрянке, только в большем количестве, и находящихся в проекции прохождения нерва. Иногда появление кожной сыпи может предшествовать появлению болей в спине, это тот период, когда можно своевременно начать противовирусное лечение. Обычно мелкие пузырчатые герпетические высыпания появляются в течение нескольких дней и исчезают через 1-2 недели после появления с образованием мелких корочек. Редко после купирования воспалительных явлений возможно сохранение хронической невралгии (постгерпетической невралгии). В качестве лечения опоясывающего лишая обычно используют успокаивающие лосьоны, например, каламин, противогерпетические препараты, например, ацикловир (Зовиракс – Zovirax) для купирования инфекции и прегабалин (Лирика – Lyrica) или ксикаин (Лидодерм – Lidoderm) с целью обезболивания.
Какие признаки или симптомы часто сочетаются с болями в спине?
Обычно боли в спине могут сопровождать самые различные симптомы, сочетание которых зависит от конкретной первопричины заболевания. Перечисли наиболее распространенные из них: нарушение чувствительности и/или покалывание (праестезии) в ногах, недержание мочи или кала, появление болей при ходьбе, невозможность ходьбы, слабость в ногах, атрофия (уменьшение в размерах) мышц ног, кожная сыпь, повышение температуры, озноб, похудание, боли в животе, рези и жжение при мочеиспускании, головокружение, суставные боли и усталость.
Как проводится диагностика причин появления болей в пояснице?
Диагностика боли в спине начинается со сбора анамнеза заболевания и объективного осмотра. Для постановка точного диагноза необходим детальный расспрос пациента с учетом сроков и возможных причин появления боли, оценки состояний, уменьшающих или усиливающих боль, выявления связанных симптомов (лихорадки, потери чувствительности, покалывания, недержания и т.д.), а также продолжительности и прогрессирования симптомов. Кроме обследования области живота, поясницы и нижних конечностей, может потребоваться ректальное исследование и инструментальные исследования органов малого таза. Среди лабораторно-инструментальных методов могут использоваться общие анализы крови и мочи, стандартное рентгенографическое исследование, магнитно-резонансная томография и компьютерная томография, сцинтиграфия костей и тесты, оценивающие функциональное состояние нервов, например электромиография (ЭМГ) и исследование скорости нервной проводимости.
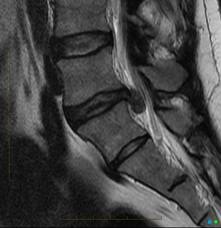
Рис.4 МРТ при грыже межпозвоночного диска
Какое лечение используется при болях в пояснице?
Выбор лечения боли в спине находится в прямой зависимости от причины, провоцирующей ее появление и хорошо расписан в основных разделах этой статьи ранее. Важно помнить, что перед определением варианта лечения каждый пациент должен быть всесторонне и индивидуально обследован, для учета влияния на лечение сопутствующей патологии и уровня деятельности.
Как показали исследователи из национального американского колледжа ревматологии, очень важным аспектом, который необходимо учитывать перед началом лечения болей в спине, является собственное восприятие пациентом сложившейся ситуации. Исследователи из Великобритании отметили, что те пациенты, симптомы которых сильно снижали качество жизни, или проводимое лечение не было достаточно эффективным, в дальнейшем имеют не очень благоприятный прогноз. Этот факт еще раз напоминает врачам о важности учета индивидуального восприятия и акцентирования пациентами их состояния перед планированием лечения.
Необходимо также напомнить, что статья носит исключительно обзорный характер и с особенностями лечения каждого заболевания, вызывающего боли в пояснице, лучше познакомится в отдельных подстатьях.
Можно ли избавиться от болей в пояснице и каков прогноз при поясничных болях?
Также как и в случае с лечением, ответ на этот вопрос зависит от причины развития болей в спине. Например, боли при остром повреждении купируются быстрее, чем при лечении хронических состояний, требуя минимального лечения. С другой стороны, сложные структурные изменения костного компонента позвоночника, вызывающие раздражение спинного мозга, могут потребовать выполнения серьезной реконструктивной операции, и дальнейшие перспективы будут зависеть от квалификации и опыта хирурга.
Для улучшения отдаленных результатов к лечению обычно привлекают физиотерапевтов, которые под каждого пациента индивидуально подбирают программу реабилитации и физических упражнений.
Можно ли избежать появления боли в пояснице?
Основным способом профилактики появления болей в пояснице является предотвращение ее травматизации. Дополнительно, возможен подбор и выполнение комплекса мероприятий, направленных на укрепление поясничной области (различные тренировки, йога, плавание и т.д.) и снижающих вероятность повреждения при чрезмерной нагрузке.