Основные факты о внематочной беременности
Что такое внематочная беременность?
Каковы факторы риска для внематочной беременности?
Какие признаки и симптомы внематочной беременности появляются раньше всего?
Как внематочная беременность диагностируется?
Каков риск для здоровья при внематочной беременности?
Какие виды лечения доступны при внематочной беременности?
Факты о внематочной беременности
Внематочная беременность – это беременность, которая развивается за пределами внутренней оболочки матки. Ниже представлены основные факты о заболевании:
- Ключевые факторы риска для внематочной беременности – это ранее уже наблюдавшаяся внематочная беременность, а также хирургические манипуляции и инфекции, которые нарушают нормальную анатомию маточных труб.
- Основной риск при внематочной беременности для здоровья пациентки – это внутреннее кровотечение.
- Диагностика внематочной беременности обычно предусматривает изучение уровня гормонов в крови и проведение УЗИ органов малого таза, чтобы выявить признаки внематочной беременности.
- Вариантами лечения внематочной беременности являются выполнение экстренного хирургического вмешательства, также использование различных лекарственных средств.
- Залогом хороших результатов лечения является выявление внематочной беременности на ранних сроках.
Что такое внематочная беременность?
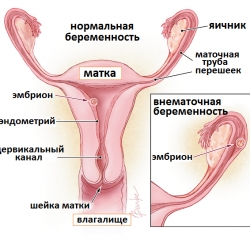
Внематочная беременность (ВБ) является состоянием, при котором оплодотворенная яйцеклетка прикрепляется и развивается в любом другом месте организма, чаще в других органах малого таза, но не на внутренней оболочке матки. В подавляющем большинстве случаев происходит развитие так называемой трубной беременности, при которых беременность развивается в маточной трубе. По статистике ежегодно среди всех случаев внематочной беременности регистрируется до 98% подобных случаев. В остальных 2 процентах случаев внематочная беременность развивается в яичниках, шейке матки и даже брюшной полости.
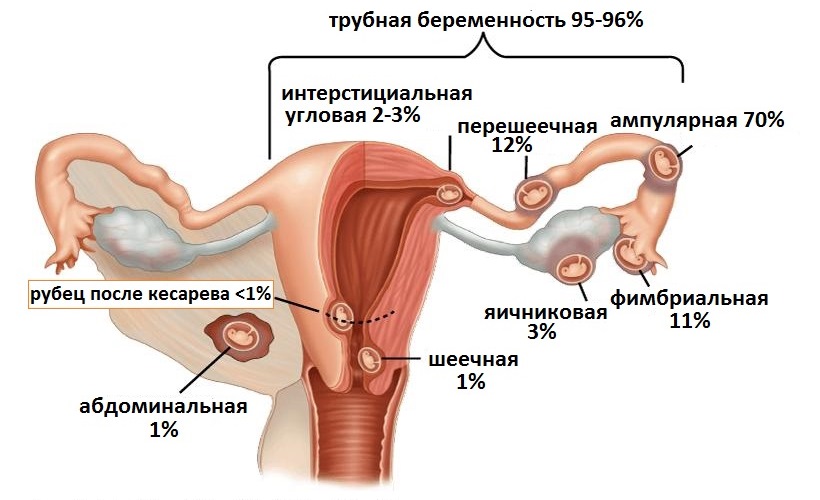
Рис.1 Частота и виды внематочной беременности
В среднем, внематочная беременность встречается примерно один раз на 50 беременностей. Другая патология беременных - молярная беременность (хорионаденома) - отличается от внематочной тем, что она, как правило, представляет собой разрастание плацентарной ткани без образования эмбриона. Данная патология развивается в результате нарушения процессов на генном уровне. Из-за использования трех отцовских хромосом и не использования материнских беременность не развивается, а формируется разрастание плаценты, которое провоцирует появление симптоматики ложной беременности.
Внематочная беременность на ранних сроках клинически никак себя не проявляет до момента разрыва маточной трубы или другого органа, где развивается беременности. Такой разрыв является ключевым риском для здоровья, поскольку может привести к развитию спонтанного и интенсивного внутреннего кровотечения. До 19 века смертность от заболевания превышала 50%. К концу 19-го столетия усилиями медиков, благодаря внедрению в практику хирургических методов лечения, данный показатель удалось впервые сократить до 5%.
Согласно современным статистическим данным, главным образом, благодаря ранней диагностике, при которой диагностируется внематочная беременность на ранних сроках, сегодня смертность составляет меньше пяти случаев на 10000. Правда, хоть выживаемость от внематочной беременности и улучшается, случаев заболевания ежегодно фиксируется больше. Основной причиной неблагоприятного исхода является позднее обращение за врачебной помощью. Внематочная беременность также остается ведущей причиной смертности в первом триместре беременности.
Стоит также отметить, что в редких случаях внематочная беременность может наблюдаться одномоментно с обычной внутриматочной. Это нарушение именуется гетеротопической беременностью. Частота встречаемости данной патологии возросла в последние годы в связи с ростом использования ЭКО (экстракорпорального оплодотворения) и других вспомогательных репродуктивных технологий.
Каковы факторы риска для внематочной беременности?
Есть несколько факторов, которые увеличивают вероятность развития внематочной беременности, но важно также отметить, что заболевание может возникнуть у женщин и без действия каких-либо факторов риска внематочной беременности. Самым серьезным фактором риска для внематочной беременности – это наличие ранее перенесенных случаев патологической беременности в анамнезе. Частота рецидивов составляет 15% после первой внематочной и 30% - после второй беременности после внематочной беременности.
Любое нарушение нормального строения маточных труб может быть фактором риска для трубной беременности или внематочной беременности иной локализации. Присутствие операции на маточных трубах в анамнезе, такой как стерилизация или реконструктивная пластика, может свидетельствовать о возможном образовании рубцов и нарушении нормальной анатомии и проходимости труб, что тоже увеличивает риск внематочной беременности. Кроме того, определенное патогенное значение имеет инфекция, врожденные аномалии и опухоли маточных труб.
Инфекция в области таза (воспаление тазовых органов) является еще одним фактором риска внематочной беременности. Инфекции органов малого таза, как правило, бывают вызваны передающимися половым путем микробами, такими как хламидии или гонококки - бактериями, вызывающими гонорею. Не передающиеся половым путем бактерии тоже могут вызывать инфекции органов малого таза, что также увеличивает риск внематочной беременности.
Инфекция вызывает повреждение или рубцевание маточных труб. Дело в том, что слизистая оболочка труб покрыта небольшими ресничками. Эти образования важны для плавной транспортировки яйцеклетки из яичника через фаллопиевы трубы в матку. Если реснички повреждены инфекцией, то перемещение яйцеклетки нарушается вплоть до полного прекращения их двигательной активности.
В результате нарушения транспорта оплодотворенная яйцеклетка, которой некуда деваться, запросто может прикрепиться к стенке маточной трубы, не достигнув матки, образовав, таким образом, внематочную беременность. Кроме того, связанные с инфекцией рубцевание или частичная закупорка фаллопиевых труб могут также снизить шанс яйцеклетки достичь полости матки и нормальной имплантации в стенку матки.
Как отмечают медики, неразборчивость в половых связях также связана с повышенным риском внематочной беременности. Здесь причинно-следственная связь очевидна, наличие нескольких половых партнеров повышает риск женщины заразиться инфекциями.
Как и инфекции органов малого таза, такие заболевания, как эндометриоз, миома матки или тазовые спайки, могут повлечь сужение труб и нарушение перемещения яйцеклетки по ним, тем самым увеличивая шансы на формирование внематочной беременности.
Примерно 50% беременностей у женщин, использующих внутриматочные спирали, бывает расположено за пределами матки. Тем не менее, шансы женщин забеременеть во время использования спирали являются небольшими. Таким образом, общее число случаев подобной внематочной беременности является очень низким.
Курение сигарет женщиной также связано с повышенным риском внематочной беременности. Этот риск зависит от дозы никотина и увеличивается с увеличением количества ежедневно выкуриваемых сигарет.
Какие признаки и симптомы внематочной беременности появляются раньше всего?
Классические признаки внематочной беременности включают в себя:
- боли в животе;
- вагинальное кровотечение;
- отсутствие менструации (аменорею).
Рис.2 Маточное (вагинальное) кровотечение при внематочной беременности
Внематочная беременность на ранних сроках протекает незаметно. Женщина не может знать, что она беременна, хотя месячные при внематочной беременности отсутствуют. Вышеназванные симптомы и признаки внематочной появляются уже при перфорации маточной трубы, что сопровождается сильной болью и активным внутренним кровотечением. И лишь аменорея, особенно при отсутствии плодного яйца в матке, является диагностическим признаком, позволяющим заподозрить внематочную беременность.
Справедливости ради стоит отметить, что вышеназванные признаки могут не иметь абсолютно никакого отношения к внематочной беременности. Они могут быть связаны с угрозой прерывания при обычной беременности. Поэтому при подозрении на внематочную всегда требуется тщательное обследование.
Важным для диагностики является то, что симптомы внематочной беременности обычно появляются в периоде от шести до восьми недель после последней менструации, но иногда, если внематочная беременность локализируется не в маточной трубе, а находится в другом месте, они могут проявляться и позже.
Неспецифические признаки беременности, например, тошнота по утрам, могут также присутствовать и при внематочной беременности. Слабость, головокружение и обморочное состояние, появляющиеся у женщины, свидетельствуют о возможном серьезном внутреннем кровотечении. Дело в том, что при кровотечении наблюдается низкое артериальное давление, провоцирующее появление вышеназванных симптомов.
Внематочная в стадии разрыва трубы требует оказания скорой медицинской помощи. К сожалению, 15 - 20% женщин с кровотечением не считают, что это может быть связано с внематочной беременностью, и не обращаются к врачу сразу при появлении крови.
И лишь тогда, когда из-за кровотечения значительно падает давление и наступает шоковое состояние (слабый нитевидный пульс, бледность кожных покровов, спутанность сознания), родственники пациентки обращаются в скорую помощь. Увы, время может быть упущено, поэтому медики настаивают, чтобы женщины более внимательно относились к своему здоровью.
Как внематочная беременность диагностируется?
Первым шагом к диагностике заболевания является очная консультация гинеколога и осмотр, повышающие шанс заподозрить внематочную беременность на ранних сроках. В дальнейшем задачей медиков является проведение теста на беременность, главным образом основывающегося на выявлении специфических гормонов, характерных для беременной женщины.
Рис.3 Тест на беременность
При подозрении на внематочную беременность для диагностики используется сочетание осмотра, гормонального теста на беременность и проведенного УЗИ органов малого таза. Именно эти обследования, как правило, выявляют признаки внематочной беременности и помогают установить окончательный диагноз.
Стоит отметить, что трансвагинальное УЗИ является наиболее полезным тестом для визуализации места нахождения внематочной. С его помощью можно выявить ранние признаки внематочной беременности. Во время этого теста ультразвуковой датчик вводится во влагалище, и изображения органов малого таза четко видны на мониторе.
Рис.4 УЗИ брюшной полости и малого таза
Трансвагинальное УЗИ может показать наличие плодного яйца как при нормальном (маточном) расположении плодного яйца, так и при внематочном. Однако иногда результатов только этого исследования может быть не достаточно.
Вместо того, чтобы определить наличие плодного яйца, содержащего видимый эмбрион, обследование может выявить просто подозрительную массу тканей в области маточных труб или в других местах, что наводит на мысль о наличии, но не является решающим для постановки диагноза «внематочная беременность». Ультразвук также может продемонстрировать отсутствие беременности в матке.
Гормональные тесты на беременность предназначены для выявления специфических гормонов. Интерес для диагностики составляет показатель числа бета-субъединиц хорионического гонадотропина, который учитывают при диагностике внематочной беременности. Бета уровень ХГЧ обычно поднимается во время беременности. Однако аномальный характер повышения уровня этого гормона может быть ключом к ранней диагностике внематочной беременности.
В редких случаях может потребоваться лапароскопия, чтобы точно подтвердить диагноз внематочной беременности. Во время лапароскопии инструменты с крошечной камерой вводятся через небольшие разрезы в брюшной стенке, обеспечивая наилучшую визуализацию структур в брюшной полости и малого таза. Оперативное вмешательство является щадящим.
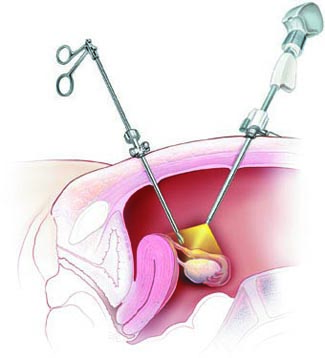
Рис.5 Лапароскопия при внематочной беременности
Каков риск для здоровья при внематочной беременности?
Организм некоторых женщин способен спонтанно растворить начинающий внематочно, т.е. неправильно развиваться плод без каких-либо видимых побочных эффектов. При этом ситуация не требует дополнительного лечения, а лишь наблюдения в динамике.
Однако истинная причина, по которой внематочная беременность на ранних сроках рассасывается, на данный момент неизвестна. Поэтому нет возможности заранее предсказать, у каких пациенток беременность рассосется сама, а каким потребуется медицинская помощь.
Наиболее опасным осложнением внематочной беременности является разрыв, который приводит к внутреннему кровотечению, повреждению органов малого таза и брюшной полости, сильной боли, шоку и даже смерти. Кровотечение при внематочной беременности нельзя оставлять без наблюдения, так как может потребоваться немедленное хирургическое вмешательство.
Кровить может как плацента плодного яйца, так и разрушенная труба или поврежденный растущим плодом другой орган малого таза. Поступая в брюшную полость, кровь вызывает раздражение внутренних органов, сопровождающееся сильными болями. Травмы при надлежащем уходе зарубцуются, однако впоследствии наличие рубцовой ткани может привести к образованию новой внематочной беременности, что никоим образом не улучшает прогноз при данном заболевании.
Какие виды лечения доступны при внематочной беременности?
Варианты лечения внематочной беременности включают наблюдение, лапароскопию, лапаротомию и лекарственную терапию. Выбор в пользу того или иного метода выполняется индивидуально, причем учитывается сроки возникновения ранних признаков внематочной беременности. У некоторых беременность рассасывается самостоятельно, без необходимости какого-либо вмешательства, в то время как другие требуют срочной операции из-за опасных для жизни кровотечений.
Предугадать вариант развития невозможно, поэтому медики не сидят в ожидании, пока все само рассосется. Из-за риска разрыва и потенциальных последствий большинство пациенток с диагнозом внематочной беременности сразу направляются на лечение с помощью хирургического вмешательства или медикаментозной терапии.
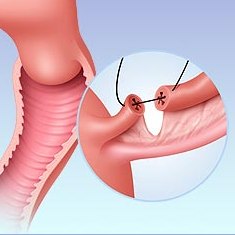
Рис.6 Резекция трубной беременности и сшивание концов маточной трубы
Тем, кому показано оперативное вмешательство, чаще всего предлагается лапаротомия или лапароскопия. Лапаротомией является процедура, при которой выполняется поперечный надрез по нижней части живота, через который удаляется плодное яйцо. Лапароскопия включает в себя проведение операции через крошечные разрезы в коже в области таза.
Для многих хирургов и пациентов лапароскопия предпочтительнее, чем лапаротомия, из-за крошечных разрезов, делающих операцию более щадящей, а послеоперационный восстановительный период – более коротким. При оптимальных условиях маленький разрез может быть сделан непосредственно над маточной трубой, и внематочную беременность удаляют, оставляя саму трубу практически нетронутой.
Тем не менее, некоторые условия делают лапароскопию менее эффективным методом. Они включают в себя массивное рубцевание органов малого таза и чрезмерное кровотечение в брюшной полости или малом тазу. В некоторых случаях местоположение плода или степень повреждения органа, к которому прикрепилась яйцеклетка, не позволяют справиться с задействованием одной лишь лапароскопии. Так как может потребоваться удаление внематочной беременности, включая часть фаллопиевой трубы, всю трубу, яичник и даже матку.
Отметим, что у определенной группы женщин, которые имеют внематочную беременность, может иметь успех и своевременная адекватная медикаментозная терапия. Около 35% женщин с внематочной беременностью являются кандидатами для медикаментозного, а не хирургического лечения.
Метод лекарственной терапии предполагает использование противоопухолевого препарата, называемого метотрексататом (Rheumatrex, Trexall). Этот препарат действует, убивая растущие клетки плаценты, тем самым, вызывая выкидыш при внематочной. Правда, некоторые пациентки могут не реагировать на метотрексат и требуют удаления внематочной беременности.
Метотрексат при лечении внематочной беременности набирает популярность из-за своей высокой эффективности и низкого уровня побочных эффектов. Выбор в его пользу делается после тщательного взвешивания всех аспектов каждого конкретного случая. Так, существуют определенные факторы (размер плода, концентрация ХГЧ), которые помогают определить, какая женщина является кандидаткой в пользу получения данного препарата, а не проведения оперативного вмешательства.
Оптимальные кандидаты для приема метотрексата – женщины, у которых число бета-субъединиц ХГЧ меньше или равно 5000 мМЕ/мл. У пациенток, которым по показаниям прописан метотрексат, эффективность терапии составляет около 90%. Также нет доказательств того, что применение этого препарата вызывает какие-либо побочные эффекты во время беременности после внематочной беременности. По ходу терапии обязательно проводят дополнительные тесты ХГЧ, чтобы подтвердить, что лечение метотрексатом эффективно.
Делая прогноз на будущее при внематочной беременности, стоит отметить, что несмотря на публикации в прессе несколько сообщений о женщинах, рожавших через кесарево сечение жизнеспособных младенцев при внематочной беременности, практически такой положительный исход встречается крайне редко.
Шанс выносить внематочную беременность полный срок настолько низок, а риск для женщины настолько велик, что вынашивание не может быть рекомендовано. Было бы идеально, если бы внематочную беременность из маточной трубы можно было бы хирургическим путем переместить в матку.
Однако, несмотря на все попытки, подобное лечение не признано в качестве успешной процедуры. И все же, говоря о проблеме в целом, медики радуются, ведь наблюдаются большие успехи в ранней диагностике и эффективном лечении внематочной беременности, да и смертность от этого заболевания резко сократилась. Благодаря современным методикам и достижениям репродуктологии в подавляющем большинстве случаев новая беременность после внематочной беременности развивается благополучно.