Что такое врожденные пороки сердца (ВПС)?
Как работает сердце ребенка?
Какие варианты врожденных пороков сердца существуют или классификация врожденных пороков сердца?
Какие еще синонимы врожденных пороков сердца можно встретить в обращении?
Каковы причины формирования врожденных пороков сердца?
Какие симптомы или признаки характерны для врожденных пороков сердца?
Как проводится диагностика врожденных пороков сердца?
Каким образом проводят лечение врожденного порока сердца?
Качество жизни пациентов с ВПС и что необходимо делать чтобы это качество улучшить?
Что такое врожденные пороки сердца (ВПС)?
Врожденный порок сердца это патология (заболевание), при котором в сердечно-сосудистой системе с рождения существуют определенные дефекты развития и строения сердца и сосудов. Чаще это собирательное понятие целой группы заболеваний. Их появление возможно практически в любой части сердечно-сосудистой системы: в стенках полостей сердца, сердечных клапанах, стенках артерий или вен, несущих кровь к сердцу или от него к тканям и органам. Изменения в строении сердца и сосудов нарушает синхронный и отработанный процесс перемещения крови по сердечно-сосудистой системе. Во многом изменения в кровообращении могут влиять на выраженность признаков, появляющихся при врожденных пороках сердца и сосудов.
Существует большое количество разных пороков, некоторые из них могут быть простыми и никак себя не проявлять вплоть до преклонного возраста, а другие бывают настолько сложными, что при рождении новорожденного требуют оказания немедленной помощи и лечения.
Врожденные пороки сердца наиболее распространенная форма всех врожденных пороков, поскольку встречается у каждых 8 из 1 000 новорожденных. Благодаря статистическим исследованиям известно, что ежегодно в США рождается около 35 000 младенцев с врожденными пороками сердца. В большинстве своем ряд пороков не требуют дополнительного вмешательства и лечения.
Однако некоторые новорожденные со сложными сердечными пороками нуждаются в оказании экстренной помощи или даже в выполнении хирургического лечения. В течение последних нескольких десятилетий возможности диагностики и лечения врожденных пороков сердца шагнули вперед, что позволило лечить все более сложные варианты пороков и добиваться хороших прогнозов лечения.
В результате современных высоких технологий диагностики и лечения дети с врожденными пороками сердца не отстают в развитии от обычных детей и становятся взрослыми, могут вести более активный образ жизни.
Большинство пациентов со сложными сердечными дефектами постоянно нуждаться в специальном лечении и выработке определенного образа жизни. Их родители или сами пациенты, находящиеся уже во взрослом возрасте, должны выстраивать свою жизнь с учетом различных условий, которые могут отразиться на их состоянии, например, необходимо избегать различных заболеваний, приобретения определенных профессий, беременности, соблюдать правила контрацепции (у таких пациентов высокий риск рождения детей с врожденными пороками) и проводить профилактику развития инфекции при выполнении разных медицинских мероприятий. Известно, что в Соединенных Штатах Америки в настоящее время живет около 1 миллиона взрослых пациентов с врожденными пороками сердца.
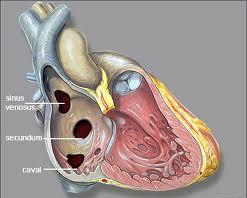
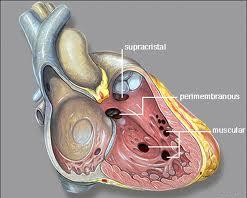
Рис.1 Наиболее распространенные ВПС: дефект межпредсердной перегородки (ДМПП) и дефект межжелудочковой перегородки (ДМЖП)
Как работает сердце ребенка?
Чтобы понять, как врожденные пороки сердца приводят к появлению разных симптомов, необходимо понимать, как устроено и работает нормальное здоровое сердце.
Сердце ребенка представляет собой мышечный орган размером с кулак его «владельца». Оно работает как мышечный насос и сокращается приблизительно 100 000 раз в день.
Сердце состоит из двух частей, отделенных друг от друга мышечной стенкой, которая носит название перегородки. Правая часть сердца прокачивает кровь к легким, что позволяет обогатить кровь кислородом. После этого кровь из легких перемещается с током крови в левую половину, откуда распределяется ко всем органам и тканям организма, выполняя при этом питательную и газообменную функцию.
Сердце имеет четыре камеры и четыре клапана, и связано с органами и тканями различными кровеносными сосудами. Вены – это кровеносные сосуды, которые несут кровь от тела к сердцу. Артерии – это кровеносные сосуды, которые наоборот уносят кровь из сердца к органам и тканям.
Камеры сердца
Сердце имеет четыре камеры.
- Предсердия - две верхних камеры сердца, в которых происходит накопление крови, поступающей в сердце.
- Желудочки - две нижних камеры, из которых кровь при их сокращении поступает в легкие или в другие части тела.
Клапаны сердца
Четыре сердечных клапана контролируют процесс перемещения крови из предсердий в желудочки и из желудочков в две крупные артерии, выходящие из сердца – аорта и легочная артерия.
- трикуспидальный ("три - 3, куспидальный - створка") клапан находится в правой половине сердца и отделяет правое предсердие от правого желудочка.
- легочный клапан находится в правых отделах сердца и отграничивает правильный желудочек от выводного тракта легочной артерии, по которой кровь поступает в лекие и подвергается газообмену.
- митральный клапан находится в левой половине сердца, между левым предсердием и левым желудочком.
- аортальный клапан расположен слева между левым желудочком и восходящей аортой, которая представляет собой крупную артерию, кровоснабжающую все органы и ткани организма.
Клапаны работают по принципу двери, через которую кровь поступает в комнату (камеру) сердца, после чего дверь (клапан) захлопывается и препятствует обратному поступлению крови в предыдущую комнату (камеру). Этот процесс способствует постоянному однонаправленному перемещению крови по камерам сердца и по сосудистому руслу в непрерывном режиме.
Когда клапаны сердца открываются и закрываются, они создают звуковой эффект, называемый тоном сердца, который врач-кардиолог может выслушать с помощью стетоскопа.
- первый звук возникает при закрытии митрального и трикуспидального клапанов в начале систолы. Систола – состояние, когда происходит сокращение желудочков и выброс крови из сердца в крупные сосуды. При этом происходит закрытие митрального и трикуспидального клапанов и предотвращение запроса крови в предсердия.
- второй звук возникает, когда закрываются аортальный и легочный клапаны, что происходит во время диастолы. Диастола – состояние, когда желудочки расслабляются после сокращения, аортальный клапан и клапан легочной артерии захлопываются, предотвращая обратное поступление крови в желудочки. Во время диастолы также происходит заполнение предсердий кровью.
Артерии
Артерии – это основные кровеносные сосуды, выходящие из сердца.
- Легочная артерия, является артерией, по которой кровь течет из правой половины сердца к легким, что необходимо для обогащения крови кислородом.
- Аорта – это основная артерия, которая обеспечивает доставку уже обогащенной кислородом крови, находящейся в левых отделах сердца, ко всем органам и тканям организма.
- Коронарные артерии - самые важные артерии нашего организма, поскольку именно они ответственны за питание (кровоснабжение) самого сердца, точнее миокарда, нуждающегося в постоянном получении крови для собственного сокращения и функционирования.
Вены
Вены – это основные кровеносные сосуды, которые наоборот входят в камеры сердца, принося кровь со всего организма.
- легочные вены приносят в левое предсердие кровь из легких, где кровь проходит процесс обогащения кислородом.
- полые вены - крупные вены (их две – верхняя и нижняя), которые соответственно приносят бедную кислородом кровь от органов и тканей.
Какие варианты ВПС существуют или классификация врожденных пороков сердца?
При формировании порока сердца у новорожденного из-за неправильного строения структур и стенок сердца происходит нарушение правильной циркуляции крови в сосудистом русле.
Условно все пороки сердца, проявляющиеся при рождении делят на простые и сложные. Среди простых наиболее распространенными являются дефекты или отверстия перегородок камер сердца, в результате чего происходит смешивание обогащенной (артериальной) и обедненной (венозной) крови, или стенозы (сужения) клапанов, которые нарушают (блокируют) поток крови, поступающий в легкие или другие органы организма. Более сложные дефекты обычно представляют собой комбинацию из простых сердечных пороков
Примеры простых ВПС
Дефекты в перегородке сердца
Перегородка сердца это мышечная стенка, отделяющая друг от друга левую и правую половину сердца. Именно эта перегородка предотвращает смешивание артериальной и венозной крови. В процессе своего внутриутробного развития кровообращение ребенка построено таким образом, что между малым и большим кругом кровообращения существует несколько сообщений (открытое овальное окно между левым и правым предсердием, открытый артериальный проток между аортой и легочной артерий), которые через какое-то время после рождения самостоятельно закрываются. Эти отверстия являются физиологичными. Однако, в ряде случаев закрытия этих отверстий не происходит и формируются дефекты в перегородках.
Дефект межпредсердной перегородки (ДМПП). ДМПП – это отверстие, расположенное в части перегородки, разделяющей верхние камеры сердца или предсердия. В результате формирования этого дефекта обогащенная кислородом кровь через это отверстие поступает из левого предсердия в правое, что уменьшает поступление крови в левый желудочек и соответственно уменьшает количество поступления обогащенной кислородом крови к органам и тканям организма. В большинстве случаев дефект межпредсердной перегородки редко себя проявляет клинически и симптомы ДМПП появляются только при формировании больших по размерам дефектов.
ДМПП может быть маленьким или большим. При небольших размерах ДМПП происходит смешивание лишь небольших количеств крови между предсердиями. При этом не возникает серьезных изменений в циркуляции крови, газовый состав артериальной и венозной крови меняется мало и при этом не требуется выполнения специального лечения. Кроме того, с возрастом некоторые из этих дефектов самостоятельно закрываются. Однако при более крупных дефектах межпредсердной перегородки постоянный поток крови не дает этим отверстиям закрываться.
Крупные ДМПП могут потребовать хирургического лечения. В последнее время появились варианты малотравматичного внутрисосудистого (эндовасклярного) лечения подобных дефектов – установка различных окклюдеров (заглушек), закрывающих сообщение между предсердиями.
Дефект межжелудочковой перегородки (ДМЖП). ДМЖП – это отверстие между нижними камерами – желудочками. В результате формирования этого отверстия обогащенная кислородом кровь поступает из левого желудочка в правый, вместо того, чтобы при сокращении поступать в аорту и дальше к органам и тканям организма.
Как и дефект межпредсердной перегородки, ДМЖП может быть небольшого или большого размера. При маленьком размере дефект обычно закрывается самостоятельно или требовать минимального лечения. Крупные ДМЖП приводят к перегрузке левого желудочка, увеличению интенсивности его сокращения и повышению артериального давления в правых отделах (камерах) сердца и легких из-за поступления дополнительного объема крови. Увеличение работы сердца и его износ могут привести к формированию сердечной недостаточности и нарушению роста ребенка. Если дефект межжелудочковой перегородки вовремя не закрыть, сохраняющееся высокое артериальное давление в легких или легочная гипертензия может вызвать постепенный склероз и сужение мелких легочных артерий и в дальнейшем пневмосклероз. Для коррекции такого врожденного порока сердца как ДМЖП обычно используется открытая кардиохирургическая операция.
Врожденная патология клапанов
Простые ВПС могут стать причиной неправильного развития клапанов сердца, поддерживающих нормальную циркуляцию крови между предсердиями и желудочками, а также между желудочками и крупными сосудами (аортой и легочным стволом). Существует следующая врожденная клапанная патология:
- Стеноз клапана. Это состояние, когда сердечный клапан полностью не открывается, вызывая дополнительную нагрузку на сердечную мышцу, что необходимо для прокачивания крови через суженный клапан.
- Атрезия клапана. Это состояние, когда сердечный клапан формируется неправильно, образуется резкое сужение в месте его формирования и кровь вообще не проходит из одной камеры сердца в другую.
- Недостаточность и регургитация клапана. Это состояние, когда клапан полностью не закрывается и кровь «просачивается» обратно, формируя дополнительную нагрузку на сердца.
Наиболее распространенным врожденным клапанным пороком является стеноз клапана легочной артерии. Степень такого стеноза может быть различной, от умеренного до выраженного. При умеренном стенозе легочного клапана течение патологии может быть абсолютно асимптомным и дефект клапана может быть выявлен при аускультации по характерному шуму в сердце. Обычно умеренная степень стеноза не требует какого-либо лечения.
У новорожденного или ребенка с выраженным стенозом клапана легочной артерии, правый желудочек испытывает перегрузку при прокачивании крови через легочные артерии и легочную ткань. В результате через легкие проходит меньшее количество крови и соответственно артериальная кровь получает меньше кислорода, чем необходимо для поддержания полноценного тканевого обмена. Кровь становиться более темной и это проявляется изменением окраски кожных покровов, губ и ногтей в синюшный цвет, а само состояние носит название цианоза.
У детей старшей возрастной группы со стенозом клапана легочной артерии возможно появление такого признака, как резкая усталость и непереносимость физических нагрузок. В настоящее время методом выбора в лечении выраженного стеноза клапана легочной артерии является внутрисосудистая (эндоваскулярная) баллонная дилатация клапана с помощью специального баллонного катетера.
Примеры сложных ВПС
Сложные врожденные пороки сердца лечатся преимущественно посредством хирургического вмешательства. Современные достижения медицины в диагностике и лечении данной категории пациентов позволяют проводить операции даже при очень сложных пороках, требующих использования высоких технологий.
Самым распространенным комбинированным (сложным) пороком сердца является тетрада Фалло, которая представляет собой комбинацию сразу четырех дефектов:
- Стеноз клапана легочной артерии (легочный стеноз).
- Крупный дефект межжелудочковой перегородки (ДМЖП).
- Декстрапозиция аорты – состояние, когда аорта отходит правого желудочка или же высокое отхождение аорты от левого желудочка, тогда получается, что при суженном выводящем тракте легочной артерии, при сокращении обоих желудочков кровь через дефект межжелудочковой перегородки поступает только в аорту, то есть аорта является выносящим трактом для обоих желудочков сердца. В результате бедная кислородом кровь поступает только в аорту вместо легочного ствола, вызывая синюшность кожных покровов, поэтому такой порок относят к «синим».
- Гипертрофия правого желудочка – утолщение мышечной стенки правого желудочка, возникающая при формировании постоянной нагрузки на правые отделы сердца, необходимой для прокачивания крови в легочную артерию.
У новорожденных и грудничков с тетрадой Фалло возможно развитие эпизодов цианоза, иногда очень даже выраженного. Раньше такой вариант сердечного порока не оперировали в период после рождения или по истечении первого года жизни. При взрослении такие дети резко отставали в развитии и быстро утомлялись при малейшей физической нагрузке. Однако, в современных условиях тетрада Фалло хорошо поддается хирургическому лечению и коррекции в более раннем возрасте, что позволяет детям с этим пороком развиваться наравне со своими сверстниками и предотвратить появление симптомов порока.
Тактика планируемого хирургического лечения при тетраде Фалло зависит от степени стеноза клапана легочной артерии и всегда предполагает проведение открытой кардиохирургической операции. При выраженном стенозе клапана и нарушении кровообращения малышей оперируют сразу после рождения, проводя перед этим курс терапии, позволяющей компенсировать и стабилизировать состояние ребенка. При менее выраженном стенозе детей стараются оперировать в течение 1-го года жизни. В любом случае после операции такие дети находятся на контроле у детского кардиолога и кардиохирурга пожизненно.
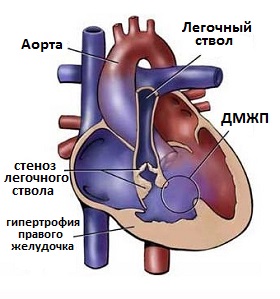
Рис.2 Схематичное строение сердца при тетраде Фалло
Какие еще синонимы врожденных пороков сердца можно встретить в обращении?
- Врожденная патология сердца
- Синие пороки сердца
- Сердечные дефекты
- Аномалии развития сердца и сосудов
Каковы причины формирования врожденных пороков сердца?
При рождении ребенка с врожденной патологией сердца многие родители считают, что во время беременности могло произойти какое-то событие, которое неблагоприятно сказалось на развитии плода. Однако, в настоящее время большинство врачей точно не знает причин и механизмов формирования ВПС.
Как показывают некоторые статистические исследования, вероятность развития различных пороков сердца находится в определенной взаимосвязи с наследственностью. Например, если один из родителей имеет ВПС, то вероятность рождения ребенка с врожденной сердечной патологией увеличивается по сравнению с семьей, не имеющей такого заболевания. Кроме того, у детей с генетическим дефектом чаще, чем у обычных детей происходит формирование врожденных пороков сердца. Типичный пример ассоциации генетического дефекта в хромосомах и ВПС это синдром Дауна. При выявлении этого синдрома вероятность развития врожденной патологии сердца достигает 50%, то есть половина младенцев с синдромом Дауна имеет те или иные формы патологии сердца.
\Исследователи связывают появление таких мутаций в организме ребенка с рядом мутагенных факторов. Среди них можно выделить физические мутагены (воздействие ионизирующей радиации), химические мутагены (фенолы, нитраты, антибиотики и т.д.) и биологические мутагены (вирус краснухи особенно опасный в первом триместре беременности, различные нарушения обмена веществ – сахарный диабет или фенилкутонурия, аутоиммунные заболевания – системная красная волчанка и т.д.).
Какие симптомы или признаки характерны для врожденных пороков сердца?
Как было сказано ранее многие ВПС протекают абсолютно асимптомно и не сопровождаются появлением признаков нарушения кровообращения. В редких случаях врожденные пороки сердца выявляются детским врачом-кардиологом при аускультации ребенка при профилактических осмотрах.
Некоторые из пороков сопровождаются появлением симптомов патологии сердца, причем чем сложнее сам порок, тем более выраженной будет его симптоматика и клиническая картина заболевания. Наиболее симптомными, как правило, оказываются новорожденные и дети первого года жизни. Среди основных симптомов врожденных пороков сердца можно выделить следующие:
- Быстрое и частое поверхностное дыхание, одышка, перебои в работе сердца
- Цианоз (синюшность кожи, губ и ногтей)
- Усталость и утомляемость ребенка
- Признаки хронического нарушения нормальной циркуляции крови – отставание в развитии, росте.
ВПС редко приводят к развитию таких симптомов как боли в грудной клетке или других признаков, свойственным порокам сердца.
Ненормальный поток крови, являющийся следствием изменений в структуре сердца, приводит к формированию определенного звука или шума в сердца, который детский кардиолог может выслушать с помощью стетоскопа. Однако это не означает, что шум в сердца обязательный признак сердечного дефекта.
Нормальный рост и развитие ребенка во многом зависят от правильной работы и нагрузки на сердце, а также от поставки обогащенной кислородом крови ко всем органам и системам организма. Иногда первым признаком, говорящим о возможности наличия ВПС, является цианоз кожи и быстрая утомляемость ребенка во время кормления. Косвенным отображением возможного ВПС может быть и медленное прибавление новорожденного в весе и медленный рост.
Большинство комбинированных (сложных) пороков сердца приводят к чрезмерно интенсивной работе сердца и появлению признаков истощения миокарда. При этом сердце не справляется с основной своей функцией – функцией прокачивания крови по сосудистому руслу, что сопровождается появлением симптомов сердечной недостаточности:
- Усталости и утомляемости при физической нагрузке и выполнении упражнений
- Одышка
- Накопление крови и жидкости в легких – формирование полнокровия и отека легких
- Накопление жидкости в нижних конечностях, особенно в области лодыжек и стоп – отеки мягких тканей.
Как проводится диагностика врожденных пороков сердца?
Тяжелая врожденная патология сердца обычно выявляется во время беременности или сразу же после рождения ребенка. Менее серьезные пороки не распознаются до тех пор, пока ребенок не подрастет и существующие нарушения кровообращения не отразятся на деятельности быстро растущего детского организма. Дефекты небольших размеров обычно клинически себя никак не проявляют и выявляются детским кардиологом при профилактическом осмотре или во время исследований, проводимых по поводу другой патологии. Правильная диагностика ВПС построена по принципу поэтапного использования разных диагностических процедур.
Врачи, специализирующиеся в детской кардиологии
К категории врачей, часто сталкивающихся с проблемой врожденных пороков, относят неонотологов (детских врачей, занимающихся лечением новорожденных), участковых педиатров, детских ультразвуковых диагностов, детских кардиологов и сердечно-сосудистых хирургов, специализирующихся на проблеме детской кардиохирургии.
Физикальный осмотр
При проведении осмотра педиатр или детский кардиолог проводит аускультацию (прослушивание) сердца и легких с помощью стетоскопа, выявляет возможные признаки наличия дефекта сердца, например цианоза, одышки, учащенного поверхностного дыхания, нарушения роста и развития, как физического, так и умственного или симптомы сердечной недостаточности. По результатам такого обследования врач принимает решение о необходимости дальнейшего дообследования и использования разных инструментальных методов диагностики.
Методы диагностики врожденных пороков сердца
Эхокардиограмма (ЭхоКГ)
Этот метод исследования является абсолютно безопасным и безболезненным, при нем используются диагностические возможности ультразвуковых волн. При проведении эхокардиографии, отраженные ультразвуковые волны позволяют изучить структуру сердца ребенка и воссоздать картину строения сердца. Эхокардиография может использоваться как во время беременности, так и после рождения ребенка и является достаточно информативным методом диагностики, позволяющим оценить, как сердце сформировано на определенном этапе развития, а также как оно функционирует.
С помощью эхокардиографии детский кардиолог может определить какой вариант лечения необходим каждому конкретному ребенку.
Во время беременности, если у врача возникает подозрение на наличие врожденного порока развития, возможно проведение эхокардиографии эмбриона или плода. Эхокардиография позволяет воссоздать картину и строение сердца ребенка, находящегося в утробе матери и при выявлении кардиальной патологии уже за долго до рождения планировать дальнейшее ведение беременности и объем медицинской помощи, который может потребоваться после рождения.
Электрокардиограмма (ЭКГ)
Электрокардиография определяет и регистрирует запись электрической деятельности сердца, показывает насколько устойчив ритм сердцебиения, имеется ли аритмия. С помощью ЭКГ также можно выявить косвенные признаки увеличения камер сердца, что может указывать на наличие врожденной патологии сердца у ребенка.
Рентген грудной клетки
Рентген грудной клетки – это рентгенографическое исследование сердца и легких. С помощью рентгена грудной клетки можно определить размеры сердца, соотношение размеров сердца и грудной клетки, выявить признаки увеличения отдельных камер сердца, а также скопления жидкости в легких или плевральных синусах (пространстве между плеврой покрывающей легкие и грудную клетку изнутри).
Пульсоксиметрия
Пульсоксиметрия – это метод диагностики, который определить насколько кровь насыщена кислородом. Датчик пульсоксиметра размещают на кончике пальца руки или ноги и специальное считывающее компьютеризированное устройство определяет содержание кислорода в эритроците.
Сердечное зондирование или ангиография
Во время сердечного зондирования в просвет вены или артерии на руке, в паху (верхняя часть бедра) или на шее (только доступ через вену) вводят катетер, кончик которого достигает полостей сердца и там размещается на время исследования. По нему в просвет полости сердца вводят рентгенконтрастный препарат, полностью заполняющий весь объем камеры сердца и контрастирующий ее стенки. Поскольку этот контрастный препарат чаще используется в виде раствора, он способен перемещаться в полостях сердца вместе с потоком крови, что достаточно хорошо видно при проведении сердечного зондирования. При врожденных пороках сердца во время сердечного зондирования хорошо видны нарушения циркуляции крови между предсердиями и желудочками, а также между крупными сосудами – аортой и легочной артерией.
Во время сердечного зондирования при ВПС также существует возможность измерения давления в полостях сердца или просвете крупного кровеносного сосуда. Повышение этого давления может указывать на наличие препятствия току крови, снижение давления ниже нормальных цифр предполагает несостоятельность клапана. Кроме того, через катетер можно взять образец крови из просвета камеры и сопоставить с нормальными показателями, в результате чего можно судить о вероятности смешивания артериальной и венозной крови, то есть о наличии патологического сообщения между камерами сердца.
Каким образом проводят лечение врожденного порока сердца?
Существует два основных варианта лечения врожденных пороков сердца:
- Эндоваскулярные (внутрисосудистые) лечебные вмешательства с использованием различных катетеров, баллонов, окклюдеров и других приспособлений для восстановления дефекта и нормальной циркуляции крови
- Открытая кардиохирургическая операция для выполнения радикальной хирургической коррекции сердечного порока
Выбор способа лечения полностью зависит от типа и степени выраженности выявленного во время диагностики врожденного порока сердца. Не малую роль в выборе лечебной тактики играет возраст ребенка, рост, вес и общее состояние здоровья. Проводимое лечение может потребовать как простого вмешательства, так и выполнения сложной восстановительной и реконструктивной операции. Иногда для улучшения результатов лечения, оно делится на нескольких последовательных этапов. При сложных комбинированных пороках за весь период лечение возможно использование нескольких эндоваскулярных или хирургических вмешательств.
Эндоваскулярные (внутрисосудистые) вмешательства с использованием специальных эндоваскулярных устройств
Использование в лечении врожденных пороков сердца эндоваскулярных технологий открыло новые возможности в лечении этой тяжелой кардиальной патологии. Суть эндоваскулярного лечения состоит во введении в просвет вены или артерии различных внутрисосудистых устройств (катетеров, баллонов, стентов, окклюдеров и т.д.), подведением их через сосудистое русло к зоне выявленной патологии и осуществлении с их помощью разных лечебных процедур. Такой подход имеет ряд неоспоримых преимуществ перед открытой операцией. Прежде всего, отсутствует необходимость в выполнении широкого травматичного хирургического доступа к сердцу (чаще всего это срединная стернотомия или торакотомия). Проведение эндоваскулярного вмешательства уменьшает сроки самой операции и необходимость в использовании общего наркоза или серьезной поддерживающей терапии. Это означает, что послеоперационный период после такого эндоваскулярного лечения врожденной патологии сердца может быть менее продолжительным и протекать без серьезных осложнений.
Почти за 20 летний период использования эндоваскулярного лечения врожденных пороков сердца, внутрисосудистый вариант лечения хорошо себя зарекомендовал и в последние годы используется в качестве метода выбора при лечении большинства простых врожденных дефектов. Среди них наиболее распространенными являются:
- Дефект межпредсердной перегородки (ДМПП). При ДМПП в просвет вены вводят специальный катетер и продвигают его по направлению к межпредсердной перегородке. На кончике этого катетера в сложенном состоянии расположено крошечное устройство, которое устанавливают в проекции ДМПП и раскрывают по типу «зонтика». Это устройство носит название окклюдер для сердца. Наиболее распространенным вариантом такого окклюдера является окклюдер Amplatzer. После раскрытия окклюдер полностью закупоривает межпредсердное сообщение и отсоединяется от доставляющего катетера. После установки окклюдера Amplatzer в дефекте межпредсердной перегородке проводится обязательный ангиографический контроль правильности его позиции и отсутствия патологического сброса крови из левого предсердия в правое.
- Стеноз клапан легочной артерии. Эндоваскулярный хирург также как и случае ДМПП вводит в просвет вены катетер и располагает его в проекции суженного клапана легочной артерии. На кончике катетера расположен баллончик, который находится в спавшемся состоянии. Этот катетер правильно размещают в проекции клапана и выполняют его раздувание, при котором происходит расширение (дилатация) клапана или области стеноза клапана легочной артерии и восстановление нормальной проходимости сосуда и работы легочного клапана. Сама процедура носит название баллонной дилатации клапана. Благодаря такой процедуре можно провести лечение стеноза любого клапана сердца.
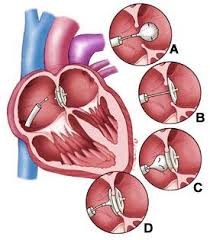
Рис.3 Этапы установки окклюдера Amplatzer при ДМПП
Во время операции хирурги нередко используют с целью контроля за правильностью эндоваскулярного лечения транспищеводную эхокардиографию (ЭхоКГ) или ангиографию. Транспищеводная эхокардиография – это специальный вариант эхокардиографии, при котором ультразвуковой датчик расположен на кончике эндоскопа, который располагают в пищеводе и с его помощью сканируют задние отделы сердца, что достаточно сложно сделать при обычной трансторакальной ЭхоКГ. Этот метод исследования также иногда используется в диагностики сложных комбинированных пороков сердца.
Нередко эндоваскулярная техника используется как дополнение или один из этапов хирургического лечения при коррекции сложных пороков.
Хирургия или открытая операция
Обычно во время сердечного зондирования решается вопрос о выборе того или иного вида лечения. В случае, когда эндоваскулярный хирург исключает возможность эндоваскулярного закрытия дефекта межпредсердной перегородки или восстановления функции клапана, возникает необходимость в открытой реконструктивной операции. При сложных врожденных сердечных пороках нередко используется несколько последовательных хирургических вмешательств.
В настоящее время существуют следующие основные варианты хирургических вмешательств при врожденных пороках сердца:
- При наличии дефектов в перегородке их ушивают обвивным швом (при небольших размерах отверстия) или закрывают с использованием заплаты (при крупных дефектах или полном отсутствии перегородки)
- Пластика, замена или имплантация искусственных клапанов сердца
- Протезирование и пластика крупных артерий или вальвулопластика клапанов сердца
- Реконструкция сложных пороков, например патологии, сопровождающейся неправильным расположением и сообщением крупных сосудов по отношению к сердцу
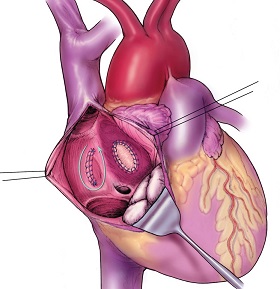
Рис.4 Операция по ушиванию крупного дефекта межпредсердной перегородки с помощью заплаты
Редко новорожденные имеют настолько сложные пороки, что высокотехнологичная хирургическая операция не приносит хороших результатов. В таких случаях оптимальным вариантом лечения патологии является пересадка сердца.
Качество жизни пациентов с ВПС и что необходимо делать чтобы это качество улучшить?
В настоящее время перспективы детей с врожденными пороками сердца в плане дальнейшей жизни и благополучия в связи с появлением высоких технологий лечения стали намного лучше, чем несколько десятилетий назад. Сейчас большая часть пациентов, которым оказывается своевременная помощь и лечение, без проблем достигают половой зрелости и ведут активный образ жизни. Некоторые из них после лечения нуждаются лишь в минимальной терапии и ежегодном посещении кардиолога с целью динамического контроля за состоянием сердца.
Небольшая часть детей, имеющих сложные сердечные пороки, в последующем требуют специализированного лечения, реабилитации и наблюдения специалистов в детской кардиологии, что позволяет им оставаться здоровым длительное время и поддерживать хорошее качество жизни.
Наблюдение
Для ребенка и родителей после операции обязательно необходимо находиться под наблюдением детского кардиолога или кардиохирурга. Обычно это наблюдение состоит из:
- Регулярных консультаций, обследований и осмотров детским кардиологом
- Контрольных посещений участкового педиатра или семейного врача
- Постоянного приема предписанных лекарственных препаратов
У детей с выраженными врожденными пороками сердца постоянно сохраняется риск присоединения и развития бактериального эндокардита – одной из самых сложных и серьезных инфекций сердечно-сосудистой системы. Родители ребенка обязательно должны проконсультироваться со своим кардиологом и при необходимости провести профилактический курс антибактериальной терапии перед различными медицинскими или стоматологическими вмешательствами. Это связано с тем, что эти процедуры существенно увеличивают вероятность присоединения бактериальной инфекции у детей с врожденными пороками сердца.
При воспитании ребенка необходимо учитывать и своевременно объяснять малышу какую операцию они перенесли, какую патологию имеют, как необходимо себя вести с окружающими и какие лекарства необходимо постоянно принимать. Таким образом, родители должны прививать у ребенка ответственность за себя и за свое здоровье. Такой подход также позволит при взрослении ребенка обеспечить более плавный переход под наблюдение от детского кардиолога к взрослому.
При взаимодействии с органами здравоохранения и заключении полиса медицинского страхования, необходимо учесть все, чтобы охватить весь необходимый при врожденных пороках сердца спектр медицинских услуг, включая:
- Диагностику
- Различные процедуры или хирургические вмешательства
- Предполагаемые лекарственные препараты
- Возможные дальнейшие варианты лечения и профилактика осложнений
- Страховку от возможных болезней
Страхование ребенка с врожденным пороком является одним из возможных вариантов защиты ребенка от проблем при взрослении. Если работодатель предлагает Вам страховку, обязательно разберитесь с программой страхования и позволит ли в дальнейшем страховка покрыть обслуживание Вашего ребенка.
Питание
Необходимо учитывать, что некоторые новорожденные и дети с врожденными пороками сердца отстают в развитии и росте по сравнению с другими детьми того же возраста. Поскольку сердцу ребенка с ВПС приходится работать намного интенсивнее, ребенку показано достаточное по калориям и регулярное питание. Кроме того, такой ребенок достаточно быстро устает и отказывается от пищи.
В результате ребенок может вырасти худощавым и слаборазвитым по сравнению с другими детьми. Обычно он позднее, чем обычно начинает переворачиваться со спины на живот, сидеть или ходить. Чаще это больше касается физического развития. После хирургической коррекции и лечения рост и развитие обычно нормализуются. Чтобы помочь ребенку в плане питания, необходимо проконсультироваться с врачом-педиатром или кардиологом по вопросу оптимального питательного рациона.
Упражнения и физическая активность
Выполнение специальных, разработанных для детей с врожденными пороками сердца, упражнений позволит улучшить их физическое развитие и здоровье. Рекомендуется обсудить оптимальную программу таких тренировок с детским врачом-кардиологом, поскольку определенные применяемые упражнения показаны на определенном этапе развития, а некоторые из них абсолютно противопоказаны.
При поступлении ребенка в сад или школу, важно сообщить о заболевании своего ребенка медицинскому работнику (медсестре или терапевту), прикрепленному к этому образовательному учреждению. Это позволит при необходимости оказать ему своевременную медицинскую помощь.
Эмоциональные проблемы
Эмоциональные проблемы часто возникают у детей и подростков с серьезными заболеваниями, поскольку из-за частых госпитализаций в больницу, пропусков школы по болезни дети чувствую себя изолированными от других и эмоционально это переживают. Многие из-за особенностей своего развития и вынужденных ограничений неспособны ощущать себя «нормальным» ребенком. Бывает и так, что братья или сестры ревнуют родителей к ребенку, который нуждается в большом внимании из-за проблем со здоровьем. Поэтому обязательно обсудите эмоциональные особенности своего ребенка с врачом или даже лучше с психотерапевтом, что позволить лучше адаптировать ребенка к взрослой жизни.
Взрослые с врожденным пороком сердца
Что касается взрослых пациентов, то некоторые из них «исчезают» из поля зрения врача-кардиолога и считают, что не нуждаются в дальнейшем наблюдении. Однако это не совсем верно, поскольку им необходимо учитывать возможность возникновения разных проблем в последующем.
История заболевания
Иногда некоторые пациенты ошибочно полагают, что после операции они становятся абсолютно здоровыми и их врожденная патология полностью вылечена. Однако, это неправильно, и такие пациенты обязаны для своего же блага находится под наблюдение кардиолога, что позволит им поддерживать здоровье на должном уровне и своевременно выявить возможные невидимые осложнения. Знание истории заболевания и действия медицинских препаратов, используемых при лечении, позволит еще до обращения к кардиологу при необходимости компенсировать изменение состояния.
Профилактика бактериального эндокардита
Как уже было сказано ранее, пациентам с ВПС в связи с высоким риском развития инфекции при медицинских и стоматологических манипуляция показано проведение антибактериальной профилактики. Это связано с тем, что при этих процедурах увеличивается вероятность попадания бактерий в системный кровоток и развитие инфекции на клапане сердца. Регулярная чистка зубов, использование зубной нити и посещение стоматолога позволяют предотвратить развитие бактериального эндокардита.
Контрацепция и беременность
Женщины, имеющие или оперированные по поводу врожденных пороков сердца, должны обязательно обсудить со своим врачом вопрос контроля рождаемости и использования различных методов контрацепции. В большинстве случаев можно использовать любой из методов контрацепции, но некоторым противопоказано использование, например, противозачаточных таблеток или внутриматочных устройств (спиралей).
У пациенток с простыми врожденными пороками сердца течение беременности и роды могут протекать абсолютно без проблем. Тем не менее, перед планированием беременности важно проконсультироваться с врачом в отношении течения беременности и соблюдения определенных рекомендаций, поскольку беременность может стать причиной декомпенсации нарушений кровообращения. Кроме того, для пациентов с врожденной патологией при планировании беременности необходимо обязательно пообщаться с врачом-генетиком. Это связано с тем, что у пациентов с ВПС высоки риски рождения с таким же дефектом развития сердечно-сосудистой системы, что и у родителей.

