Что такое острый бронхит?
Что приводит к развитию острого бронхита?
Какие предрасполагающие факторы риска для развития острого бронхита существуют?
Какие симптомы характерны для острого бронхита?
Когда обычная простуда переходит в острый бронхит?
Когда по поводу кашля нужно обратиться к врачу?
Как диагностируется острый бронхит?
Как проводится лечение острого бронхита?
Можно ли лечить острый бронхит в домашних условиях?
Какие осложнения бывают при остром бронхите?
Что такое острый бронхит?
Во время вдоха воздух последовательно проходит через разные отделы дыхательной системы, прежде чем попадает в легкие. Исходно попадая в носовую и ротовую полость, воздух через гортань поступает в трахею, затем после деления трахеи на правый и левый бронхи воздух попадает в более мелкие бронхиолы и альвеолы. В норме правильное дыхание должно осуществляться через нос, поскольку при прохождении через нос происходит согревание, очищение и увлажнение воздуха. Главные бронхи каждого из легких делятся на долевые бронхи, те в свою очередь делятся на бронхи, идущие к каждому сегменту легкого (10 сегментов в правом легком и 10 сегментов в левом легком). Сегменты легкого состоят из нескольких долек, в структуру которых входят дольковый бронх (бронхиола), альвеолярные ходы и альвеолы. Принцип деления дыхательных путей достаточно прост, каждый более крупный бронх делится на два более мелких, также как и деление веток на дереве, поэтому нередко дыхательные пути называют бронхо-легочным деревом. В альвеолах происходит газообмен между поступившем в легкие воздухом, который содержит большое количество кислорода, и углекислым газом, выделяемым в виде конечного продукта обмена веществ.
Бронхит (бронхиолит) – это состояние, когда происходит воспаление бронхов и бронхиол (окончание «-ит» предполагает наличие воспаления того или иного органа). Отек слизистой, выстилающей бронхи или бронхиолы изнутри, приводит к их сужению, нарушению проходимости для воздуха и накопления выделяемого альвеолами секрета (сурфактант) и воспалительной жидкости в альвеолах. Это естественным образом приводит к нарушению газообмена.
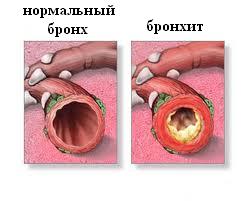
Рис.1 Поперечное сечение бронха: в норме и при бронхите
Острый бронхит это всегда остро возникающий процесс, который чаще всего является следствием острой респираторной вирусной инфекции, несколько реже причиной острого бронхита оказываются бактерии или химические вещества. Бронхиолит – это состояние, когда в воспалительный процесс вовлекаются самые маленькие бронхи, как уже было сказано ранее называемые бронхиолами. У детей и новорожденных в большинстве случаев бронхиолит вызывается респираторным синцитиальным вирусом, имеющим склонность поражать только мелкие бронхи. У взрослых причиной развития бронхиолита являются другие вирусы и бактериями. Особой отличительной чертой поражения бронхов мелкого калибра становится постоянный сухой кашель с отхождением незначительного количества прозрачной или белесоватой слизи.
Острый бронхит, как уже описано выше, изначально проявляется кашлем, возникающим при попадании вирусной инфекции на слизистую более крупных бронхов и трахеи. Возникающая простуда (также известная как вирусная инфекция верхних дыхательных путей) часто параллельно приводит к воспалению горла (фарингит) и слизистой носовых ходов (ринит), а также к воспалительным изменениям слизистой гортани, что сопровождается осиплостью голоса, известным также как ларингит. Признаками острой респираторной вирусной инфекции часто становятся такие симптомы как насморк или ринорея, заложенность носа и ангина. Ложный круп развивается при воспалении верхних дыхательных путей, преимущественно гортани, трахеи и крупных бронхов. Опасность его состоит в том, что ложный круп может вызывать сужение просвета бронхо-легочного дерева на этом уровне и стать причиной резкого затруднения дыхания с развитием серьезной дыхательной недостаточности. Чаще такая клиническая картина острого бронхита встречается у детей.
Для возможности отличия острого бронхита от хронического бронхита, последний был определен как постоянный кашель с отделением мокроты в течение последних трех месяцев и за период более 2 лет подряд после его возникновения. Хронический бронхит – это чаще всего состояние, которое сопровождает злостных курильщиков, его нередко так и называют хронический «бронхит курильщика». Для точного подтверждения диагноза хронического бронхита необходима история длительного постоянного кашля и лабораторное микроскопическое исследование фрагмента (биоптата) слизистой бронхов. Для него также характерно нарушение дыхательной функции и скорости потока выдыхаемого воздуха. Обычно это подтверждается с помощью спирометрии, когда определяют объем воздуха, поступившего во время вдоха и объем выдыхаемого воздуха, и подсчитывают процентное соотношение этих объемом друг к другу, регистрируемое во время быстрого выдоха в течение одной секунды. Таким образом, выявляют пиковую объемную скорость потока выдыхаемого воздуха, отображающую проходимость дыхательных путей. При снижении этого показателя менее 70% от нормальных значений можно с уверенностью говорить о нарушении проходимости бронхов, хроническом бронхите и обструктивном (суживающем) характере поражения дыхательных путей. В качестве дополнительных методов диагностики хронического бронхита также используют рентген грудной клетки, компьютерную томографию или МРТ (магнитно-резонансную томографию), на которых можно увидеть наличие утолщения стенки бронхов.
Что приводит к развитию острого бронхита?
- Острый бронхит чаще всего является следствием заражения организма вирусной инфекцией, которая попадая на слизистую дыхательных путей приводит к воспалению, отеку и утолщению слизистой бронхов. Наиболее распространенными вирусами, обуславливающими развитие острого бронхита, являются: риновирус, респираторный синцитиальный вирус (RSV) и вирус гриппа.
- Бактерии также способны вызывать воспаление бронхов и острый бронхит (среди них, бактериями избирательно поражающими чаще слизистую бронхов являются Микоплазма, Хламидия, Пневмококк, Клебсиелла, Гемофильная палочка).
- Химические раздражители (например, табачный дым, гастроэзофагеальный рефлюкс, растворители и химические вещества, сопровождающиеся испарением) также могут стать причиной острого бронхита.
Какие предрасполагающие факторы риска для развития острого бронхита существуют?
Среди таких факторов номером один является табакокурение. При вдыхании табачного дыма, содержащийся в нем никотин вызывает сужение питающих слизистую бронха мелких артерий, нарушает выделение слизистого секрета, подвижность ворсинок слизистой, местную иммунную защиту слизистой. Все эти факторы делают слизистую более восприимчивой к вирусной инфекции. Также к развитию острого бронхита способствуют любые состояния или заболевания, сопровождающиеся воспалительной гиперактивностью слизистой бронхов (например, бронхиальная астма или аллергия на бытовую химию или пыль).
Какие симптомы характерны для острого бронхита?
Как мы уже говорили ранее, воспаление бронхов приводит к сужению внутреннего просвета бронхиол. Возникающее сужение препятствует нормальному поступлению воздуха в легкие и затрудняет удаление продуктов газообмена из них. Это становится причиной появления таких симптомов острого бронхита как хрипы, кашель и одышка. Кашель может появляться в двух случаях. В подслизистом слое находятся нервные окончания, при раздражении которых возможно появление кашля. В первом случае, например при курении или вдыхании холодного воздуха, никотин или низкая температура подсушивает слизистую бронхиол, вызывает раздражение рецепторов этих нервных окончаний и появление кашля. В другом случае, кашлевой рефлекс возникает при скоплении в просвете бронхиол вязкого слизистого секрета или при его избыточном количестве. На начальных стадиях мокрота обычно имеет светлый, белесоватый характер, что обусловлено содержанием в ней небольшого количества лейкоцитов. Однако в более запущенных случаях, при присоединении бактерий и увеличении количества лейкоцитов, мокрота приобретает сначала желтый, затем зеленоватый цвет. В случаях, когда воспаление бронхов сопровождается серьезным повреждением слизистой и сосудов подслизистого слоя возможно появление прожилок крови в мокроте или даже небольшого кровохарканья.

Рис.2 Кашель - ключевой симптом бронхита
Как и при любой другой инфекции, для острого бронхита характерно возникновение высокой температуры, лихорадки, озноба, болей в груди (особенно при длительном мучительном надсадном сухом кашле), ощущение общего недомогания и слабости.
Когда обычная простуда переходит в острый бронхит?
Анатомически гортань делит бронхо-легочное дерево на верхние и нижние дыхательные пути. О простуде говорят, когда вирусная инфекция поражает верхние отделы дыхательной системы: рот, горло, носовые ходы и полость носа. Для бронхита характерно воспаление слизистой нижних дыхательных путей. Распространение вирусной инфекции обычно происходит сверху вниз, поэтому, когда на фоне симптомов простуды появляется кашель, хрипы и нарастает затруднение дыхания или одышка, можно говорить о развитии острого бронхита. Однако следует отметить, что простуда не всегда приводит к появлению острого бронхита. Это связано с особенностями самой инфекции и устойчивости к ней организма человека.
Когда по поводу кашля нужно обратиться к врачу?
При развитии кашля, на начальных стадиях бронхита, он доставляет лишь незначительный дискомфорт, особенно во время приема пищи или сна, и, как правило, не требует сложных лечебных мероприятий. Для уменьшения интенсивности кашля при остром бронхите бывает достаточно употреблять побольше жидкости для предотвращения обезвоживания, периодически дышать увлажненным воздухом и использовать в лечении противокашлевые препараты. Этого лечения будет вполне достаточно для лечения острого бронхита легкого течения.
Обратиться к врачу необходимо при появлении первых признаков затруднения дыхания или одышки, при быстро развивающихся симптомах одышки и нехватки воздуха обязательно нужно вызвать скорую медицинскую помощь. Скорую помощь можно также вызвать при развитии осложненного течения острого бронхита, например при подозрении на пневмонию или плеврит. Если ситуация позволяет, то при присоединении таких симптомов, как высокая температура, лихорадка, озноб, хрипы и признаки обезвоживания (слабость, тахикардия и другие) можно пригласить врача на дом, который осмотрит пациента, даст рекомендации по лечению, если необходимо вызовет скорую и предложит пациенту госпитализацию в больницу. В большинстве случаев кашель уменьшается и исчезает через несколько дней, однако при сохранении кашля, появлении или изменении цвета мокроты, лучше обратиться к врачу или вызвать бригаду скорой помощи.
У пациентов с бронхиальной астмой возможно появление или усугубление хрипов при присоединении острого бронхита, декомпенсация стабильного течения астмы, нередко с развитием приступа удушья (астматический статус). В такой ситуации обязательно необходимо использовать бронхолитики (препараты, расширяющие просвет дыхательных путей), обычно это ингалятор с альбутеролом (сальбутамол) (Ventolin HFA, Proventil HFA, ProAir). Однако при сохранении затрудненного дыхания, хрипов и одышки лучше проконсультироваться с врачом или вызвать скорую помощь.
Как диагностируется острый бронхит?
Диагностика острого бронхита обычно не представляет сложностей, дополнительную информацию от течении заболевания благодаря тщательному сбору анамнеза заболевания и проведении прицельного физикального обследования.
История болезни
При сборе анамнеза заболевания врач обычно задает следующие вопросы о симптомах заболевания:
- Какие симптомы есть у пациента?
- Когда он впервые отметил их появление?
- Есть ли у пациента повышение температуры или связано ли это повышение с началом заболевания?
- Отходит ли мокрота во время кашля?
- Какого цвета мокрота и какое количество мокроты отделяется при кашле и когда?
- Были ли в мокроте прожилки крови?
- Курит ли пациент?
- Есть ли в анамнезе у пациента данные о наличии бронхиальной астмы или других хронических обструктивных заболеваний легких (ХОБЛ)?
- Использует ли пациент ингаляторы для лечения острого бронхита, какие еще препараты он использует по поводу основного заболевания, например ишемической болезни сердца?
- Какие препараты и средства использовать пациент для самостоятельного лечения острого бронхита?
- Насколько проведенное лечение оказалось эффективным?
Физикальное обследование
Терапевт при подозрении на острую респираторную вирусную инфекцию обследование начинает с осмотра верхних отделов дыхательных путей: носовых ходов, горла, ушей, заднюю стенку глотки на предмет воспалительных изменений. Во время осмотра можно взять слизь из носовой или ротовой полости на посев. Покраснение и отечность горла, появление налета или гноя на миндалинах позволит отличить симптомы, развивающиеся при остром бронхите, от симптомов ринита (насморка) или тонзиллита. Во время пальпации шеи врач может выявить наличие увеличенных лимфоузлов. Аускультация (выслушивание) легких позволяет определить хрипы в легких и признаки нарушения проходимости дыхательных путей.
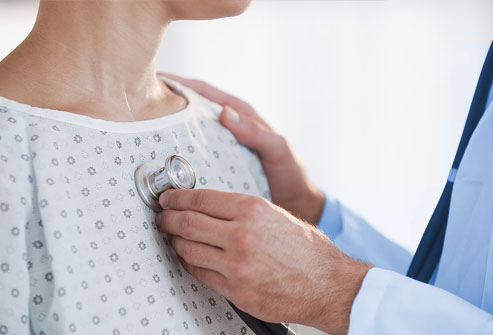
Рис.3 Аускультация при бронхите
При подозрении на наличие пневмонии или другого инфекционного поражения легких показано выполнение рентгенографии грудной клетки.
Общий анализ крови при остром бронхите обычно о малоинформативен, а вот проведение микроскопического исследования и посева мокроты или слизи эффективно в отношении выявления бактериальной инфекции, как возможной причины развития бронхита.
Как проводится лечение острого бронхита?
При лечении острого бронхита преследуется основная цель – уменьшение воспаления слизистой бронхов. При возникновении нарушения проходимости бронхов или бронхообструкции рекомендуется использовать ингаляции альбутерола (сальбутамола), относящегося к препаратам группы бронхолитиков. Его бронхолитический эффект достигается за счет расслабления гладкой мускулатуры бронхов, их расширения и снижения интенсивности выработки воспалительной жидкости.
Также с целью уменьшения воспалительных изменений бронхов для лечения острого бронхита используется стероидная терапия (гормональная терапия), которая проводится непродолжительным курсом с использованием минимальных доз гормональных препаратов. Наиболее распространенным препаратом этой группы является преднизолон, синтетический аналог нормального гормона надпочечников, обладающий противовоспалительным эффектом. В настоящее время для уменьшения различных побочных эффектов системной гормональной терапии разработаны и активно используются в лечении острого бронхита ингаляционные дозированные формы преднизолона.
Поскольку нередко течение острого бронхита сопровождается повышением температуры (гипертермией) и лихорадки, в качестве противовоспалительных средств используются ацетаминофен (парацетамол) или ибупрофен, которые также позволяют сбить высокую температуру. Особенно эффективно их использование при повышении температуры у детей. Дети обычно плохо переносят таблетированные и инъекционные формы противовоспалительных препаратов, поэтому их производят специальных лекарственных формах: в виде микстуры (сиропа) или ректальных свечей. Обязательным условием лечения острого бронхита является обильное питье. Во-первых, поступающая в организм жидкость позволяет сделать секрет бронхов менее вязким и более текучем, что способствует лучшему выведению мокроты из бронхов. А во-вторых, дополнительный объем жидкости изменяет процессы теплообмена в организме при наличии высокой температуры, по законам физики тело отдает часть тепла поступившей жидкости, тем самым уменьшая температуру собственных тканей. Избыток жидкости выводится из организма вместе с мочой, потом, активным дыханием. Обильное питье это один из самых физиологичных и эффективных способов снижения температуры тела при гипертермии, вызванной вирусной инфекцией.
Поскольку чаще причиной острого бронхита является именно вирусная инфекция, назначение антибиотиков при лечении острого бронхита не всегда эффективно. Их обычно используют при присоединении бактериальной инфекции к уже имеющейся вирусной инфекции. Отображением активизации бактериальной инфекции и соответственно показанием к назначению антибиотиков при остром бронхите является появление гнойной мокроты, имеющей желтый или зеленоватый цвет.
Несмотря на то, что обильное питье бывает достаточно эффективным для разжижения мокроты, в качестве дополнительных препаратов разжижающих мокроту применяют муцинекс, робитуссин, стоптуссин, бромгексин, амбобене, лазолван и препараты, содержащие гуафенезин.
К сожалению, наличие постоянного кашля может поддерживать воспаление слизистой дыхательных путей. Это происходит из-за того, что при постоянном и достаточно интенсивном кашле происходит дополнительное раздражение и воспаление слизистой бронхов. Для этого при лечении острого бронхита дополнительно назначают противокашлевые препараты (средства). Обычно для этого используются противокашлевые препараты на основе декстрометорфана, среди которых наиболее известными являются Туссин Плюс, Колдрекс, Гриппекс, Vicks 44, Halls и различные микстуры или сиропы от кашля, позволяющие нарушить этот порочный цикл. В случае курения, пациенту необходимо отказаться от этой пагубной привычки хотя бы на период обострения.
Можно ли лечить острый бронхит в домашних условиях?
Основной принцип лечения острого бронхита, которое можно проводить в домашних условиях, состоит в профилактике (предотвращению) и симптоматическом лечении, возникших при остром бронхите симптомов. Самыми простыми и эффективными лечебными мероприятиями являются:
- обильное питье, позволяющее избежать дегидратации и увлажняющее слизистую бронхов, желательно содержащее витамин С (клюквенный морс, теплый чай с лимоном, соки и т.д.)
- противовоспалительные препараты, содержащие парацетамол и ибупрофен, позволяющие сбить высокую температуру тела, лихорадку и уменьшить интенсивность воспалительного ответа организма.
Однако, у пациентов с сопутствующими заболеваниями, например страдающих высоким артериальным давлением, использование некоторых противокашлевых или противопростудных препаратов нужно осуществлять с особой осторожностью, поскольку некоторые из них могут повышать артериальное давление. Пациентам с сахарным диабетом также желательно использовать препараты, не влияющие на уровень глюкозы крови. Для этого перед употреблением противокашлевых или противопростудных препаратов таким пациентам необходимо обязательно ознакомиться с инструкцией или проконсультироваться со своим врачом.
Достаточно тяжелую категорию пациентов составляют пациенты, имеющие хронические заболевания легких, например бронхиальную астму или хронический обструктивный бронхит, и постоянно принимающие бронхолитики на основе альбутерола (сальбутамола). Развитие у них острого бронхита может потребовать увеличение и учащение использования количества принимаемого бронхолитика. Поэтому если пациент с бронхиальной астмой самостоятельно отмечает увеличение дозы используемого препарата, ему сразу же необходимо обратиться к врачу во избежание развития осложненного течения и коррекции проводимого лечения острого бронхита.
Какие осложнения бывают при остром бронхите?
Острый бронхит проходит в течение приблизительно 2-3 недель при интенсивном лечении. При появлении хрипов и одышки, несмотря на проводимую терапию, пациенту необходимо обратиться к врачу. Самым тяжелым осложнением острого бронхита является воспаление легких или пневмония. Хрипы и затруднение дыхания как раз являются отображением возможного развития пневмонии легких. Более подробную информацию об осложненном течении острого бронхита можно получить, прочитав статью «Пневмония и воспаление легких».