Что такое ОРВИ и грипп?
Каковы основные причины ОРВИ и гриппа?
Какими симптомами или признаками характеризуется ОРВИ и грипп?
Как проводится профилактика гриппа?
Существуют ли побочные эффекты вакцинации от гриппа?
Почему вакцина против гриппа должна использоваться с целью профилактики ежегодно?
Какие средства или лечение можно использовать в домашних условиях?
Когда пациент нуждается в помощи врачей и когда необходимо вызвать скорую медицинскую помощь при ОРВИ?
Кому настоятельно показано введение вакцины против гриппа?
Что такое птичий грипп?
Действительно ли противовирусные препараты защищают людей от гриппа?
Насколько безопасно проводить профилактику гриппа с помощью вакцины, содержащей тимеросал?
Что такое ОРВИ и грипп?
Простуда или ОРЗ, также обычно называемые гриппом, относятся к группе заболеваний, вызываемых вирусами РНК (рибонуклеиновой кислоты), которые при попадании на слизистую оболочку дыхательных путей вызывают их воспаление. Поэтому эти заболевания объединены в группу с собирательным названием ОРВИ или острые респираторные вирусные заболевания. Воспаление слизистых позволяет вирусам размножаться и распространяться с током крови по всему организму, вызывая симптомы ОРВИ. Как правило, эти симптомы не обладают специфичностью, то есть причиной их развития не является один только вирус или симптомы заболевания обычно похожи при разных вариантах вируса ОРВИ. У большинства пациентов заболевание начинается с таких признаков как лихорадка, кашель, головная боль, и недомогание, утомленность, снижение работоспособности, у некоторых возможно развитие ангины, тошноты, рвоты и диарею. Основная масса пациентов с ОРВИ болеет в течение недели, максимум двух и выздоравливают по истечению этого срока. Однако, в отличие от большинства респираторных вирусных инфекций, чаще сопровождающихся появлением только насморка, грипп или гриппозная инфекция может привести к развитию серьезных осложнений, которые сопровождаются тяжелым течением и в 0.1 % случаев даже летальным исходом.
Весной и особенно осенью (нередко 3-4 раза в год) в связи с общим снижением иммунитета у человека в этот период наблюдаются сезонные вспышки гриппа или ОРВИ. Однако, очень редко возникают ситуации, когда такие вспышки охватывают большое количество людей, часто сопровождаются тяжелым течением и связаны со способность вируса гриппа очень сильно менять свою структуру, а соответственно и патогенные свойства (свойства, позволяющие вызывать болезнь). Тогда такие вспышки носят название пандемий и имеют международный статус, то есть вирусом ОРВИ может заразиться население нескольких стран. Самая страшная пандемия заболеваемости вирусом гриппа (так называемая испанка или испанский грипп) была зарегистрирована в 1918 году и она привела ориентировочно в гибели 40-100 миллионов человек в разных странах с общей летальностью 2 %-20 % (почти каждый пятый пациент погибал).
В апреле 2009, была зарегистрирована новая разновидность вируса гриппа, против которого у людей практически отсутствовал или был минимальным иммунитет, впервые выявленная и распространившаяся из Мексики. Он настолько стремительно начал распространяться по всему миру, что его сразу объявили пандемией 2009 года и исследователями был выделен штамм вируса гриппа, в последующем получивший название грипп H1N1 или свиной грипп. Это была первая зарегистрированная пандемия гриппа спустя 41 год после последней вспышки.
Гемофильная палочка (Haemophilus influenzae) была бактерией, с которой ранее связывали возникновение гриппа и его симптомов. Однако в последующем, в 1933 году, был впервые выделен вирус, являющийся основной причиной развития гриппа. В последствие оказалось, что гемофильная палочка является причиной возникновения инфекции легких у новорожденных и детей, в редких случаях вызывая инфекцию уха, глаз, пазух носа, суставов или других органов, но не гриппозной инфекции.
Каковы основные причины ОРВИ и гриппа?
Вирусы гриппа вызывают гриппозную инфекцию и разделены на три типа в зависимости от особенностей клинической картины и штамма вируса, это вирусы группы A, B, и C. Вирусы групп A и B ответственны за эпидемии ОРВИ, которые возникают практически каждую осень и зиму, и часто сопровождаются высокой частотой госпитализации заболевших и показателями смертности. Вирус группы C в отличие вирусов групп A и B вызывает либо умеренные симптомы респираторной инфекции, либо признаки заболевания могут вообще отсутствовать, не вызывает эпидемий и не является социально-медицинской проблемой. Именно, поэтому в дальнейшем в статье будут рассматриваться вирусы групп А и В.
Вирусы гриппа имеют характерную особенность, свойственную только этому виду вирусов, они способны быстро видоизменяться или мутировать (подвергаться мутации). Это свойство позволяет им быть устойчивыми к развивающемуся иммунитету хозяина организма (люди, птицы, и другие животные), то есть организм хозяин всегда при появлении новой вспышки заболевания оказывается восприимчивым к вирусу гриппа. Это происходит следующим образом: в организме человека в ответ на инфицирование вирусом гриппа появляются антитела к этому вирусу, однако за это время вирус может поменять свою структуру и антитело оказывается неэффективным в отношении «нового» штамма. Выработанные антитела могут обеспечить лишь частичную защиту против «нового» вируса. К сожалению, у большинства людей, заразившихся вирусом гриппа H1N1, несмотря на наличие антител к другим штаммам вируса, иммунитет полностью отсутствовал. Поэтому возникла высокая восприимчивость к данному вирусу, которая привела к высокой заболеваемости.
В зависимости от наличия поверхностных белков, вирусы гриппа дополнительно разделяют на подтипы: подтип вируса гриппа, имеющий белок гемагглютинин - hemagglutinin (H) и нейраминидазой - neuraminidase (N). К настоящему моменту известно 16 разновидностей подтипа H и 9 разновидностей подтипа N. Эти белки существуют на поверхности вируса в виде разнообразных комбинаций. Распространение вируса гриппа происходит контактным (при непосредственном контакте) или воздушно-капельным путем (при чихании и кашле) и при попадании на слизистую верхних дыхательных путей размножается и повреждает клетки слизистой. У пациентов с ослабленным иммунитетом (например, беременные, новорожденные, онкологические или раковые больные, астматики, люди с хроническими заболеваниями легких), вирус может привести к развитию вирусной пневмонии или привести к возникновению стресса и дополнительного ослабления иммунитета, в результате чего организм человека становиться восприимчивым к бактериальной инфекции. Как при вирусной, так и при бактериальной пневмонии возможно развитие осложнений и неблагоприятного исхода заболевания.
Рис.1 Внешний вид вируса под электронно-лучевым микроскопом
Антигенная мутация и антигенный дрейф
Вирусы гриппа A способны подвергаться двум вариантам изменений. Один из этих вариантов предполагает развитие мутации вируса в течение продолжительного времени. Инфекционисты называют этот процесс антигенным дрейфом. Другой вариант изменений – резкое изменение в структуре вирусной РНК и строении поверхностного белка гемагглютинина или нейраминидазы. Такой процесс называется резкой антигенной мутацией, при этом появляется новая, сильно патогенная форма или подтип гриппа, более характерная для гриппа А. Вирусу гриппа В более свойственно медленное изменение генотипа вируса, поэтому вирус гриппа В редко вызывает пандемии.
Американские центры по контролю и профилактике заболеваний полагают, что новый штамм вируса свиного гриппа H1N1 имеет геном РНК, который содержит пять нитей РНК, полученных от разных штаммов свиного гриппа, две нити РНК вируса птичьего гриппа и всего лишь одну нить РНК от вируса гриппа человека. Также они предполагают, что формирования нового вируса гриппа изменения в его генотипе происходили минимум в течение 20 лет.
Какими симптомами или признаками характеризуется ОРВИ и грипп?
Наиболее характерными признаками гриппа как заболевания верхних дыхательных путей являются:
- повышение температуры или лихорадка (обычно 37 – 38,5 градусов, у детей часто возникает резкий подъем температуры до 39 – 39,5 градусов)
- признаки раздражения и воспаления слизистой дыхательных путей, например
- кашель
- ангина или боли в горле
- ринорея (насморк) или заложенность носа
- головная боль
- мышечные боли
- усталость, иногда слишком сильная

Рис.2 Типичные симптомы гриппа
Несмотря на то, что такие симптомы как тошнота, рвота и диарея иногда могут сопровождать гриппозную инфекцию, особенно часто встречающиеся у детей, признаки нарушения функции желудочно-кишечного тракта. Термин "расстройство желудка" является не совсем корректным в случае ОРВИ, поскольку чаще используется при заболеваниях желудочно-кишечного тракта, вызванных другими микроорганизмами. За счет развития выраженной интоксикации, при вирусе гриппа H1N1 тошнота, рвота и диарею встречаются гораздо чаще, чем при обычных сезонных вспышках вируса гриппа.
Большинство пациентов, заболевающих ОРВИ, выздоравливают через одну, максимум две недели, и лишь у людей с ослабленным иммунитетом возможно развитие осложненного течения гриппа, например пневмонии. Ежегодно грипп вызывает приблизительно 36 000 летальных исходов во всем мире и огромное количество госпитализаций в больницу. Штамм вируса гриппа H1N1, вспышка которого была зарегистрирована в 2009 году, как раз и характеризовался более высокой частотой осложнений и более восприимчивыми к нему оказались люди более молодого возраста (беременные, новорожденные, подростки и взрослые в возрасте до 49).
Как проводится профилактика гриппа?
Вакцина против гриппа
В большинстве случаев серьезные осложнения и летальные исходы могут быть предотвращены благодаря ежегодной профилактике вакциной от гриппа. Вакцина от гриппа представляет собой инактивированный (обезвреженный) вирус гриппа, который после специальной обработки утратил свои патогенные свойства, но сохранил антигенную структуру, в ответ на появление которой в организме человека происходит выработка защитных антител. Обычно вакцинация от гриппа рекомендуется людям, находящимся в группе риска. Это пациенты старше 65 лет, пациенты, имеющие серьезные хронические заболевания легких, сердца, почек, сахарный диабет, иммунодепрессию (с угнетением иммунитета) или тяжелые формы анемии. Однако, в связи с появлением нового штамма вируса гриппа H1N1, американские центры по контролю заболеваний и профилактике предложили расширить группу риска и включить в нее для вакцинации от гриппа:
- беременных
- людей с многодетными семьями и детей моложе 6 месяцев,
- медработников,
- всех пациентов в возрасте от 6 месяцев до 24 лет и детей 5-18 летнего возраста, имеющих хронические заболевания,
- пациенты в возрасте 25-64 года, относящихся к группе риска заболеть вирусом гриппа H1N1 из-за хронических заболеваний, связанных с иммунодефицитом.
Вакцинация от гриппа также рекомендуется пациентам санаториев и учреждений социальной защиты, где находятся люди с хроническими заболеваниями, а также дети или подростки, находящиеся на постоянной терапии аспирином из-за высокой вероятности развития у таких пациентов синдрома Рея после гриппозной инфекции. Вакцинацию также рекомендуют проводить людям, которые постоянно контактируют с пациентами из выше описанной группы риска.
Существуют ли побочные эффекты вакцинации от гриппа?
Несмотря на то что большинству людей из группы риска рекомендуется ежегодная вакцинация, многие отказываются из-за боязни развития разных побочных эффектов. Они часто думают, что вирус гриппа это несерьезное заболевание, которое самостоятельно пройдет без последствий или что вакцина может привести к появлению побочных эффектов или наоборот увеличить заболеваемость гриппом. Самым серьезным побочным эффектом использования вакцины против гриппа может быть аллергическая реакция, особенно у пациентов со склонностью к аллергии или уже имеющих аллергию на куриные яйца, поскольку при производстве вакцины используются куриные яйца. Поскольку при вакцинации в организм человека для выработки антител вводят фрагменты вируса или ослабленный вирус, не рекомендуется использовать вакцинацию при наличии активной инфекции или обострениях неврологических заболеваний. После вакцинации приблизительно у трети вакцинируемых возможно появление покраснение на участке прививки и около 5 %-10 % вакцинированных людей отмечают появление умеренных побочных эффектов, например головной боли, незначительного повышения температуры или мышечных спазмов, которые максимум сохраняются в течение суток после вакцинации. Часто такие симптомы появляются у детей раньше не болевших вирусом гриппа и не имеющих иммунитета к вирусу.
Пациенты старшего возраста могут помнить вакцинацию, которую производили в более ранний период и проводимая вакцинация сопровождалась большей частотой побочных эффектов. Вакцина, которая использовалась в 60-80 годах, по сравнению с современными вакцинами от гриппа, содержала больше различных примесей, с которыми и было связано большинство побочных эффектов вакцины. Тем не менее, в сознании ранее вакцинированных пациентов сложилась ассоциация появления таких неспецифических жалоб, таких как подъем температуры, лихорадка, головная боль, мышечные боли и усталость с проведенной вакцинацией. Симптомы, возникающие после вакцинации, связаны также с особенностями индивидуальной реакции пациента и его иммунной системы на введение убитого вируса гриппа, являющегося основой вакцины против гриппа.
Другой вариант вакцины от гриппа (чаще выпускаемый в виде назального спрея) в своем составе содержит живые и ослабленные вирусы гриппа, которые способны стимулировать формирование иммунного ответа и иммунитета, но не способны привести к появлению типичных симптомов гриппа. Использование носовой (интраназальной) вакцины против гриппа (например FluMist) одобрена к применению у людей в возрасте 2-49 лет. Эта вакцина может стать причиной заболевания новорожденных, детей раннего возраста или иммунокомпромитированных пациентов (пациентов с ослабленным иммунитетом) и не приводят к появлению иммунного ответа у других людей. Побочные эффекты введения назальной формы вакцины могут сопровождаться появлением заложенности носа, болей в горле, ангины и повышение температуры. Головные боли, боли в мышцах и недомогание также может встречаться после вакцинации, и длятся в течение 1-2 дней. Вакцина в виде назального спрея производится как для обычного штамма вируса, так и для вируса свиного гриппа H1N1, которую нельзя вводить беременным или пациентам с состоянием иммунодефицита, потому что в некоторых случаях в виде побочного эффекта у этих пациентов возможно развитие гриппа. Обычно производители вакцины предоставляют информацию о показаниях и противопоказаниях к использованию инъекционной или интраназальной формы вакцины.
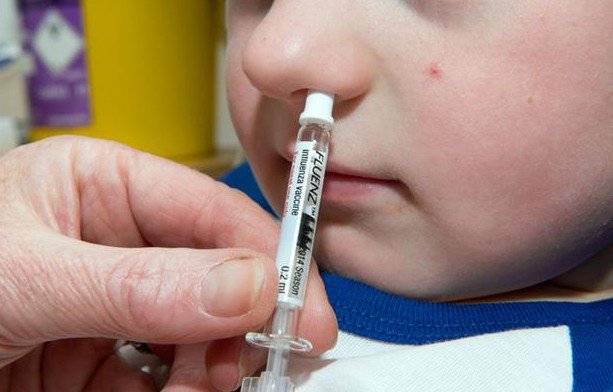
Рис.3 Интраназальная вакцина от гриппа
Некоторые отказываются от вакцинации против гриппа из-за того, что считают ее недостаточно эффективной. Обычно причиной такого отказа бывает опыт заболевания ОРВИ на фоне проведенной вакцинации и пациентам кажется, что вакцина просто не «работает» и не способна защитить от заражения. Эффективность используемой вакцины от гриппа может меняться от года к году и находится в зависимости от штамма вируса, являющегося причиной сезонной вспышки заболевания. Поскольку вирус гриппа видоизменяется со временем, фармацевтические компании обычно стараются произвести вакцины на основе штамма вируса гриппа, ответственного за последнюю вспышку заболевания, чаще это делается за 9-10 месяцев до вновь ожидаемой ежегодной эпидемии. К сожалению, склонность вируса гриппа к мутации уменьшает эффективность ранее выработанных организмом в ответ на вакцину антител, то есть эффективность самой вакцины. Обычно вакцина производится на основе сразу нескольких штаммов вируса, что существенно увеличивает ее профилактические возможности.
Эффективность вакцины также может меняться от одного человека к другому. Научные исследования, проведенные на здоровых молодых людях, показали, что вакцинация против гриппа в 70 %-90 % случаев позволяет избежать заболевания. У пожилых людей и пациентов с хроническими иммунными заболеваниями, например ВИЧ, вакцина оказалась менее эффективной. Также научные исследования показали, что вакцинация сокращает частоту госпитализации примерно на 70 % и вероятность летального исхода примерно до 85 % среди пожилых пациентов. Среди пациентов, находящихся в различных социальных медицинских учреждениях (например, в хосписах), вакцинация позволила уменьшить частоту госпитализации до 50%, риск развития пневмонии примерно до 60 % и риск летального исхода на 75 %-80 %. Поэтому основное предназначение вакцины от гриппа это профилактика развития возможных серьезных осложнений и смерти.
Производство вакцины против нового вируса свиного гриппа H1N1 было начато летом 2009 и вакцина сразу же была апробирована на безопасность и эффективность, что существенно превосходило сроки производства обычных вакцин. Тем не менее, клинические испытания новой вакцины от гриппа H1N1 показали ее безопасность и высокую эффективность в формировании иммунитета к вирусу. Среди пациентов в возрасте 18-64 лет эффективность вакцинации достигала 98 %, при введении вакцины пациентам старше 65 лет, защищенными оказались 93 %. Согласно данным всемирной организации здравоохранения, при проведении обязательной вакцинации в Китае, лишь у 39 000 людей возникли незначительные побочные эффекты в виде головной боли и мышечных спазмов. Недавние исследования вакцины на основе назального спрея при использовании у взрослых, показали, что ее эффективность несколько уступает инъекционным формам вакцины. Хотя при изучении эффективности интраназального варианта вакцины от гриппа у детей была подтверждена большая эффективность именно назального спрея по сравнению с прививкой. В настоящее время в США одобрено к применению несколько вариантов вакцины, изготовленной на основе штамма вируса гриппа H1N1:
- Моновалентная вакцина от гриппа 2009 (H1N1) [компания Sanofi Pasteur]
- Моновалентная вакцина от гриппа 2009 (H1N1) [компания Novartis]
- Моновалентная живая (интраназальная) вакцина от гриппа 2009 (H1N1) [компания MedImmune, LLC]
- Моновалентная вакцина от гриппа 2009 (H1N1) [компания CSL Limited]
Рис.4 Прививка против гриппа
Почему вакцина против гриппа должна использоваться с целью профилактики ежегодно?
Несмотря на то, что из года в год происходит циркуляция одних и тех же штаммов вируса гриппа, иммунитет к ним не успевает вырабатываться и каждый год возникают повторные вспышки эпидемии гриппа. Как мы уже объясняли ранее, причиной повторной заболеваемости гриппом являются процессы антигенных мутации и дрейфа. Для профилактики гриппа ежегодно разрабатываются новые варианты вакцины, разработанные на основе штамма вируса гриппа, явившегося причиной эпидемии в предыдущем году. Поскольку изменяется вирус не так быстро, особенно в случае антигенного дрейфа, противогриппозная вакцина в большинстве случаев может оказаться эффективной. Кроме того, со временем в организме человека уменьшается количество ранее выработанных против вируса гриппа антител, что делает человека малоустойчивым к очередной вспышке. Дополнительная вакцинация стимулирует процесс образования антигриппозных антител и общую устойчивость организма к новому вирусу.
Какие средства или лечение можно использовать в домашних условиях?
В первую очередь каждому пациенту необходимо разобраться, входит ли он в группу риска по возможному осложненному течению гриппа (категории таких пациентов описаны ранее). Для этого необходимо обязательно проконсультироваться с врачом при очной консультации или по телефону. Обычно лечение гриппа в домашних условиях рекомендуется в тех случаях, когда человек не обременен сложными сопутствующими состояниями, такими например как бронхиальная астма, другие заболевания органов дыхания, беременность или состояние иммуносупрессии.
В качество первичных лечебных мероприятий рекомендуют прием больших количеств жидкости, теплого душа, компрессов, особенно области носа, что позволяет сбить температуру тела, нередко возникающее чувство ломоты, заложенности носа. Носовые пластинки (полоски) и увлажнители воздуха способствуют уменьшению заложенности носа и скоплению в носу слизи, что особенно эффективно при нарушениях сна, связанных с заложенностью носа. Также врачи рекомендуют промывание полости носа с теплой водой или использование назальных спреев с антисептиками и сосудосуживающими препаратами, которые уменьшают интенсивность насморка. Высокую температуру при гриппе сбивают противовоспалительными препаратами на основе ацетаминофена (Tylenol) или ибупрофена (Motrin), желательно при условии соблюдения предостережений, описанных в аннотации к использованию препарата.
Рис.5 Противогриппозная полоска на переносице
Когда пациент нуждается в помощи врачей и когда необходимо вызвать скорую медицинскую помощь при ОРВИ?
В последнее время в обществе появились тенденции обращаться за помощью к врачу при появлении первых незначительных признаков простуды. Как мы уже рассказывали ранее, причиной такой обеспокоенности со стороны пациентов стали вспышки нового свиного гриппа, сопровождающего высокой частотой осложненного течения. Для того, чтобы избежать необоснованного (ненужного) обращения пациентов за помощью и чрезмерного ажиотажа, возникающего при эпидемиях гриппа, центром по контролю за заболеваниями США были разработаны специальные рекомендации, когда необходимо обратиться за помощью к врачу или в службу скорой помощи, а когда можно справиться собственными силами в домашних условиях с использованием так называемых «народных средств». Суть этих рекомендаций состоит в том, чтобы использовать средства скорой медицинской помощи только при конкретных показаниях и чтобы человек мог вызвать скорую помощь когда это действительно необходимо. Практические рекомендации были разработаны как для взрослых пациентов, так и для детей.
Для новорожденных и детей разработаны следующие основные рекомендации к вызову скорой медицинской помощи:
- Частое дыхание или нарушение дыхания
- Синюшный или серый цвет кожи
- Снижение или нежелание приема пищи или питья жидкости (грудного молока при вскармливании)
- Сильная или постоянная рвота
- Выраженная сонливость или нарушение контакта с ребенком
- Выраженная раздражительность
- Чередование признаков улучшения заболевания с повторным повышением температуры тела и появлением кашля
Для взрослых показания к вызову скорой медицинской помощи при гриппе следующие:
- Затруднение дыхания или одышка
- Боль или чувство сдавления в грудной клетке или животе
- Внезапное головокружение
- Нарушение сознания
- Сильная или постоянная рвота
- Возобновление кашля и повышение температуры тела после периода благополучия и хорошего состояния
- Наличие высокой температуры в течение 3-х и более суток, несмотря на проводимое лечение, поскольку такой подъем температуры может быть причиной осложненного течения или присоединения бактериальной инфекции.
Кому настоятельно показано введение вакцины против гриппа?
В большинстве развитых стран, сезон эпидемий гриппа приходится приблизительно на ноябрь – апрель. В большинстве случаев эпидемии гриппа регистрируются, начиная с 4 ноября, и вплоть до декабря они протекает умеренно. Пик заболеваемости гриппом обычно регистрируется в январе-марте. В связи с этим оптимальным периодом проведения вакцинации считается начало сентября – середина ноября. Ранняя вакцинация необходима для того, чтобы в течение 1-2 недель после прививки в организме человека могли сформироваться антитела к вирусу гриппа. Статистические исследования позволили выявить группы пациентов, кому обязательно нужно проводить вакцинацию против гриппа из-за высокого риска развития возможных осложнений, среди них выделяют следующие:
люди в возрасте 65 лет или старше, то есть люди пожилого и преклонного возраста;
- постоянные жители хосписов или других учреждений медико-социальной защиты и опеки любого возраста, особенно при наличии хронических заболеваний;
- взрослые и дети с хроническими заболеваниями дыхательной, сердечно-сосудистой или иммунной системы, включая детей с бронхиальной астмой;
- взрослые и дети, требующие регулярных госпитализаций в больницу или госпитализированных в течение последнего года из-за хронического нарушения обмена веществ (например, сахарного диабета), почечной дисфункции, гемоглобинопатий или иммунодепрессию (включая иммунодепрессию, являющуюся результатом проводимого лечения);
- дети и подростки (от 6 месяцев до 18 лет), которым проводится постоянная терапия аспирином, поскольку у таких пациентов возможно развитие синдрома Рея после гриппа на фоне приема аспириноподобных препаратов;
- женщины на третьем триместре беременности или женщины, находящиеся в послеродовом периоде. Это связано с тем, что у этой группы пациентов высока вероятность развития осложнений после гриппа.
В связи с появлением нового штамма свиного гриппа H1N1, с учетом его хорошей способности к мутации и изменению, а соответственно увеличению патогенных свойств, центр по контролю заболеваний США расширил список нуждающихся в вакцинации против гриппа и включил туда:
- беременных,
- людей с многодетными семьями и детей моложе 6 месяцев,
- медработников,
- всех пациентов в возрасте от 6 месяцев до 24 лет и детей 5-18 летнего возраста, имеющих хронические заболевания,
- пациенты в возрасте 25-64 года, относящихся к группе риска заболеть вирусом гриппа H1N1 из-за хронических заболеваний, связанных с иммунодефицитом.
Из-за высокой вероятности распространения гриппозной инфекции внутри скученных коллективов, что особенно характерно для медицинских учреждений, где может быть высокая плотность заболевших гриппом пациентов, в группу обязательной вакцинации против гриппа включили также:
- Врачи, медсестры и другой медперсонал больниц и поликлиник
- Медицинские служащие учреждений медико-социальной защиты (хосписов, санаториев и т.д.)
- Участковые врачи или патронажные медсестры, которые в течение дня могут общаться с зараженными вирусом пациентами и в случае заболевания способствовать распространению инфекции
- Члены семьи (включая детей) людей, отнесенных к группе риска
Кроме того, как рекомендует центр по контролю заболеваний, всем детям в возрасте 6-59 месяцев необходимо проводить ежегодную прививку против гриппа. Это связано с тем, что более 20 000 детей ежегодно госпитализируется в больницы США по поводу осложненного течения гриппа и что также важно, ОРВИ легко передается от ребенка к ребенку.
И наконец, вакцину против гриппа может ввести любой человек при желании избежать его развития или уменьшить выраженность симптомов гриппа. Поощряется вакцинация социально активных людей и студентов, которые потенциально могут стать распространителями ОРВИ.
Что такое птичий грипп?
Птичий грипп является инфекцией, вызванной вирусом птичьего гриппа A. Птичий грипп может стать причиной заражения и заболевания практически любой разновидности птиц, включая домашних птиц, например курицы или уток. В большинстве случаев симптомы, с которыми протекает птичий грипп у домашних птиц, не ярко выражены, однако некоторые особенно патогенные подтипы (штаммы) вируса могут вызывать тяжелую форму гриппа, сопровождающуюся гибелью птицы в течение 48 часов. Люди сравнительно редко заболевают этой разновидностью гриппа. К группе риска по заболеваемости вирусом птичьего гриппа относят людей, находящихся в тесном контакте с инфицированными птицами или продуктами их жизнедеятельности. В зависимости от типа вируса птичьего гриппа, симптомы заболевания у человека могут быть как слабыми и малоспецифичными, так и выраженными вплоть до развития летального исхода. Самым патогенным является вирус гриппа птиц H5N1, который при заражении человека сопровождается высокой летальностью. Так, например, при последней вспышке птичьего гриппа во всем мире было инфицировано около 700 человек, из них 10 % пациентов умерли. К счастью, птичий грипп практически не распространяется или сложно передается от человека к человеку. Главное из-за чего вирус птичьего гриппа вызывает серьезную обеспокоенность у врачей, ученых и исследователей, это хорошая способность РНК вируса к мутациям и видоизменению, что может стать причиной появления нового высокопатогенного вируса, легко передающегося среди людей и способного вызвать пандемию.
Действительно ли противовирусные препараты защищают людей от гриппа?
Прививка - первичный метод профилактики и лечения гриппа, однако производимы в настоящее время противовирусные препараты эффективны только в случае профилактики и лечения вируса гриппа А.
В настоящее время, в США используется четыре варианта противовирусных препаратов: амантадин (Symmetrel), римантадин (Flumadine), занамивир (Relenza) и озельтамивир (Tamiflu). В 2006, центр по контролю за заболеваниями США рекомендовал не использовать ни амантадин, ни римантадин для предотвращения и лечения гриппа, что связано с недостаточной эффективностью этих препаратов и появлением побочных эффектов при их использовании.
Рис.6 Противогриппозные таблетированные препараты
В 2007-2008 Совещательный комитет по методам иммунизации США (ACIP) рекомендовал использовать только занамивир и озельтамивир, поскольку была доказана неэффективность остальных противовирусных препаратов. Оптимальным временем начала терапии противовирусными препаратами считается 1-2 суток при проявлении первых симптомов ОРВИ. Это позволяет существенно сократить выраженность симптомов гриппа и сократить сроки заболевания на несколько дней. У пациентов, отнесенных к группе риска, использование рекомендованных противовирусных препаратов позволяет препятствовать осложненному течению ОРВИ. Во избежание злоупотребления и бесцельного использования противогриппозных препаратов центр по контролю за заболеваниями США разработал специальные рекомендации к их назначению:
- Неосложненное течение гриппозной инфекции не требует назначения противовирусной терапии, если только пациенты не отнесены к группе высокого риска по возможности осложнений.
- Лечение противогриппозными препаратами показано всех госпитализированным пациентам с подтвержденным или подозреваемым диагнозом вируса гриппа или нового свиного гриппа H1N1.
- При оценке состояния детей необходимо учитывать более высокий риск развития серьезных осложнений сезонного гриппа у детей до 5 лет, что требует проведения противогриппозной терапии.
В начале сентября 2009, чиновники центра по контролю за заболеваниями ввели новое руководство по принципам использования противовирусных препаратов Tamiflu и Relenza:
- Пациенты, имеющие высокие факторы риска должны обсудить появление первых признаков появления гриппа со своим врачом и определить необходимость и сроки начала противогриппозной терапии.
- При появлении признаков лихорадки, жара или подъема температуры, а также при наличии состояния, способствующего ослаблению организма, показано немедленное проведение антигриппозной терапии.
- Противовирусные препараты - это препараты выбора для лечения нового вируса свиного гриппа H1N1, поскольку Tamiflu и Relenza доказали свою клиническую эффективность при эпидемии гриппа в 2009 году.
Предотвращение гриппа A и B возможно благодаря использованию обоих препаратов (и занамивира, и озельтамивира). Прием занамивира показан пациентам старше 7 лет, в то время как использование озельтамивира возможно с возраста 1 года и старше. В конце 2009 года центром по контролю за заболеваниями были изданы рекомендации по использованию противовирусных препаратов при свином гриппе H1N1 с учетом их применения у детей моложе 2 лет и беременных:
1. Люди с выраженными симптомами гриппа, например госпитализированных с подозрением или подтвержденным гриппом
2. Пациенты с подозрением на грипп или подтвержденным гриппом, которые исходно имеют высокий риск развития осложнений
- Дети моложе 2 летнего возраста
- Взрослые старше 65 лет
- Беременные женщины
- Пациенты с выявленными хроническими соматическими заболеваниями или состоянием иммунодепрессии
3. Молодые люди, которым проводится постоянная терапия аспиринсодержащими препаратами
Частота случаев предотвращения гриппа при назначении противогриппозных препаратов до появления первых симптомов гриппа составляет 68 %-89 %. Лечение противовирусными препаратами составляет 5 дней, в случае профилактических мероприятий этот срок увеличивают до 10 дней. Однако объем назначаемой терапии зависит от возраста, веса, эффективности препарата и от того госпитализирован пациент или нет. Среди наиболее распространенных побочных эффектов этих препаратов отмечают признаки расстройства желудочно-кишечного тракта, например тошнота и рвота. В последнее время клинические испытания проходят такие новые противогриппозные препараты, как перамивир, фавипирамир и лигандные эпитопы.
Насколько безопасно проводить профилактику гриппа с помощью вакцины, содержащей тимеросал?
Тимеросал – это содержащий ртуть консервант, используемый при изготовлении флаконов для многоразового (содержит несколько доз) использования обычных или новых вакцин против вируса гриппа H1N1. Его добавляют для того, чтобы предотвратить бактериальное загрязнение (контаминацию) вакцины. При производстве современных препаратов тимеросал практически не используется. В настоящее время в современной литературе отсутствуют данные, говорящие о вреде тимеросала и его способности вызывать после многочисленных вакцинаций аутизма или других медицинских проблем. После ряда проверок вакцин, произведенных с включением тимеросала, американское управление по контролю качества продуктов и лекарств опубликовала два наиболее распространенных вопроса с ответами на них, касающихся использования вакцин с тимеросалом:
"Действительно ли безопасно для детей использование вакцин, содержащих тимеросал?"
Да. Нет никаких убедительных доказательств нанесения вреда здоровью при использовании небольших доз этого консерванта вакцины, за исключением небольшой припухлости и покраснения в месте инъекции вакцины".
"Действительно ли такая вакцинация безопасна для беременных женщин?"
Да. Исследование, в котором были проведены прививки против гриппа в группе более чем 2 000 беременных, не выявило никаких неблагоприятных эффектов на плод ребенка, связанных с использованием вакцины против гриппа. Кроме того, если у пациента или родителей ребенка сохраняется обеспокоенность этим вопросом, управление по контролю качества продуктов и лекарств рекомендует использовать флаконы, содержащие одну дозы (одноразовые) вакцины, поскольку в них нет консерванта тимеросала".

